内镜黏膜下剥离术治疗早期结直肠癌术后迟发性出血的影响因素分析
赵书阳 丁建明 刘晓明 代丽萍
(濮阳市人民医院内镜室,河南 濮阳 457000)
随着生活水平的提高,人们的饮食结构也不断的调整变化,导致结直肠癌(Colorectal cancer,CRC)在我国发病率逐年升高。据统计,在我国每年结直肠癌发病人数约达25万人,死亡人数达到14万人,给社会造成严重的影响[1]。早期结直肠癌的临床症状表现为左下腹反复疼痛、频繁便意以及少量便血等症状[6]。晚期结直肠癌死亡率高,生存率不足10%,所以及早发现并诊治对提高患者临床疗效具有重要意义[1]。目前临床上主要的治疗方法为内镜黏膜下剥离术(Endoscopic submucosal dissection,ESD)[2]。有文献报道ESD是一种新型的微创手术,其与传统内镜下黏膜切除术(Endoscopic mucosal resection,EMR)等手术方法比较,ESD具有并发症少、清除率高、术后伤口小等优点,但对临床医师的操作技术要求更高,且手术时间长、术中穿孔、术中或术后出血的风险更高[3]。并且,迟发性出血(Delayed post polypectomy bleeding,DPPB)是ESD严重的并发症,发生迟发性出血时可能会危及患者的生命。因此,本文用回顾性分析探讨早期CRC患者在行ESD术后发生迟发性出血相关的影响因素,为临床采取针对性干预措施,改善患者预后提供参考。
1 资料与方法
1.1 一般资料
回顾性分析本院2018年01月-2021年01月期间收治的早期结直肠癌患者98例,所有患者均经手术病理检查确诊。其中男性56例,女性42例,年龄35-80岁,平均年龄(65.38±13.81)岁;术前所有患者均遵医嘱口服抗凝及抗血小板聚集等药物,服用至术前5 d 停药,行ESD术后再照常使用相关抗血小板和抗凝等药物。本研究经医院医学伦理委员会审批通过。
纳入标准:临床资料完整;符合《中国早期结直肠癌及癌前病变筛查与诊治共识意见》诊断标准[4];完全配合本研究者;无淋巴结及远处转移者;排除标准:已行化疗或手术者;病灶位置已浸润固有肌层。
1.2 方法
1.2.1 ESD治疗方法
在内镜下对病灶位置进行准确定位,将肾上腺素等混合溶液在病灶黏膜下进行注射,并将局部病灶组织抬举起来,用电刀把黏膜的病变与肌肉分离开,分开之后用电刀把病灶组织从肌肉层上剥离下来,完全剥离后把病灶组织拿出体外。手术中,对切除区域的出血点进行电凝止血,大血管进行夹闭。手术结束后,退出内镜,并将肠道内残留的粪便和气体清除。
1.2.2 ESD术后延迟性出血的判定标准及分组
观察患者ESD术后是否发生延迟性出血的情况,详细延迟性出血判定标准如下:术后14 d左右出现贫血貌及体征,包括晕厥、呕血和黑便等表现,且血红蛋白小于20 g·L-1,心率大于120次·min-1或收缩压小于90 mmHg。
1.2.3 基线资料收集
设计基线资料收集表,收集患者的性别、年龄(岁)、合并症、肿瘤大小(cm)、肿瘤数量(个)、肿瘤形态、病理、病灶位置、纤维化程度、术中明显出血、操作者是否熟练等基线资料。
1.3 观察指标
患者ESD术后发生延迟性出血的情况;出血组和未出血组的基线资料对比;早期结直肠癌ESD术后迟发性出血的Logistic回归分析。
1.4 统计学方法
将采用SPSS18.0处理软件对本研究数据进行统计分析,计量资料使用平均数±标准差(±SD)表示,两两间数据使用t检验;计数数据采用百分比(%)表示,采用χ2检验;早期结直肠癌ESD术后迟发性出血的危险因素分析采用多因素logistic回归分析;所有数据均用P<0.05表示差异具有统计学意义。
2 结果
2.1 观察患者ESD术后发生延迟性出血的情况
98例早期结直肠癌患者ESD术后92例患者未发生延迟性出血(93.87%),6例患者发生延迟性出血(6.12%),差异对比具有统计学意义(P<0.05)。
2.2 出血组和未出血组的基线资料对比
早期结直肠癌ESD术后发生延迟性出血的危险因素与病灶的位置、纤维化程度、术中出血及操作者熟练度等方面有关(P<0.05)。见表1。
2.3 早期结直肠癌ESD术后迟发性出血的Logistic回归分析结果
将病灶位置、纤维化程度、术中明显出血、操作者是否熟练(P<0.05)的单因素指标为自变量,以是否术后迟发性出血为应变量纳入多因素分析。见表2。结果显示病灶位置和纤维化严重程度是早期结直肠癌ESD术后发生延迟性出血的独立危险因素,见表3。
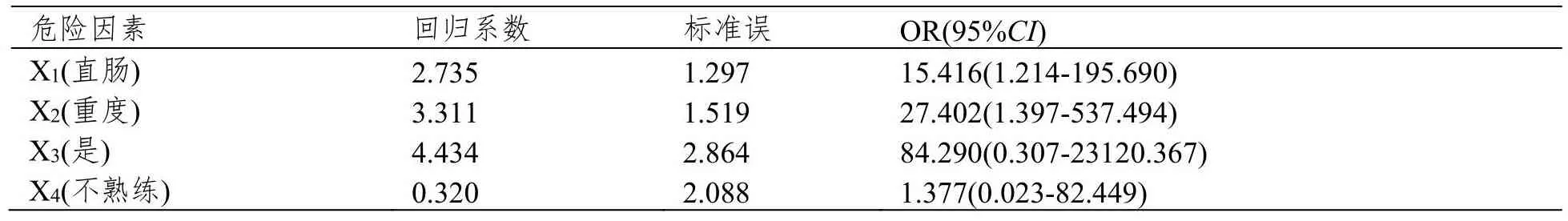
表3 早期结直肠癌ESD术后迟发性出血的Logistic回归分析结果
3 讨论
据统计,在我国每年结直肠癌发病人数约达25万人,死亡人数达到14万人,给社会造成严重的影响[1]。结直肠癌的诱发因素与高蛋白、高油脂、低膳食纤维饮食、炎症刺激等有关。早期结直肠癌的临床症状表现为左下腹反复疼痛、频繁便意以及少量便血等症状[5]。
ESD是一种新型微创方法,它能够及早剥离黏膜和黏膜下层的早癌或癌前病变,相比于EMR它具有更好的切除率和临床疗效,然而迟发性出血是ESD严重的并发症,发生迟发性出血时可能会危及患者的生命[6]。本研究结果显示98例早期结直肠癌患者ESD术后92例未发生延迟性出血(93.87%),6例发生延迟性出血(10.52%),且出血发生后所有患者均在内镜下止血成功,可见ESD术的疗效显著,能有效降低临床死亡率,保障患者生命,提高临床疗效。本研究结果显示早期结直肠癌ESD术后延迟性出血的危险因素与病灶部位纤维化程度、术中出血量和操作者熟练度有关。结直肠发生迟发性出血的人数比例中,病灶位置在其占比最多,早期结直肠癌ESD术后迟发性出血的危险因素分析采用多因素logistic回归分析,其独立危险因素与病灶的位置有关[7]。原因是因为结直肠中有丰富供血的动静脉丛,且管径较大,导致手术难度增加,术中出血风险增高,术中出血点电凝不确切,导致术后发生迟发性出血的风险增大。研究结果表明,纤维化严重程度也是迟发性出血的独立危险因素[8]。可能因为病灶位置纤维程度严重,导致注射失败。因此应做好ESD手术的术前准备,使病灶充分抬起,保证术中视野清晰,便于操作。在多种因素影响下,手术中是否有明显出血、操作者是否熟练会导致ESD术后发生延迟性出血,但ESD术后迟发性出血的独立危险因素不包括受术中是否有明显出血,以及操作者是否熟练这两种因素。由于结直肠的构造复杂,导致ESD手术操作增加了困难,所以ESD术应由熟练度高的医师进行操作,充分对创面出血点进行电凝血处理,降低术后并发症的发生。综上所诉,ESD术治疗早期结直肠癌患者能帮助提高临床疗效,病灶位置和纤维化严重程度是早期结直肠癌ESD术后发生迟发性出血的独立危险因素。建议ESD术由熟练度高的医师操作,减少术中出血量,术后加强对患者病情监测,发现迟发性出血需及时采取止血措施。

