颈动脉彩色多普勒超声检查对急性缺血性脑卒中患者的临床价值
张 锐,易 娜,郭永华,菅红伟
1 首都医科大学附属北京大兴教学医院超声科,北京 102600
2 首都医科大学附属北京大兴教学医院胸科血管外科,北京 102600
急性缺血性脑卒中是全球范围内危害人们身心健康的主要疾病之一[1],呈现明显的增长趋势。流行病学研究结果显示,2010年全球新发缺血性脑卒中患者约有1160万例[2],2016年上升至1370万例,实际患病例数高达8010万例[3]。急性缺血性脑卒中也是中国致残、致死的首要原因,研究显示,2017年中国中老年人群缺血性脑卒中发病率约为156/100 000,脑卒中患病率约为1470/100 000[4]。因此,应深入研究与急性缺血性脑卒中相关的影响因素,尽早识别高危人群,给予积极的预防措施和监测,从而降低发病率、致残率、致死率[5-6]。研究表明,缺血性脑卒中的诊断主要依据患者的典型神经功能障碍表现、计算机断层扫描(computer tomography,CT)和磁共振检查结果[7-8]。向脑组织供血的动脉是颈动脉和椎动脉的延续,而颈动脉较为表浅,可以通过彩色多普勒超声检查对颈动脉的解剖形态和血流动力学进行准确的评估,研究显示,颈动脉病变与心脑血管疾病有较高的相关性[9-12]。因此,本研究旨在探讨颈动脉彩色多普勒超声检查对急性缺血性脑卒中患者的诊断价值,以期为临床治疗提供参考,现报道如下。
1 资料与方法
1.1 一般资料
收集2020年2月至2022年10月于首都医科大学附属北京大兴教学医院就诊的急性缺血性脑卒中患者的临床资料。纳入标准:年龄≥18岁;首次因急性缺血性脑卒中住院接受检查和治疗;本次住院之前未接受过颈动脉的外科手术或介入治疗。排除标准:合并风湿免疫性疾病;既往曾行颈动脉倾入性治疗;临床资料不完整。根据纳入标准与排除标准,最终共纳入90例急性缺血性脑卒中患者为卒中组。收集同时期本院体检人群的临床资料,纳入标准:年龄≥18岁;既往未诊断缺血性脑卒中;目前无明显神经功能障碍。排除标准同卒中组。根据纳入标准与排除标准,最终共纳入90例体检者为对照组。
1.2 颈动脉超声检查方法
采用飞利浦IU22彩色多普勒超声诊断仪,使用线阵探头,频率为5.0~10.0 MHz。检查时患者取仰卧位,垫高肩部,头后仰偏向检查部位的对侧,充分暴露颈部。依次检查患者颈动脉内膜中层厚度、颈总动脉、颈总动脉窦部及颈内动脉是否存在斑块,计算斑块处管腔最大狭窄率。
1.3 数据收集及评价指标
比较两组研究对象的一般资料、颈动脉内膜中层增厚检出率、斑块检出率、狭窄程度、颈动脉内膜中层厚度。一般资料包括年龄、性别、体重指数、血压、吸烟、饮酒、高血压、糖尿病、血液检测结果、超声检查结果等。根据颈动脉超声检查规范[13]将颈动脉内膜中层厚度分为正常(<1.0 mm)、内膜中层增厚(1.0~1.5 mm)和动脉粥样硬化斑块(>1.5 mm)。参照北美症状性颈动脉内膜切除术(North American Symptomatic Carotid Endarterectomy Trial,NASCET)[14]将颈动脉狭窄程度分为4级:轻度狭窄,内径狭窄<50%,峰值流速(peak systolic velocity,PSV)<125 cm/s,舒张末期流速(end diastolic velocity,EDV)<40 cm/s,颈内动脉PSV与双侧颈总动脉PSV比值<2.0;中度狭窄,内径狭窄50%~70%,PSV为125~230 cm/s,EDV为40~100 cm/s,比值2.0~4.0;重度狭窄,内径狭窄>70%~99%,PSV>230 cm/s,EDV>100 cm/s,比值>4.0;完全闭塞。本研究将无狭窄和轻度狭窄均归于轻度狭窄,重度狭窄和完全闭塞均归于重度狭窄。
1.4 统计学方法
应用SPSS 22.0软件对数据进行统计分析,符合正态分布且方差齐性的计量资料以(±s)表示,组间比较采用两独立样本t检验;计数资料以n(%)表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料的比较
两组患者年龄、性别、吸烟、饮酒、谷丙转氨酶水平、肌酐水平比较,差异均无统计学意义(P>0.05)。卒中组患者体重指数、高血压、糖尿病、收缩压、血糖、甘油三酯均高于对照组患者,差异均有统计学意义(P<0.05)。(表1)
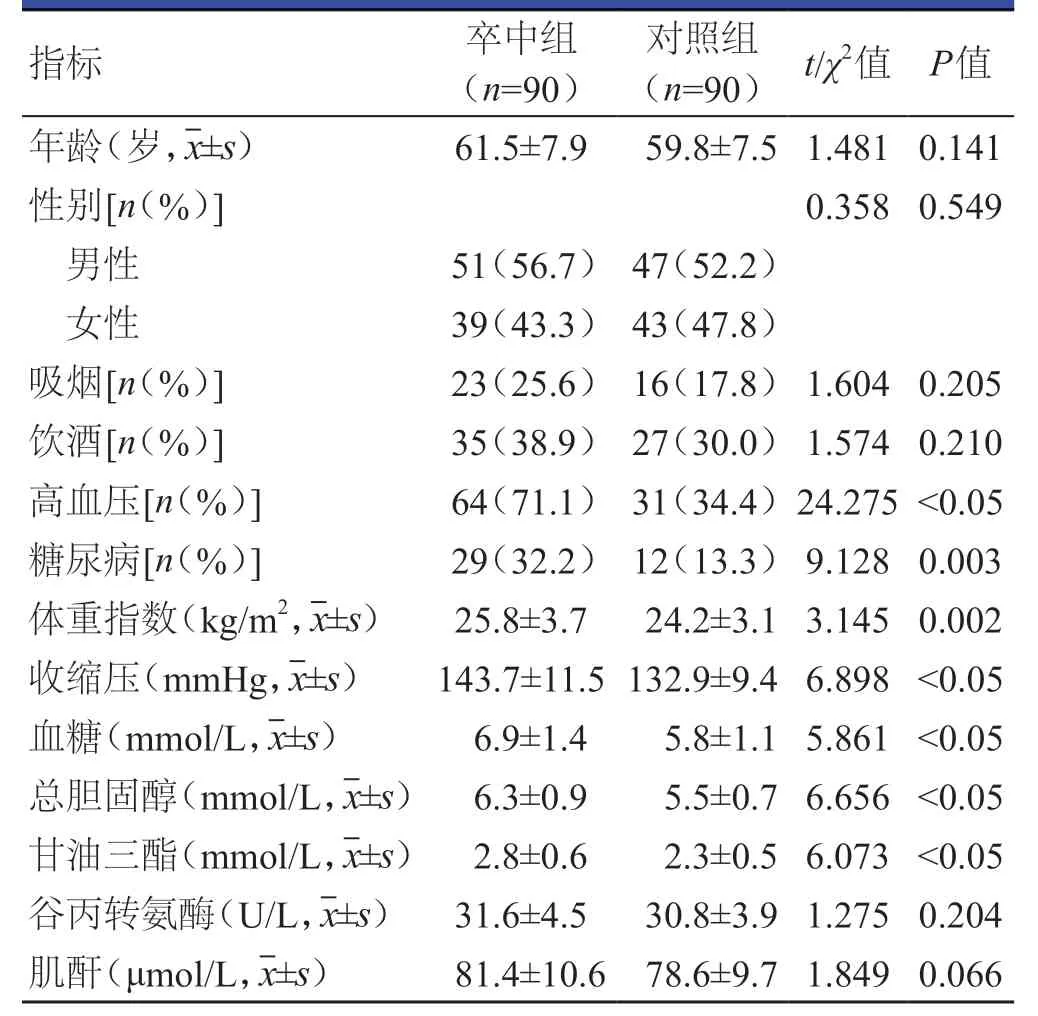
表1 两组患者一般资料的比较
2.2 颈动脉内膜中层增厚检出率、斑块检出率、狭窄程度的比较
卒中组患者内膜中层增厚、颈动脉斑块、中重度颈动脉狭窄检出率均明显高于对照组患者,差异均有统计学意义(P<0.01)。(表2)

表2 两组患者颈动脉内膜中层增厚检出率、斑块检出率、狭窄程度的比较[n(%)]
2.3 颈动脉内膜中层厚度的比较
卒中组患者颈总动脉、颈内动脉以及颈外动脉的内膜中层厚度均明显高于对照组患者,差异均有统计学意义(P<0.01)。(表3)
表3 两组患者颈动脉内膜中层厚度的比较(mm,±s)
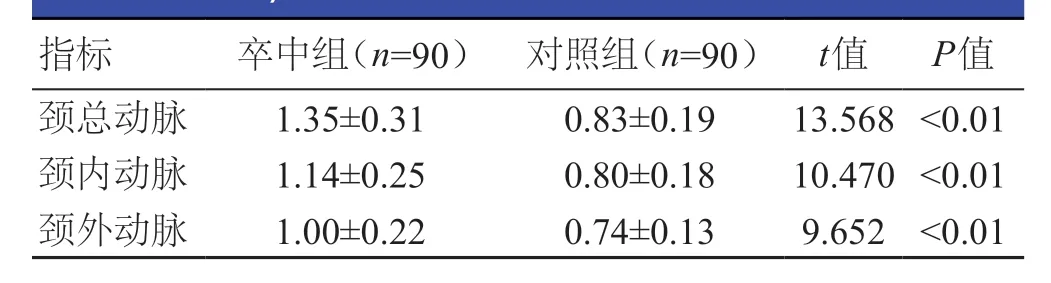
表3 两组患者颈动脉内膜中层厚度的比较(mm,±s)
指标 卒中组(n=90) 对照组(n=90) t值 P值颈总动脉 1.35±0.31 0.83±0.19 13.568 <0.01颈内动脉 1.14±0.25 0.80±0.18 10.470 <0.01颈外动脉 1.00±0.22 0.74±0.13 9.652 <0.01
3 讨论
颈动脉是最表浅的中大型动脉,可以通过超声检查清楚地观察观察动脉内壁和血流情况,对判断全身性动脉粥样硬化具有较高的参考价值[15]。急性缺血性脑卒中最主要的病因是动脉粥样硬化,是全身动脉粥样硬化在脑部的表现与结局。一旦发生急性缺血性脑卒中,患者卒中部位的脑组织功能迅速下降甚至消失,超过一定时间未能恢复供血者,神经功能将难以完全恢复[16]。因此,临床中及时识别发生急性缺血性脑卒中的高危患者具有重要的临床意义。本研究结果显示,与对照组体检者相比,急性缺血性脑卒中患者颈动脉内膜中层增厚检出率、斑块检出率、中重度狭窄率显著增高,且急性缺血性脑卒中患者的颈动脉内膜中层厚度显著高于对照组体检者。
本研究中对照组研究对象是从中老年体检者中随机选出,其中大部分患者均合并不同的慢性病,但依据现有的症状、体征及检查结果可排除急性缺血性脑卒中和既往卒中史,结果显示,卒中组患者高血压、糖尿病比例均高于对照组体检者,血压、血糖、血脂水平均高于对照组体检者,这与既往研究结果一致[17]。Owolabi等[18]的研究显示,校正年龄、性别、血压、血清胆固醇和血糖后,较高的平均颈动脉内膜中层厚度与脑卒中密切相关,而综合风险评分和Framingham风险评分均与脑卒中无显著相关性,与常规危险因素相比,颈动脉内膜中层厚度可以更好地区分中风患者和普通高血压患者。Rosvall 等[19]研究发现,颈动脉内膜中层厚度与脑卒中密切相关,这种相关性独立于颈动脉斑块。Willeit等[20]进行了一项大型Meta 分析,共纳入119项随机对照试验的数据,涉及100 667例患者(平均年龄62岁,42%为女性),在平均3.7年的随访中,12 038例患者出现了心血管疾病终点事件,在所有干预措施中,颈动脉内膜中层厚度进展降低10、20、30、40 μm/y的干预措施将分别产生0.84(95%CI:0.75~0.93)、0.76(95%CI:0.67~0.85)、0.69(95%CI:0.59~0.79)、0.63(95%CI:0.52~0.74)的心血管疾病相对风险。van Dam-Nolen等[21]观察了颈动脉斑块的特点与脑卒中复发的关系,结果显示,在5.1年的随访中,斑块内出血及斑块总体积与复发性同侧缺血性卒中或短暂性脑缺血发作(transient ischemic attack,TIA)密切相关,斑块溃疡和钙化与缺血性卒中无统计学关系。Howard等[22]通过队列研究和Meta分析发现,卒中风险与无症状颈动脉狭窄的严重程度密切相关,提示临床可能低估了动脉内膜切除术的益处,相反,对于中度狭窄患者,与血运重建比较,药物治疗的5年卒中风险更低。因此,及时检查颈动脉并仔细评估内膜中层厚度、颈动脉斑块及狭窄,可以很好地提示患者缺血性脑卒中的发生风险。
本研究结果显示,与普通体检人群比较,急性缺血性脑卒中患者颈动脉病变发生率及严重程度明显增加,对具有缺血性脑卒中高危因素的患者,如高血压、糖尿病、老年等,可以通过彩色多普勒超声检查颈动脉及时发现可能存在的颈动脉内膜中层增厚、斑块及狭窄,并对高风险患者进行强化治疗,包括强化他汀类药物、强化降血压、严格控制血糖、阿司匹林二级预防等;对于重度狭窄的患者,可以考虑进行颈动脉内膜切除术[23]。
综上所述,彩色多普勒超声检查颈动脉可判断患者缺血性脑卒中的发生风险,有利于临床上及时识别高危人群,从而积极进行干预,为临床治疗提供参考。

