降糖益肾方联合西药治疗2型糖尿病肾病临床疗效及对内皮功能与血液流变学的影响
郑栓,郑建国,程宁宁,王东海
驻马店市中心医院,河南 驻马店463000
随着糖尿病病情的长期发展,常会出现眼部、肾脏、血管、周围神经的慢性损害,糖尿病肾病为糖尿病进展至一定阶段累及肾脏的常见微血管并发症,危害最大,同时也是导致终末期肾病的主要原因[1]。糖尿病肾病发病机制复杂,目前尚未完全明确。研究发现,遗传因素、糖脂代谢紊乱、微循环障碍、炎症反应、氧化应激反应、细胞因子异常表达等均是引起糖尿病肾病发病及进展的重要因素[2]。现代医学在治疗糖尿病肾病方面,主要是在改善生活方式基础上,以控制血糖、血脂、尿酸等危险因素、护肾降肌酐、改善微循环等综合手段为主,能一定程度上延缓糖尿病肾病的病情进展,但仍有部分患者最终发展为终末期肾病而不得不接受肾脏替代治疗[3]。中医在整体观念、辨证论治思想理论指导下,根据患者体质进行针对性治疗,注重标本兼顾,重在补肾固本,同时不忘清热解毒、行气活血、化瘀祛痰,在治疗糖尿病肾病方面积累了丰富的临床经验。本研究观察降糖益肾方联合西药治疗2 型糖尿病肾病的疗效,报道如下。
1 临床资料
1.1 诊断标准2 型糖尿病符合《中国2 型糖尿病防治指南(2020 年版)》[4]的诊断标准。空腹血糖(FBG)>7.0 mmol/L,糖耐量试验(OGTT)2 小时血糖>11.1 mmol/L,或随机血糖>11.1 mmol/L,同时伴有口干、多饮、多尿症状,或不同日2 次FBG>7.0 mmol/L。糖尿病肾病诊断参照Mogensen 分期标准[5],分期为Ⅰ~Ⅲ期。
1.2 辨证标准符合《实用中医内科学》[6]中脾肾气虚证的辨证标准。症见:乏力,少气懒言,腰膝酸软,耳鸣耳聋,视物昏花,纳呆;大便溏薄,小便频多或清长,或浑浊如脂膏;舌淡红苔薄白,脉细弱。
1.3 纳入标准符合以上诊断及辨证标准;年龄<75 岁;临床资料完整,依从性良好;患者如实掌握本研究方案具体内容并签署知情同意书。
1.4 排除标准1 型糖尿病;因肾小球肾炎、肾小管间质病变、缺血性肾病、高血压性肾病、遗传性肾病等原因所致肾脏损害;合并酮症酸中毒、高渗性昏迷等急性并发症;合并心、肝、肺、脑等其他重要脏器严重病变;合并严重感染;有血液系统疾病者;免疫缺陷者;智力、认知、精神障碍者;妊娠或哺乳期者。
1.5 一般资料选取2017 年6 月—2020 年6 月驻马店市中心医院收治的2 型糖尿病肾病患者100例,采用随机数字表法分为对照组与观察组各50 例。对照组男27例,女23 例;平均年龄(59.26±7.29)岁;平均体质量指数25.28±4.15;平均病程(8.16±2.35)年。观察组男28例,女22 例;平均年龄(61.07±6.35)岁;平均体质量指数24.75±3.94;平均病程(7.95±1.94)年。2 组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
2 治疗方法
2 组均参照参考文献[6]给予规范化治疗,指导患者合理膳食。
2.1 对照组控制血糖。口服科苏厄贝沙坦片(扬子江药业集团北京海燕药业有限公司,国药准字H20100164,规格:75 mg),每天1次,每次75~150 mg;口服羟苯磺酸钙胶囊(上海朝晖药业有限公司,国药准字H20030088,规格:0.5 g),每天3次,每次0.5 g。连续服用4 周。
2.2 观察组在对照组基础上口服降糖益肾方。处方:熟地黄、山茱萸、山药各18 g,枸杞子、芡实各15 g,益母草、黄芪各30 g,当归、金樱子各12 g,红花、地龙、大黄各10 g,炙甘草6 g。脾失健运胃纳不佳加木香、砂仁;元阳不足多寒加附子(先煎)、肉桂、炮姜;滑泄加五味子、乌梅、干姜;血虚重用熟地黄、当归,加鸡血藤;气虚、气短、乏力明显重用黄芪,加人参、白术。每天1剂,水煎取汁200 mL,分早晚2 次温服。连续服用4 周。
3 观察指标与统计学方法
3.1 观察指标①FBG、餐后2 小时血糖(P2hBG)及糖化血红蛋白(HbA1c)水平。治疗前后,采用手指血糖仪检测2 组FBG、P2hBG;抽取2 组静脉血,采用化学发光法检测HbA1c。②24 小时尿蛋白定量(24hPRO)、微量蛋白尿(mAlb)、β2-微球蛋白(β2-MG)及胱抑素C(CysC)水平。治疗前后采集2 组尿液,采用免疫比浊法检测上述指标以评估蛋白尿及肾功能指标。③血清一氧化氮(NO)及内皮素-1(ET-1)水平。治疗前后采集2 组肘静脉血5 mL,采用放射免疫分析法检测。④全血高切黏度(ηbH)、全血中切黏度(ηbM)、全血低切黏度(ηbL)、血浆黏度(ηp)、纤维蛋白原(FIB)。治疗前后采集2 组肘静脉血5 mL,采用旋转式黏度测定法检测。
3.2 统计学方法应用SPSS20.0 统计学软件处理数据。计量资料符合正态分布以均数±标准差()表示,2 组间比较采用成组t检验,同组治疗前后比较采用配对t检验;计数资料以百分比(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
4 治疗结果
4.1 2 组治疗前后FBG、P2hBG、HbA1c 水平比较见表1。治疗前,2 组FBG、P2hBG、HbA1c 水平比较,差异无统计学意义(P>0.05);治疗后,2 组FBG、P2hBG、HbA1c 水平均降低(P<0.05),且观察组低于对照组(P<0.05)。
表1 2 组治疗前后FBG、P2hBG、HbAlc 水平比较()

表1 2 组治疗前后FBG、P2hBG、HbAlc 水平比较()
注:①与本组治疗前比较,P<0.05;②与对照组治疗后比较,P<0.05
4.2 2 组治疗前后24hPRO、mAIb、β2-MG、CysC 水平比较见表2。治疗前,2 组24hPRO、mAlb、β2-MG、CysC 水平比较,差异无统计学意义(P>0.05);治疗后,2 组24hPRO、mAlb、β2-MG、CysC 水平均降低(P<0.05),且观察组低于对照组(P<0.05)。
表2 2 组治疗前后24hPRO、mAIb、β2-MG、CysC 水平比较()
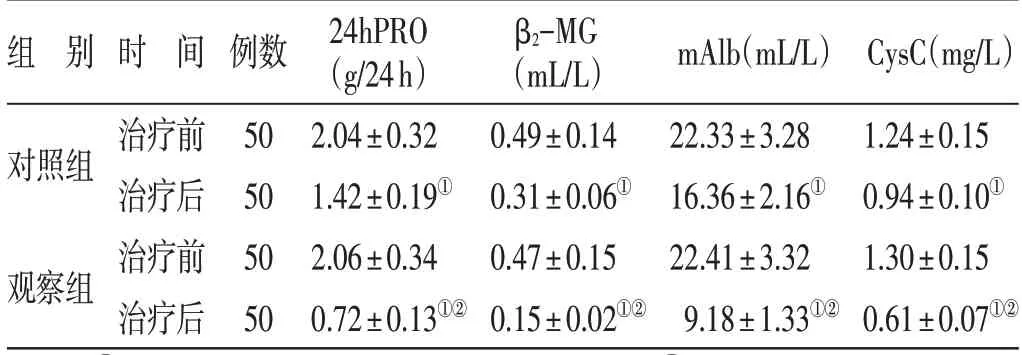
表2 2 组治疗前后24hPRO、mAIb、β2-MG、CysC 水平比较()
注:①与本组治疗前比较,P<0.05;②与对照组治疗后比较,P<0.05
4.3 2 组治疗前后血清NO、ET-1 水平比较见表3。治疗前,2 组血清NO、ET-1 水平比较,差异无统计学意义(P>0.05);治疗后,2 组血清NO 水平升高(P<0.05),ET-1 水平下降(P<0.05),且观察组血清NO 水平高于对照组(P<0.05),ET-1 水平低于对照组(P<0.05)。
表3 2 组治疗前后血清NO、ET-1 水平比较()

表3 2 组治疗前后血清NO、ET-1 水平比较()
注:①与本组治疗前比较,P<0.05;②与对照组治疗后比较,P<0.05
4.4 2 组治疗前后ηbH、ηbM、ηbL、ηp、FIB 水平比较见表4。治疗前,2 组ηbH、ηbM、ηbL、ηp、FIB 水平比较,差异无统计学意义(P>0.05);治疗后,2 组ηbH、ηbM、ηbL、ηp、FIB 水平均降低(P<0.05),且观察组低于对照组(P<0.05)。
表4 2 组治疗前后ηbH、ηbM、ηbL、ηp、FIB 水平比较()
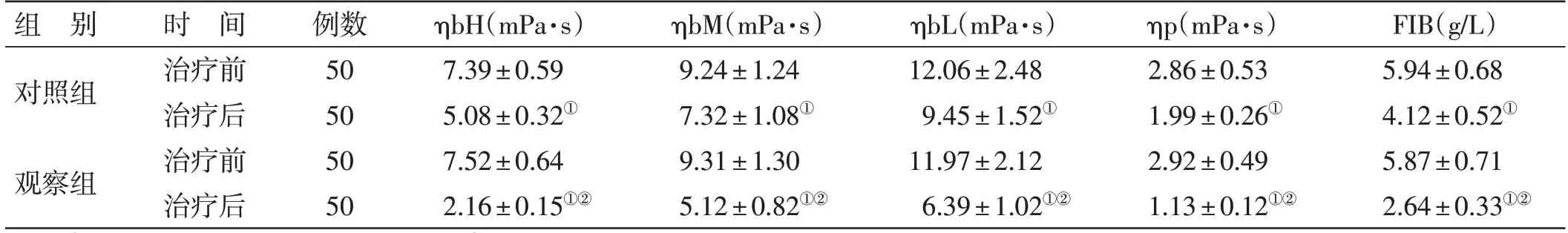
表4 2 组治疗前后ηbH、ηbM、ηbL、ηp、FIB 水平比较()
注:①与本组治疗前比较,P<0.05;②与对照组治疗后比较,P<0.05
5 讨论
糖尿病肾病不仅是糖尿病常见并发症,也是终末期肾病重要病因。虽然糖尿病肾病发病机制众说纷纭、尚不明确,但普遍认为,内皮功能紊乱在本病发病中扮演着重要角色。研究发现,内皮功能障碍是促进糖尿病肾病进展的关键因素,临床上多数血管病变以血管内皮损伤为起始,血管舒张功能障碍是血管内皮功能障碍的中心环节,而内皮源性NO合成和释放减少是引起血管舒张功能障碍的主要原因。NO 参与调节血管紧张度,能够舒张小动脉平滑肌,同时还具有细胞防御、抑制多种细胞因子表达进而介导内皮损伤、抗血栓等作用[7-8]。内皮细胞刺激而形成的ET-1 能调控基因转录水平。血栓素、血管紧张素、血管加压素、细胞因子、胰岛素、血管壁切应力改变、缺氧等因素可刺激ET-1 的生成,而NO、心房利钠肽、前列环素I2 等物质可对ET-1 的生成产生抑制[9]。内皮细胞损伤可引起ET-1 增高,血浆ET-1 水平可反映血管内皮损伤状态。在糖尿病肾病患者中,ET-1 可影响血液动力学,引起水盐代谢失调,同时作为一种炎症介质,还会介导糖尿病肾病发病及进展过程中的炎症反应[10]。研究发现,肾脏ET-1 可造成足细胞损害,加重蛋白尿,同时还会引起肾小球后毛细血管收缩,造成肾小管间质损伤[11]。糖尿病肾病的本质是一种微血管病变,血液流变学异常在其病程进展中发挥着重要作用。受糖尿病高糖状态影响,糖尿病患者会出现血浆渗透压升高,继而发生红细胞脱水及刚性、聚集性增强。同时,红细胞变形能力会下降,在渗透性利尿作用下血细胞比容会升高,继而造成血液黏度增加,减缓血流速度,导致微循环障碍,还可对血管内膜造成一定损伤,出现微血管病变,最终引起糖尿病肾病发生和进展。糖尿病肾病以蛋白尿为主要表现,当丢失大量蛋白后又会使血液黏稠度升高,形成恶性循环,导致病情进展加快[12-13]。糖尿病肾病的发展是一个渐进过程,及时在疾病的早期进行有效干预治疗能延缓病情进展,防止终末期肾病发生。目前,针对糖尿病主要以控制血糖、降低危险因素、减少蛋白尿等为主要手段。厄贝沙坦为常用血管紧张素Ⅱ受体抑制剂,可增加足细胞数量及密度,改善肾小球滤过,减少蛋白尿。厄贝沙坦还能够特异性拮抗血管紧张素转换酶Ⅰ受体,阻断血管紧张素转换酶Ⅰ受体与血管紧张素Ⅱ受体结合,抑制醛固酮分泌,继而抑制血管收缩,改善肾脏血流,延缓肾小球硬化进展,保护肾脏[14-15]。
糖尿病肾病归属于中医消渴范畴。病机在于五脏气血亏虚导致阴阳失调,继而出现相应寒热错杂临床症状。五脏血气亏虚,以致津液枯竭,继而出现消渴。本病为本虚标实之证,肾虚为本,瘀热痰阻为标[16]。肾气亏虚、气阴两虚,病情迁延不愈,以致阴损及阳。肾虚则不能化气行水,水液代谢失常;肾虚则不能固摄,则精微物质外泄。同时,瘀血、痰湿、气滞、热结等病理产物相互胶结,阻于肾络,形成脉络瘀阻,精气不畅,壅而浊阻[17]。针对本病本虚标实的病机特点,治疗当益肾固本,兼以清热、活血、化湿、降浊。本研究益肾降糖方中熟地黄、山茱萸、枸杞子补肾固精、滋阴养血,山药健脾益肾,芡实除湿健脾、固精益肾,黄芪补气、消肿利尿,金樱子固精缩尿、止遗泄,兼用芡实、山药、莲子、薏苡仁,止遗精而反涩,用涩于利之中,用补于遗之内。本方在益肾固精的同时,还用到了活血祛瘀之品,当归活血祛瘀、养血和营,益母草活血祛瘀、调经、消水,红花、地龙活血通经,大黄凉血解毒、逐瘀通经。炙甘草调和诸药。现代药理学研究表明,熟地黄、山茱萸在减少蛋白尿、抗炎、抗氧化、抗凝、降压等多方面具有显著作用,能有效改善肾脏病理损害[18-19]。山药具有清除自由基,降低肾脏组织损伤,促进受损组织再生的作用[20]。芡实可调节糖尿病肾病大鼠肾脏基质金属蛋白酶-9(MMP-9)、基质金属蛋白酶抑制剂-1(TIMP-1)等细胞因子表达,抑制细胞外基质积聚,延缓肾小球硬化,减少蛋白尿[21]。黄芪多糖可增强早期糖尿病肾病患者免疫力,减少蛋白尿,改善肾脏病理状态[22]。
本研究结果显示,治疗后观察组血糖指标、尿蛋白及肾功能相关指标均显著优于对照组,提示益肾降糖方在控制2 型糖尿病肾病患者血糖水平、减少蛋白尿、保护肾功能等方面效果显著。此外,治疗后观察组血清NO 水平高于对照组,ET-水平低于对照组,提示益肾降糖方可有效调节糖尿病肾病患者血管内皮功能,保护血管内皮,抑制内皮功能损伤进一步发展。治疗后,观察组血液流变学指标均低于对照组,表明该方能更好地降低糖尿病肾病患者血液高黏状态,抑制病情进展。
综上所述,益肾降糖方在控制2 型糖尿病肾病患者血糖水平、减少蛋白尿、保护肾功能等方面效果显著,机制可能与该方能有效调节糖尿病肾病患者血管内皮功能,保护血管内皮,改善血液流变学,降低血液高黏状态有关。

