正念疗法对慢性失眠症患者认知功能和睡眠质量的影响及疗效相关因素分析
陶海娃,林小容,叶晓洁,安雪微,陈浩然,郑存庆,吴志鹏
(温州市第七人民医院1.感染管理科;2.行为医学科;3.检验医学中心,浙江 温州 325000;4.温州市中西医结合医院 神经内科,浙江 温州 325088)
慢性失眠症(chronic insomnia disorder,CID)为临床常见的一种睡眠障碍,表现为难以入睡、维持睡眠困难,久而久之可导致日间疲劳、情绪不稳、神经内分泌失调及认知功能损害等临床表现。经流行病学调查[1]发现,我国成年人群中发生CID概率约为9.20%,且多见于女性、医务人员及老年人。有研究[2]指出,CID是情绪障碍的残留症状,同时也是心血管疾病及躯体性疾病的高危潜在风险因素。正念疗法(mindfulness-based stress reduction,MBSR)是在正念理论的基础上通过系统的正念冥想训练,减轻个体压力,加强情绪管理,以达到提高个体心身调节能力的一种冥想训练方法,对减轻焦虑、抑郁、疼痛及心理疾病等具有显著疗效[3]。本研究将MBSR应用于CID患者中,观察患者的炎症介质水平、认知功能和睡眠质量的变化,并分析影响疗效的相关因素,以期为临床治疗提供指导。
1 资料与方法
1.1 研究对象 前瞻性选取2020年2月—2021年2月于温州市第七人民医院和温州市中西医结合医院诊治的62例CID[3]患者作为研究对象,按照随机数字表法分为对照组(予以常规药物治疗)与观察组(在常规药物治疗的基础上予以正念疗法)各31例。纳入标准:①年龄18~55岁,②失眠时间至少3个月以上,③日间功能受损;排除标准:①患有中枢神经系统疾病,②伴有精神疾病;2组性别、年龄、病程、高血压和糖尿病史例数比较,差异均无统计学意义(P>0.05)。本研究经温州市第七人民医院医学伦理委员会审批,所有研究对象知情同意。
1.2 正念疗法 观察组患者在医务人员引导下学习、练习正念,直至掌握正念疗法。①身体扫描:取平卧位,闭上双眼,引导患者调整呼吸,从左脚脚趾开始,指导患者依次体验身体不同部位,最后至头顶,以此建立身体和心理的有效联系。②坐禅:取舒适卧位,指导患者腹部起伏运动随着呼吸频率变化,观察鼻端与呼吸接触的感受,注意力集中在腹部起伏运动或鼻端与呼吸接触的感受上。③正念瑜伽:将正念冥想结合哈达瑜伽,指导患者练习瑜伽动作时,关注当下身心感觉,将呼吸、运动、姿势、思维、情绪融为一体。④行禅:引导患者进入冥想状态,通过身体和地面的接触感受脚踩在地上的感觉,并注意脚的每一个动作。干预时间为1个月,5次/周。
1.3 数据收集
1.3.1 一般资料 设计统一的病历调查表,由专业医师收集CID患者的临床资料,包括年龄、性别、文化程度、病程、抗失眠药应用是否合理、是否合并高血压及糖尿病等。不合理用药判定标准:单次剂量过大、药物重复使用、药物不合理联用及不良反应超出耐受。
1.3.2 疗效和复发 参见文献[4]判定疗效。治愈:患者夜间睡眠时长>6 h或恢复正常,且睡眠深沉,醒后精神充足;显效:睡眠时长较干预前增加3 h以上,睡眠深度增加;有效:睡眠时长较干预前增加≤3 h,失眠症状有所减轻;无效:与干预前相比,无改善,甚至加重。治疗总有效率为显效和有效患者的占比。随访24周,记录期间患者失眠复发情况。
1.3.3 量表评分 干预前及干预后8周、12周、24周,应用匹兹堡睡眠质量量表(Pittsburgh sleep quality index,PSQI)、蒙特利尔认知评估量表(Montreal cognitive assessment,MOCA)、14项汉密尔顿焦虑量表(Hamilton anxiety rating scale,HAMA-14)、17项汉密尔顿抑郁量表(Hamilton depression rating scale,HAMD-17)评估患者的睡眠质量、认知功能和焦虑、抑郁情况。PSQI总分为0~21分,得分越高,表示睡眠质量越差;MOCA评估内容包括执行和视空间(5分)、命名(3分)、注意(6分)、言语(3分)、抽象(2分)、记忆(5分)、定向(6分),总分30分,共12道题,得分越高表示认知功能越好;HAMA-14、HAMD-17各有14个、17个条目,按照无、轻、中、重、极重5个等级评估,总分>7分表示有焦虑,总分>8分表示有抑郁。
1.3.4 炎症介质 干预前及干预后8周、12周、24周,采集患者空腹静脉血3 mL,离心处理后采用ELISA法测定IL-1β、TNF-α、CRP、NFκB水平,试剂盒由美国R&D Systems公司提供。
2 结果
2.1 疗效和复发 干预后,观察组显效18例(58.06%)、有效8例(25.81%)、无效5例(16.13%),总有效率为83.87%,;对照组显效12例(38.71%)、有效7例(22.58%)、无效12例(38.71%),总有效率为61.29%;2组总有效率差异具有统计学意义(χ2=3.971,P=0.041)。观察组和对照组干预后的入睡潜伏期均较干预前缩短,实际睡眠时长延长,且观察组优于对照组,差异均有统计学意义(P<0.05)。随访期间,观察组26例治疗有效的患者有2例出现复发,对照组19例治疗有效的患者有6例出现复发,观察组复发率(7.69%)低于对照组(31.57%),差异具有统计学意义(Log Rankχ2=4.391,P=0.036)。
2.2 睡眠质量和认知功能评分 重复测量方差分析显示,2组PSQI评分、MOCA评分的时点、组间、交互比较,差异均有统计学意义(P<0.05);2组干预前PSQI评分、MOCA评分比较,差异无统计学意义(P>0.05)。干预后8周、12周、24周,观察组PSQI评分低于对照组,而MOCA评分高于对照组,差异均有统计学意义(P<0.05)。见表1。
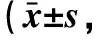
表1 不同时点患者的PSQI与MOCA评分比较分)
2.3 焦虑和抑郁评分 重复测量方差分析显示:2组HAMA评分时点、组间比较,差异有统计学意义(P<0.05),而交互比较,差异无统计学意义(P>0.05);2组HAMD评分时点、组间、交互比较,差异有统计学意义(P<0.05)。两两比较显示:干预前,2组HAMA、HAMD评分差异无统计学意义(P>0.05);干预后8周、12周、24周,观察组HAMA、HAMD评分低于对照组,差异均有统计学意义(P<0.05)。见表2。
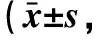
表2 干预前后2组焦虑、抑郁评分比较分)
2.4 炎症介质水平 2组干预后8周、12周、24周,IL-1β、TNF-α、CRP、NFκB水平均比干预前升高,差异均有统计学意义(F时点=1629.416、5 894.728、1 924.770、1 444.946,均P<0.001);2组间在各时间点的IL-1β、TNF-α、CRP、NFκB水平比较,差异均无统计学意义(P>0.05)。
2.5 疗效的单因素和多因素分析 根据疗效将62例患者分为有效组(n=45)与无效组(n=17),2组在年龄、性别、文化程度、病程、抗失眠药应用是否合理上,差异有统计学意义(P<0.05)。以治疗效果为因变量(无效=1,有效=0),以年龄(≥60岁=1,<60岁=0)、性别(女性=1,男性=0)、文化程度(小学及以下=1,中学=2,高中及以下=0)、病程(>5年=1,1~5年=2,<1年=0)、抗失眠药物应用是否合理(1不合理=1,合理=0)为自变量,进行二元Logistic回归分析。结果显示,年龄≥60岁、女性、小学及以下学历、病程>5年、抗失眠药物应用不合理是影响疗效的独立危险因素(P<0.05)。详见表3。
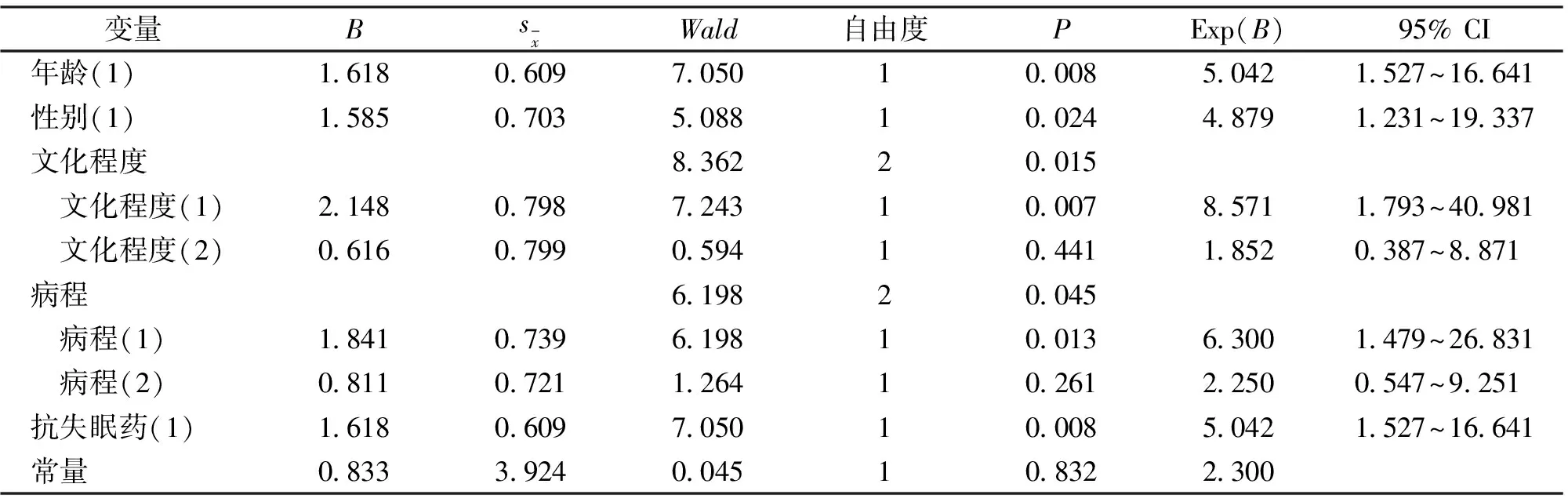
表3 影响疗效的二元Logistic回归分析
3 讨论
睡眠质量与认知功能缺损具有一定相关性,即失眠越重,注意力不集中、思考和判断能力下降也会随之增加[9]。神经影像学研究[10]也表示,CID患者脑区多个涉及认知和情感调节等区域功能存在分化异常等情况,故推测这些异常可能是引起失眠和认知障碍的潜在病理基础。同时也进一步说明失眠伴随认知功能缺损。因此在治疗中不仅仅是改善患者的睡眠质量,还需提高患者的认知能力。研究结果显示,观察组干预后的MOCA评分高于干预前,而HAMA评分、HAMD评分低于干预前,且与单纯采用常规药物治疗的对照组相比,上述指标改善更为明显,由此说明MBSR的应用不仅能改善睡眠质量,还能提高患者认知功能和减轻负面情绪。有研究[11-12]指出,炎症介质参与了失眠的发生发展,其中,白细胞介素(IL)-1β和TNF-α已被确定为重要的睡眠相关物质;同时,促炎细胞因子也与认知功能有关。本研究结果显示,2组患者干预前的IL-1β、TNF-α、CRP、NFκB均高于正常人群。经分析可能与失眠引起的一系列神经递质和神经调节物质有关,通过上调去甲肾上腺素水平,导致机体炎症标志物释放入血,引起IL-1β、TNF-α、CRP含量上升,同时也能导致NFκB激活[13]。但经相应干预后,上述炎症介质指标得到明显降低,由此可见睡眠质量的改善能间接降低炎症介质对机体的影响。

综上所述,正念疗法用于CID患者中有利于改善认知功能和睡眠质量,但需注意年龄、性别、教育程度、病程、抗失眠药物应用是否合理等危险因素,可影响干预效果。

