炎症指标和氧化应激指标对急性心肌梗死患者PCI 后发生抑郁的预测价值研究
梁浩,金曼,谷剑,陈淑霞,吕佩源
急性心肌梗死(acute myocardial infarction,AMI)和抑郁是两个常见的健康问题。研究表明,AMI患者住院期间抑郁评分增高与12个月后心血管事件风险增加有关[1]。DEPACS研究[2]发现,对AMI患者进行抑郁筛查及相关因素分析可能有助于改善其心脏结局。
研究表明,WBC、中性粒细胞/淋巴细胞比值(neutrophil lymphocyte ratio,NLR)、血小板/淋巴细胞比值(platelet lymphocytes ratio,PLR)、单核细胞/淋巴细胞比值(monocyte lymphocyte ratio,MLR)、全身免疫炎症指数(systemic immune-inflammation index,SII)、平均血小板体积(mean platelet volume,MPV)、超氧化物歧化酶(superoxide dismutase,SOD)与抑郁有关[3]。但炎症指标和氧化应激指标与AMI患者PCI后抑郁关系的研究少见报道。本研究旨在探讨炎症指标、氧化应激指标对AMI患者PCI后发生抑郁的预测价值。
1 对象与方法
1.1 研究对象 选取2021年就诊于河北省人民医院心脏中心且住院期间行PCI的AMI患者282例。纳入标准:(1)年龄≥18岁;(2)符合《2018第四版心肌梗死通用定义》[4]中AMI 1型诊断标准;(3)能够配合进行汉密尔顿抑郁量表24(Hamilton Depression Scale-24,HAMD-24)评估者。排除标准:(1)存在心肌炎、心肌病、心包炎、心脏瓣膜病、风湿性心脏病、先天性心脏病等其他基础心脏疾病者;(2)有精神心理疾病史或家族史、智力低下或痴呆、认知障碍者;(3)合并活动性感染、不明原因发热、严重内分泌疾病、血液系统疾病、结缔组织病或自身免疫性疾病、肝或肾功能不全(ALT>150 U/L、肌酐>265 mmol/L)等影响炎症指标的疾病者;(4)妊娠期妇女及BMI>30 kg/m2、大量吸烟(每天超过15支)者;(5)过去2周内服用皮质类固醇或免疫抑制药物者;(6)有嗜酒史或毒物接触史者;(7)临床资料严重缺失者。本研究为回顾性研究,仅采集患者住院病历资料,难以获取患者知情同意,且对患者没有进行任何干预措施,在保证不泄露患者个人隐私和不影响患者后续诊断治疗的前提下,本研究经河北省人民医院伦理委员会批准(审批文号:2022141),知情同意豁免。
1.2 分组方法 采用PCI后HAMD-24评分评估患者是否存在抑郁。HAMD-24评分>20分者被认为存在抑郁[5],将其作为抑郁组(n=73),其余患者作为非抑郁组(n=209)。
1.3 观察指标 所有数据从医院医疗记录电子数据库中的住院病历资料中检索。(1)一般资料:年龄、性别、是否有固定伴侣、BMI、收缩压、心率、日常生活活动能力量表评分、住院天数、肌酐、肾小球滤过率、空腹血糖、本次使用支架数、吸烟史、受教育程度、GRACE评分危险分层(评分<100分为低危,100~149分为中危,≥150分为高危)[6]。(2)炎症指标(WBC、NLR、PLR、MLR、SII、MPV)和氧化应激指标(SOD)。
1.4 统计学方法 采用SPSS 25.0统计学软件进行数据处理。符合正态分布的计量资料以(±s)表示,组间比较采用两独立样本t检验;不符合正态分布的计量资料以M(QR)表示,组间比较用Mann-WhitneyU检验;计数资料以相对数表示,组间比较采用χ2检验;采用多因素Logistic回归分析探讨AMI患者PCI后发生抑郁的影响因素;绘制ROC曲线以评估相关指标对AMI患者PCI后发生抑郁的预测价值。以P<0.05为差异有统计学意义。
2 结果
2.1 一般资料 两组年龄、性别、有固定伴侣者占比、BMI、心率、日常生活活动能力量表评分、住院天数、肌酐、肾小球滤过率、空腹血糖、本次使用支架数、有吸烟史者占比、受教育程度、GRACE评分危险分层比较,差异无统计学意义(P>0.05);抑郁组收缩压高于非抑郁组,差异有统计学意义(P<0.05),见表1。
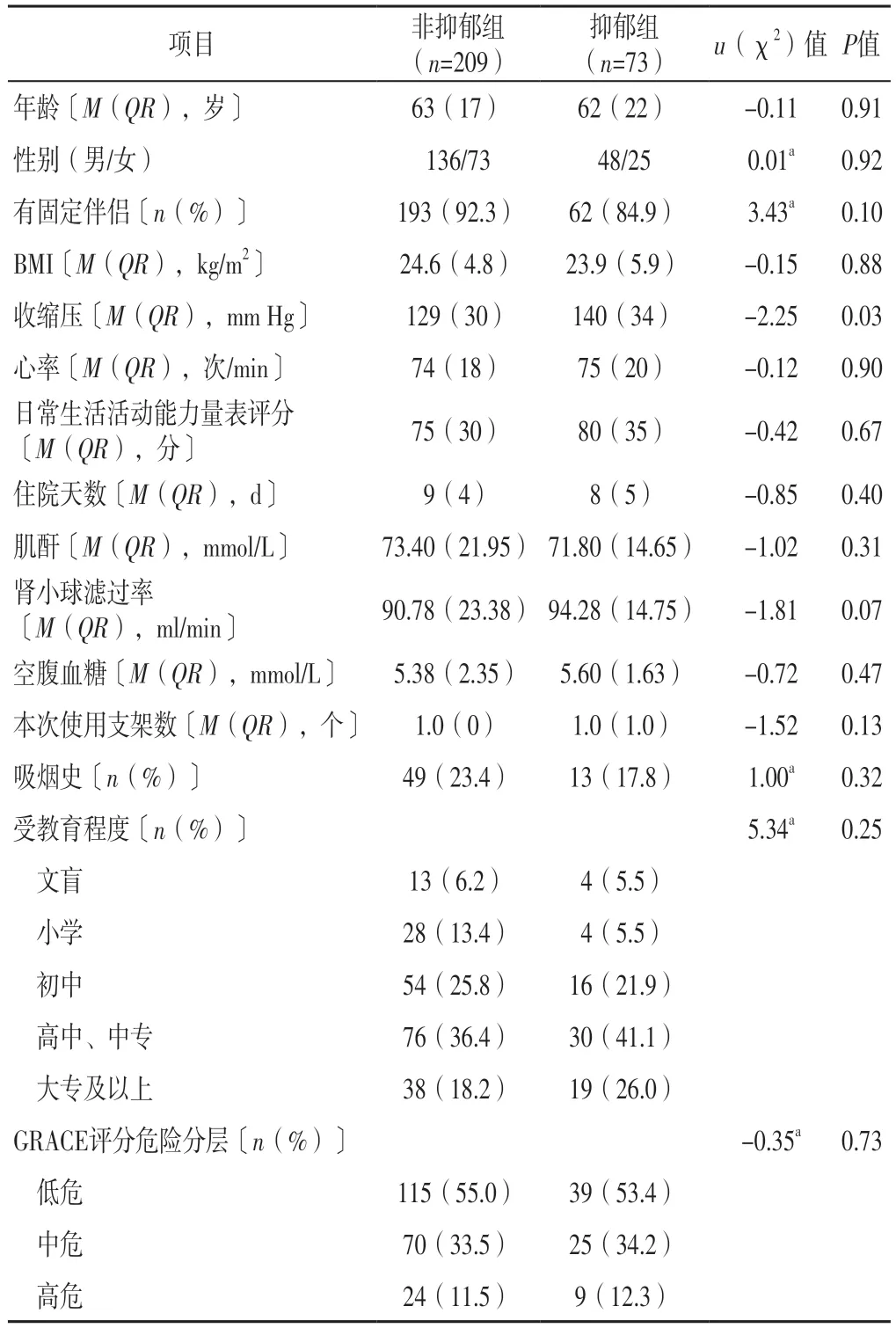
表1 两组一般资料比较Table 1 Comparison of general data between the two groups
2.2 炎症指标和氧化应激指标 抑郁组WBC、NLR、PLR、MLR、SII、MPV、SOD高于非抑郁组,差异有统计学意义(P<0.05),见表2。

表2 两组炎症指标和氧化应激指标比较Table 2 Comparison of inflammatory indexes and oxidative stress indicators between the two groups
2.3 AMI患者PCI后发生抑郁影响因素的多因素Logistic回归分析 以表1~2中P<0.1的变量为自变量(实测值),以AMI患者PCI后是否发生抑郁为因变量(赋值:是=1,否=0),进行多因素Logistic回归分析,结果显示,收缩压升高、NLR升高、SOD升高是AMI患者PCI后发生抑郁的独立危险因素(P<0.05),见表3。
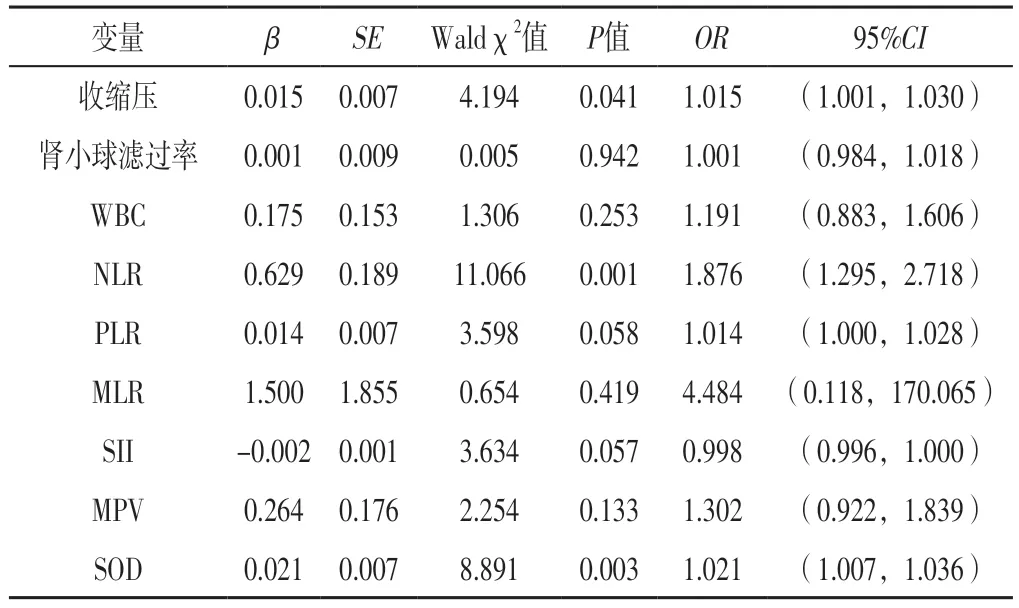
表3 AMI患者PCI后发生抑郁影响因素的多因素Logistic回归分析Table 3 Multivariate Logistic regression analysis of influencing factors of depression in AMI patients after PCI
2.4 NLR和SOD对AMI患者PCI后发生抑郁的预测价值 ROC曲线分析结果显示,NLR、SOD预测AMI患者PCI后发生抑郁的AUC分别为0.749〔95%CI(0.673,0.825)〕、0.617〔95%CI(0.545,0.688)〕,最佳截断值分别为4.165、141.85 U/ml,灵敏度分别为61.6%、68.5%,特异度分别为89.5%、58.9%,见图1。
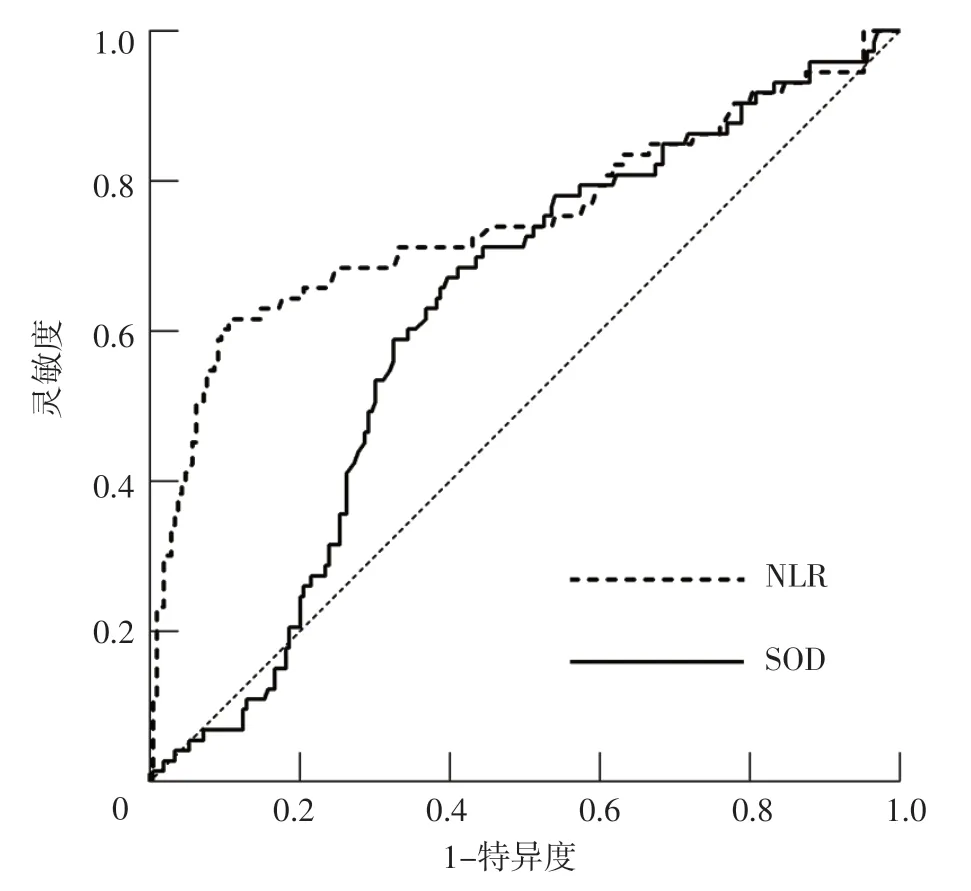
图1 NLR和SOD预测AMI患者PCI后发生抑郁的ROC曲线Figure 1 ROC curve of NLR and SOD in predicting depression in AMI patients after PCI
3 讨论
流行病学调查显示,抑郁和血管疾病可能有共同的易感基因[7]。研究发现,PCI后伴有抑郁的患者全因死亡率比未伴有抑郁的患者增加77%[8],抑郁是心脏病发病率和死亡率升高的独立危险因素[9],早期识别并适当干预抑郁能明显改善心脏病患者的预后[10]。
AMI患者PCI后发生抑郁的潜在机制尚不清楚,其中炎症反应和氧化应激均为AMI和抑郁的病理生理基础。近年越来越多的证据支持炎症反应在抑郁的病理生理学机制中至关重要[11]。炎症反应可引起四氢生物蝶呤氧化、消耗增加,继而引发腹侧纹状体对奖赏预期的反应减弱,纹状体多巴胺释放减少,多巴胺合成酶降低和功能改变,导致机体呈低多巴胺能状态,引起快感缺失、情感淡漠和情绪不良,从而导致抑郁。本研究结果显示,抑郁组WBC、NLR、PLR、MLR、SII、MPV、SOD高于非抑郁组,与既往研究结果[12]类似,提示上述炎症指标和氧化应激指标可能与AMI患者PCI后发生抑郁有关。本研究进一步进行多因素Logistic回归分析,结果显示,NLR升高、SOD升高是AMI患者PCI后发生抑郁的独立危险因素。
NLR作为易于获得的体现机体炎症反应的临床标志物,与单个炎症标志物相比,其受运动、儿茶酚胺释放和其他混杂因素的影响较小,可作为抑郁的评价指标[13]。中性粒细胞参与了动脉粥样硬化早期的发生、发展[14]:中性粒细胞通过直接吞噬作用去除病原体和组织碎片、分泌炎症递质,进而诱导细胞凋亡。在AMI的破裂斑块中存在中性粒细胞浸润,且其与易损斑块的组织病理学特征有关。相反,淋巴细胞减少是AMI的早期标志之一,与患者的长期死亡率升高有关[15]。NLR是上述两种标志物的组合。NLR升高是AMI患者急诊PCI后发生慢血流的独立危险因素[16],已被证实可预测AMI患者不良心血管事件发生风险[17],考虑可能与中性粒细胞对心肌和血管内皮的直接毒性作用、白细胞堵塞冠状动脉微循环系统、血液黏度增加、高凝状态等因素有关。AYDIN SUNBUL等[18]研究发现,与HAMD评分较低的患者相比,HAMD评分较高的患者NLR水平更高,NLR>1.57是抑郁的独立预测因子。本研究ROC曲线分析结果显示,NLR预测AMI患者PCI后发生抑郁的AUC为0.749〔95%CI(0.673,0.825)〕,最佳截断值为4.165,灵敏度为61.6%,特异度为89.5%。
除炎症反应外,氧化应激也在抑郁的发生发展中起着重要作用。SOD作为抗氧化酶可通过清除超氧阴离子阻止自由基损伤细胞。在SOD逐渐消耗的同时,氧化应激对神经组织、血管内皮的损伤逐渐减轻。既往研究显示,与健康对照组相比,抑郁患者血清SOD活性明显降低[19]。与此研究结果不同的是,本研究结果显示,抑郁组SOD高于非抑郁组,这可能与疾病阶段不同有关。PCI后抑郁的诊断是一个动态过程。结合本研究结果,SOD增高可能与抽血时间距离发病时间较短,其代偿性增加后未充分发挥抗氧化应激作用有关;此外,AMI患者PCI前接受的抗血小板药物、血管紧张素转换酶抑制剂/血管紧张素Ⅱ受体拮抗剂、β-受体阻滞剂、硝酸酯类、他汀类药物等会通过特定的抗氧化机制来发挥对氧化应激的保护作用,进而导致血清SOD水平相对升高[20]。本研究ROC曲线分析结果显示,SOD预测AMI患者PCI后发生抑郁的AUC为0.617〔95%CI(0.545,0.688)〕,最佳截断值为141.85 U/ml,灵敏度为68.5%,特异度为58.9%。
综上所述,NLR升高、SOD升高是AMI患者PCI后发生抑郁的独立危险因素,其中NLR对AMI患者PCI后发生抑郁具有一定预测价值,而SOD的预测价值较低。本研究仍有一定局限性:首先,本研究是一项回顾性研究,因此无法明确NLR与抑郁的因果关系;再者,遗传特征、生活方式、营养情况和用药情况等为不可控因素;本研究只评估了AMI患者住院期间的抑郁症状,未持续观察其的心理状态和炎症指标、氧化应激指标的变化。未来需要大样本量、多中心、前瞻性研究进一步验证本研究结论。
作者贡献:梁浩进行文章的构思与设计、撰写论文、研究的实施与可行性分析;金曼、陈淑霞进行资料收集、整理,统计学处理;谷剑、吕佩源进行论文的修订,负责文章的质量控制及审校,对文章整体负责、监督管理。
本文无利益冲突。

