颅脑超声诊断在新生儿早期脑损伤中的应用价值
赵亚环
(肇庆市第一人民医院超声医学科 广东 肇庆 526060)
新生儿脑损伤是造成儿童发育异常的常见原因,病因复杂,临床症状多样,如不尽快干预,将直接影响后续正常成长[1]。在疾病诱发因素中,早产、新生儿炎症、重度妊高征、机械通气均为危险因素,糖皮质激素为保护因素,在新生儿出生后合理应用通气设备和糖皮质激素可减少脑损伤[2]。以往新生儿早期脑损伤诊断多采取CT、X 线平片、脑血管造影、磁共振成像等方式,但X线平片准确率较低,脑血管造影虽然准确率高,但会对患儿身体造成创伤。颅脑超声具有无创性,对患儿存在较高的安全性。有研究表示,颅脑超声检查联合血清指标诊断不同胎龄早产儿脑损伤的价值高,能够准确检出颅脑损伤类型[3]。对此,为进一步明确颅脑超声诊断优势,将其与磁共振成像检查进行对比,分析在新生儿早期脑损伤中的应用价值。
1 资料与方法
1.1 一般资料
选取2018年1月—2023年1月肇庆市第一人民医院收治的56 例疑似新生儿早期脑损伤患儿纳入研究,其中男性30 例,女性26 例;胎龄28 ~37 周,平均(33.15±2.12)周;出生时体重2658 g ~4175 g,平均(3481.47±143.50)g。根据新生儿脑白质损伤程度,将经临床诊断确诊的53 例新生儿脑损伤患儿分为轻度组(n=17)、中度组(n=25)与重度组(n=11),轻度组中男性11 例,女性6 例;胎龄28 ~36 周,平均(32.07±1.38)周;出生时体重2654 ~4173 g,平均(3479.51±261.07)g。中度组中男性11 例,女性14例;胎龄28 ~35 周,平均(32.04±1.26)周;出生时体重2643 ~4166 g,平均(3479.36±259.82)g。重度组中男性7 例,女性4 例;胎龄27 ~35 周,平均(32.03±1.45)周;出生时体重2637 ~4154 g,平均(3474.13±247.79)g。三组的一般资料比较差异无统计学意义(P>0.05),有可比性。患儿家属均签署知情同意书。
纳入标准:①至少存在一项脑损伤高危因素,高危因素涉及低质量新生儿、围生期窒息缺氧、高胆红素血症、产妇身体状况不佳;②患儿有明显的惊厥、烦躁、呼吸异常等脑损伤症状;③围生期资料完整。排除标准:①合并严重的感染性疾病、先天性残疾者;②继发性脑损伤患儿;③存在先天性神经系统功能障碍、大脑发育畸形者;④缺少关键的临床数据。
脑损伤严重程度分组标准:采取Fazekas 评分,结合脑室旁高信号评分与深部白质信号评分,分值为0~6分,总分1 ~2 分为轻度,3 ~4 分为中度,5 ~6 分为重度[4]。
1.2 方法
1.2.1 磁共振成像检查 仪器采用美国GE 西格玛1.5T 扫描仪,为保证顺利完成检查,在检查前半小时应用适量浓度的水合氯醛给予镇静,轴位、冠状位选择T1WI、T2WI,矢状位选择T1WI 或T2WI,必要时加扫。
1.2.2 颅脑超声检查 仪器采用百胜Alpha 超声诊断仪,患儿处于安静状态,检查时取仰卧头正位,探头频率设置为6 MHz,依次对大脑前囟、后囟、侧囟等部位进行扫描,对病变位置及血流信息进行准确记录。在冠状面中,患儿右侧定位于图像左侧;矢状面中,患儿枕部定位于图像右侧;在经前囟作冠状面扫描时,应将探头放置在前囟,最大限度向前额方向探查,以显示大脑前正中裂、双侧脑半球额叶等。
完成磁共振成像与颅脑超声检查后,均由两名影像学诊断经验丰富的医师对图像进行分析,当结果不一致时与第三名影像学诊断医师协商确定。
1.3 观察指标
①以临床诊断结果为金标准,统计磁共振成像、颅脑超声的诊断结果。观察颅脑超声检查与磁共振成像检查的诊断效能,指标包括诊断灵敏度、特异度、准确率、阳性预测值、阴性预测值。灵敏度=真阳性/(真阳性+假阴性)×100%;特异度=真阴性/(真阴性+假阳性)×100%;准确率=(真阳性+真阴性)/总例数×100%;阳性预测值=真阳性/(真阳性+假阳性)×100%;阴性预测值=真阴性/(真阴性+假阴性)×100%。颅脑超声与磁共振成像诊断标准如下:存在颅内出血、脑水肿即可确诊为脑损伤,判定为阳性,反之为阴性[5]。②分析磁共振成像、颅脑超声检测颅内出血、脑水肿的诊断准确率。③根据颅脑超声图像特点,比较轻度组、中度组、重度组的血流动力学水平,指标包括PSV、RI。
1.4 统计学方法
采用SPSS 21.0 统计软件处理数据,符合正态分布的计量资料以均数±标准差(±s)表示,采用t检验;计数资料以频数(n)、百分率(%)表示,采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 磁共振成像及颅脑超声的诊断结果
临床诊断结果显示,阳性53 例,阴性3 例;磁共振成像诊断结果显示,阳性51 例,阴性5 例,误诊1 例,漏诊3 例;颅脑超声诊断结果显示,阳性49 例,阴性7 例,误诊2 例,漏诊6 例,见表1、表2。
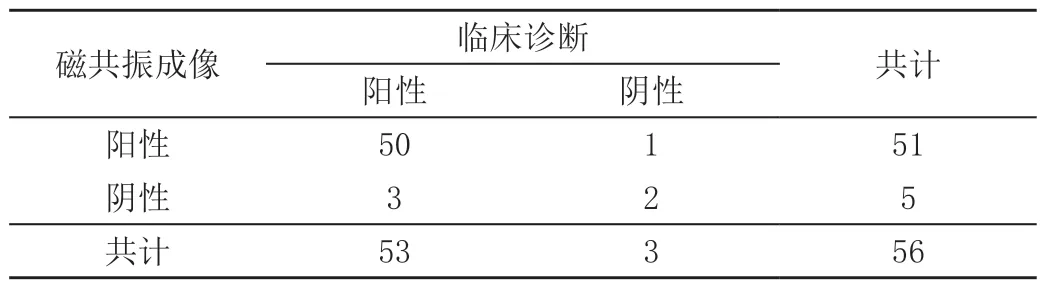
表1 磁共振成像的诊断结果 单位:例

表2 颅脑超声的诊断结果 单位:例
2.2 两种诊断方式的诊断效能比较
颅脑超声检测的特异度33.33%、阴性预测值14.29%均低于磁共振成像的66.67%、40.00%,差异有统计学意义(P<0.05),颅脑超声检测灵敏度88.68%、准确率85.71%、阳性预测值95.92%均低于磁共振成像的94.34%、92.86%、98.04%,但差异不显著(P>0.05),见表3。

表3 两种诊断方式的诊断效能比较[%(n/m)]
2.3 不同颅脑损伤类型诊断准确率
在56 例疑似新生儿早期脑损伤患儿中,临床诊断共确诊53 例,其中脑水肿13 例,颅内出血40 例,颅脑超声共确诊47 例,磁共振成像共确诊50 例,磁共振成像诊断脑水肿准确率92.31%、颅内出血准确率95.00%均高于颅脑超声的诊断结果的84.62%、90.00%,但差异不显著(P>0.05),见表4。

表4 诊断结果分析[n(%)]
2.4 不同脑损伤患儿血流动力学水平比较
轻度组PSV 高于中、重度组,RI 低于中、重度组,差异均有统计学意义(P<0.05);中度组与重度组之间的PSV、RI 差异无统计学意义(P>0.05),见表5。
表5 不同脑损伤患儿血流动力学水平比较(±s)

表5 不同脑损伤患儿血流动力学水平比较(±s)
注:①代表与轻度组比较,P<0.05;②代表与中度组比较,P>0.05。
组别例数PSV/(m·s-1)RI轻度组170.46±0.150.72±0.13中度组250.38±0.12 ① 0.85±0.10 ①重度组110.37±0.11 ①②0.87±0.12 ①②
3 讨论
新生儿的身体状况与多种因素有关,分娩过程中极易因缺氧或缺血导致脑细胞损伤,或因宫内窘迫、窒息等引发脑损伤。对于刚处于快速发育阶段的新生儿,脑损伤将直接造成中枢神经系统功能障碍,临床表现为运动、智力、视听障碍,无法像正常新生儿一样翻身、坐起,随着年龄增长,在没有及时干预的情况下,智力低下,发音或语言表达困难,出现口吃、声音辨别困难等症状,给家庭带来巨大的经济负担和精神负担。对此,为减轻新生儿脑损伤患儿的临床症状,帮助各项功能尽快恢复正常,及时准确的诊断是促进早期接受有效治疗的重要前提条件。目前诊断新生儿脑损伤的方式呈现出多样化,包括临床症状观察、病史收集、影像学检查,但在早期阶段,患儿未明显表现出惊厥、反应迟钝等临床症状,病史收集同样不具有准确性,影像学检查成为诊断新生儿早期脑损伤的关键方式。
本研究针对新生儿早期脑损伤诊断,分别采用磁共振成像、颅脑超声检查,参照临床诊断结果,显示两种检查方式的诊断结果无显著差异,临床诊断中确诊53 例,颅脑超声确诊47 例,磁共振成像确诊50 例,可以看出颅脑超声的诊断结果与磁共振成像十分接近。这是因为新生儿颅骨尚未发育完全,比较柔软,颅脑超声通过未闭合的囟门能够准确对颅内结构进行扇形扫查,实现多切面观察,在多轴向检查中加速病变定位,具有高分辨率,尤其适用于2 岁以内囟门没有闭合的婴儿和新生儿。磁共振成像相比于颅脑超声分辨率更高,可清晰显示脑组织任何部位,分辨脑白质与灰质,评估脑代谢与功能障碍情况,获得更高的诊断准确率。因此,本研究结果显示颅脑超声诊断的特异度、阴性预测度均低于磁共振成像,差异有统计学意义(P<0.05),但灵敏度、准确率、阳性预测值与磁共振成像无显著差异(P>0.05),进一步说明颅脑超声诊断新生儿早期脑损伤的优势,与吴晓宁等[6]的研究结果一致。《新生儿及婴儿颅脑超声专家共识》[7]中明确指出,颅脑超声主要用于诊断颅内出血、脑室周围白质软化、脑积水、缺氧缺血性脑损伤、细菌性脑膜炎等疾病,符合新生儿脑损伤适应证。在脑损伤类型上,颅内出血占比高,颅脑超声与磁共振成像诊断该疾病准确率无显著差异,说明在颅内出血诊断中颅脑超声同样具有明显优势。颅脑超声诊断新生儿早期颅内出血图像表现为脑实质内强回声团,边界较清,随病情进展血肿逐渐液化吸收,后期当血肿吸收完全,形成无回声囊腔,可将颅脑超声作为早期筛查工具。最后本研究显示,不同病情脑损伤患儿的血流动力学水平不同,主要体现为轻度脑损伤与中、重度脑损伤间差异有统计学意义(P<0.05),提示新生儿脑损伤早期诊断具有重要意义。颅脑超声检查通过明确颅内血流动力学指标变化情况,有助于区分不同病情患儿,为临床制定合理的治疗方案提供依据,但无法准确区分中、重度脑损伤,需与磁共振成像、实验室指标联合[8]。另外,颅脑超声无需对患儿进行特殊准备,操作简单,可进行床旁检查,无射线辐射,能够作为不同胎龄早产儿颅脑损伤诊断的首选方式[9]。缺陷在于单独检查无法准确预测预后,阴性预测值偏低,有必要在应用的同时对患儿实施脑电图检查[10]。
综上所述,颅脑超声诊断在新生儿早期脑损伤中具有显著的应用价值,诊断效能与磁共振成像接近,有利于准确诊断新生儿早期脑损伤,明确血流动力学变化情况,帮助患儿尽早接受治疗。

