2型糖尿病并发非酒精性脂肪性肝炎患者血清脂质组学分析及诊断价值研究
方德刚,肖清华,杨 柳,张晶晶,曹 珂,易林娜(中国人民解放军联勤保障部队第九二一医院.门诊;.肝病科,长沙 410003)
非酒精性脂肪性肝病(non-alcoholic fatty liver disease,NAFLD)是指除酒精因素外导致的肝损害,在我国患病率仍然较高,尤其在2 型糖尿病(type 2 diabetes mellitus,T2DM)中患病率高达28%~55%[1]。疾病谱包括非酒精性单纯性脂肪肝(nonalcoholic simple fatty liver,NAFL)及由其演变的非酒精性脂肪性肝炎(nonalcoholic steatohepatitis,NASH)、肝硬化、甚至肝细胞癌。其中NAFL 患者病情进展缓慢,发展成为肝硬化的风险较低,但NASH 病情进展较快,发展为肝硬化的风险较高,甚至可发展为肝细胞癌,同时NASH 也是心血管事件、慢性肾病发生的危险因素[2-3]。NAFLD 患者早期确诊并明确分型,将疾病控制在NASH 阶段,可减少相关疾病的发生发展。肝穿刺活检是NASH 诊断金标准,但该方法为有创性检查方式,限制了其在临床上的普及,尤其在老年人群中难以展开,故而探讨T2DM 发生NASH 的潜在血清标志物迫在眉睫[4]。脂质学是近几年新兴的一门学科,多项实验研究结果表明,脂质代谢异常与人体多种疾病的发生、发展密切相关[5],尤其在NAFLD 中起关键作用,但在T2DM 并发NAFLD 患者中的研究缺乏。本研究对T2DM 并发NAFLD 患者进行血清脂质组学分析,并筛选T2DM 发生NASH 的血清标志物,可为临床诊治NASH 开辟新思路。
1 材料与方法
1.1 研究对象 回顾性选取2018年4月~2020年4月中国人民解放军联勤保障部队第九二一医院门诊收治的T2DM 并发NAFL 患者,根据肝活检结果分为NASH 组(n=38)和NAFL 组(n=42)。入选标准:①T2DM 诊断标准参考世界卫生组织(WHO)1999年糖尿病诊断标准[6];②NASH 诊断标准符合2010年中华医学会肝病学分会《非酒精性脂肪性肝病诊疗指南》[7]的中NASH 诊断标准,并经肝活检确诊。排除标准:①并发严重意识障碍,无法正常交流者;②近半年服用过或正在服用调血脂药物者;③近1 个月服用过利尿剂、β-受体阻滞剂等影响机体糖脂代谢的药物者;④酗酒及滥用药物者;⑤并发恶性肿瘤者;⑥并发严重心、脑、肺等重要器官损伤者;⑦病毒性肝炎、药物性肝炎、肝豆状核变性等可造成脂肪肝的特定疾病;⑧未按要求完成相关检查者;⑨备孕期、妊娠期、哺乳期特殊人群。NAFL 组:男性18 例,女性24 例,年龄30~70(53.14±11.18)岁;体质量指数(body mass index,BMI)20~38(31.49±4.17)kg/m2;腰臀比(waist-to-hip ratio,WHR)0.97±0.04;收缩压143.86±14.75mmHg,舒张压85.16±12.77mmHg。NASH 组:男性17 例,女性21 例,年龄33~69(54.05±11.23)岁;BMI 19~37(30.75±5.61)kg/m2;WHR 0.95±0.05;收缩压141.32±14.29 mmHg,舒张压84.65±12.44 mmHg。两组基线资料比较差异无统计学意义(P>0.05)。全部患者及家属对本研究目的知情同意,并通过我院医学伦理审查。
1.2 主要仪器与试剂 奥林帕斯AU64 全自动生化仪(日立公司);CHT210R 大容量高速台式冷冻离心机[维根技术(北京)有限公司];超高效液相色谱(ACQUITY UPLC IClass 系统;美国Waters公司);电喷雾-四级杆飞行时间质谱(Xevo G2-SQ-TOF;美国Waters 公司)。
1.3 方法 采集所有受试者空腹至少8h 后清晨静脉血,3 000 r/min 的条件下离心操作10min,得到血清,置于-80℃冰箱条件中保存,待测。采用奥林帕斯AU64 全自动生化仪检测血清总胆固醇(total cholesterol,TC)、三酰甘油(triglyceride,TG)、低密度脂蛋白-胆固醇(low density lipoprotein-cholesterol,LDL-C)、高密度脂蛋白 胆固醇(high density lipoprotein-chlesterol,HDL-C)、丙氨酸氨基转移酶(alanine aminotrasferase,ALT)、碱性磷酸酶(alkaline phosphatase protein,ALP)、γ-谷氨酰基转肽酶(gamma-glutamyltransferase,GGT)、天冬氨酸氨基转移酶(aspartate aminotrans-feras,AST)、尿素氮(urea nitrogen,BUN)、血尿酸(serum uric acid,SUA)、空腹血糖(fasting plasma glucose,FPG)和餐后2h 血糖(2-hour post-meal blood glucose,2hPG)水平。取出冷冻标本再次漩涡震荡10s 以上,随后置于冷冻离心机中10 000r/min 离心10min,取上清液,待测。采用超高效液相色谱-串联质谱法(UPLC-MS/MS)进行脂质组学检测,色谱条件:色谱柱:ACQUITY UPLC 系列,电喷雾-四级杆飞行时间质谱,毛细管电压:3 kV;锥孔电压:25 V;碰撞能:15~60 V;源温度:120 ℃;脱溶剂温度:500 ℃;锥孔气体速度:50 L/h;脱溶剂气体速度:800 L/h;扫描时间:0.2 s;使用亮氨酸脑啡肽进行实时校正;使用甲酸钠进行校正。
1.4 统计学分析 研究数据采用SPSS19.0 统计软件分析,计量资料以均数±标准差(±s)表示,行t检验;计数资料以率(%)表示,行χ2检验;T2DM 患者发生NASH 的危险因素行Logistic逐步回归分析;采用ROC 曲线分析筛选T2DM 发生NASH 的潜在血清标志物,P<0.05 为差异具有统计学意义。脂质组学检测数据利用Waters 公司的MassLynx4.1,Progenesis QI 软件进行采集,利用Simca-P对数据进行分析,并建立OPLS-DA 模型的变量权重值(variable importance of projection,VIP) 图,当VIP>1,同时P<0.05 时,表示为差异性脂质。
2 结果
2.1 两组间肝肾功能、糖脂代谢指标比较 见表1。NASH 组ALP,AST,GGT 和FPG 水平明显高于NAFL 组,差异具有统计学意义(均P<0.05);ALT,BUN,SUA,TC,TG,HDL-C,LDL-C 和2hPG 比较,差异无统计学意义(均P>0.05)。
表1 两组间肝肾功能、糖脂代谢指标比较(±s)
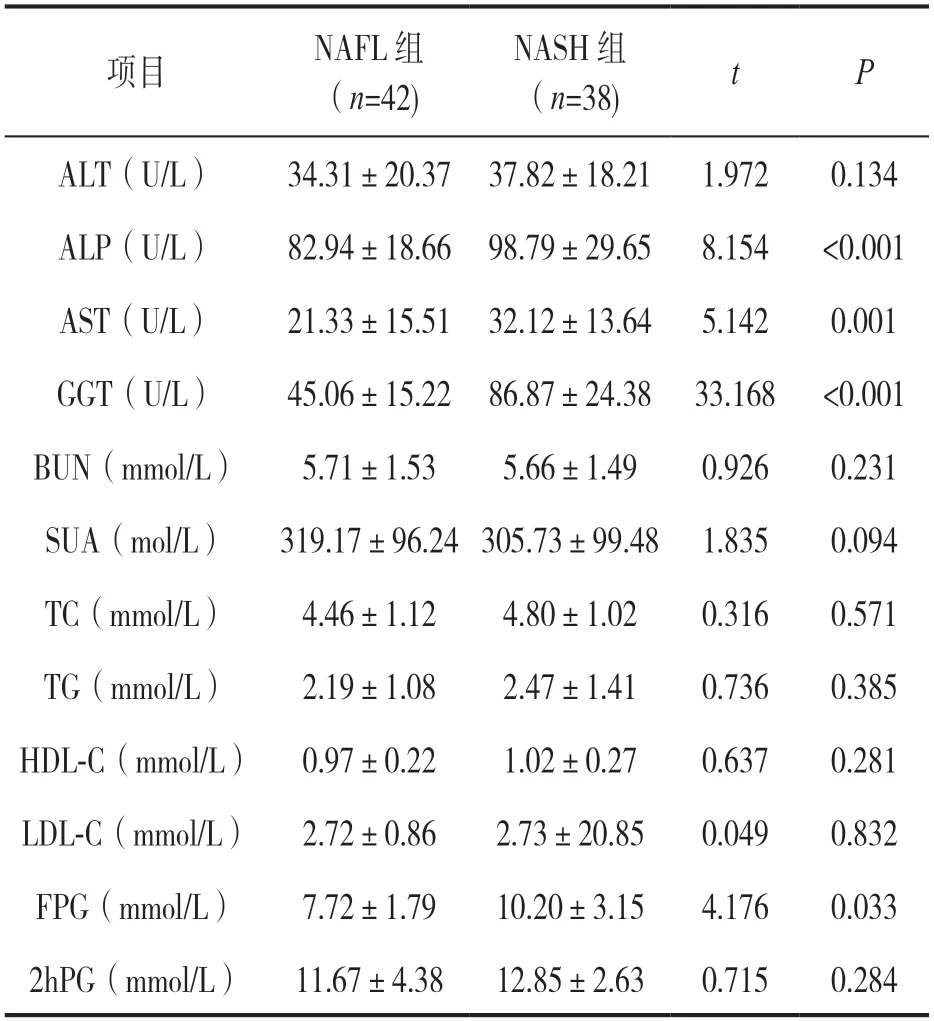
表1 两组间肝肾功能、糖脂代谢指标比较(±s)
项目NAFL 组(n=42)NASH 组(n=38)tP ALT(U/L)34.31±20.37 37.82±18.21 1.9720.134 ALP(U/L)82.94±18.66 98.79±29.65 8.154<0.001 AST(U/L)21.33±15.51 32.12±13.64 5.1420.001 GGT(U/L)45.06±15.22 86.87±24.38 33.168<0.001 BUN(mmol/L)5.71±1.535.66±1.490.9260.231 SUA(mol/L)319.17±96.24 305.73±99.48 1.8350.094 TC(mmol/L)4.46±1.124.80±1.020.3160.571 TG(mmol/L)2.19±1.082.47±1.410.7360.385 HDL-C(mmol/L) 0.97±0.221.02±0.270.6370.281 LDL-C(mmol/L) 2.72±0.862.73±20.850.0490.832 FPG(mmol/L)7.72±1.7910.20±3.154.1760.033 2hPG(mmol/L) 11.67±4.3812.85±2.630.7150.284
2.2 两组脂质组学分析 UPLC 法测定两组脂质组学,去除假阳性结果及噪音,共得到792 个脂质,采用Simca-P软件进行分析,并建立OPLS-DA模型,模型参数r2=0.59,Q2=0.45,并建立OPLS-DA 散点得分图,见图1。根据OPLS-DA 模型求得VIP,有98 个脂质VIP>1,NASH 组PC(38∶3),PC(35∶4),PC(36∶1)a,PC(36∶1)b,PC(44∶5),PE(34∶1)c,PE(34∶1)d,PE(36∶2),PE(38∶1),PE(39∶1),PS(33∶0),TG(52∶1),TG(54∶2),SM(37∶1),SM(39∶1),SM(40∶1),GlcCer(40∶2),棕榈酰苯丙氨酸水平明显高于NAFL 组,差异均有统计学意义(均P<0.05);NASH 组PC(38∶5),PC(38 ∶6),TG(52∶4),TG(54∶4),TG(54∶5),TG(57∶6),TG(58∶4),TG(60∶6)水平明显低于NAFL 组,差异具有统计学意义(均P<0.05),见表2,图2。

图2 两组脂质热图比较
表2 两组血清差异性脂质比较(±s)
注:TG:三酰甘油;PC:磷脂酰胆碱;SM:鞘磷脂;PE:磷脂酰乙醇胺;PS:磷脂酰丝氨酸;GlcCe:葡萄糖神经酰胺。
项 目NAFL 组(n=42) NASH 组(n=42) VIPP PC(35∶4) 11 928.77±2 981.34 13 475.22±2 475.16 1.472 0.017 PC(36∶1)a 57 270.32±10 621.38 68 915.11±10 907.55 2.861 0.021 PC(36∶1)b837.18±281.441 241.05±468.81 1.694 0.019 PC(38∶3) 16 202.55±5 147.62 20 046.84±5 263.47 1.713 0.025 PC(44∶5)8 001.66±975.168 836.41±1 374.12 2.086 0.014 PC(38∶5) 11 007.49±3144.25 9 217.63±1 976.24 1.842 0.031 PC(38∶6) 46 897.14±2 238.75 36 128.21±1 041.82 1.086 0.031 PE(34∶1)c 33 682.73±6 513.84 37 846.69±5 938.16 1.451 0.038 PE(34∶1)d2 741.11±867.413 619.52±1 142.84 2.816 0.029 PE(36∶2) 5 642.86±1 745.18 7 239.86±2 118.53 1.932 0.019 PE(38∶1) 7 917.53±1 455.28 9 554.32±1 520.11 1.756 0.027 PE(39∶1)9852.16±3125.14 12983.41±2978.54 3.176 0.028 PS(33∶0)1 538.67±532.972 009.14±653.82 1.572 0.009 TG(52∶1) 10 249.32±8 510.84 14 685.72±6 648.27 1.329 0.011 TG(54∶2) 10 982.75±5 318.42 14 257.35±4 968.28 1.284 0.018 TG(52∶4) 79 284.14±18 514.16 62 841.32±14 263.11 1.941 0.007 TG(54∶4) 51 181.05±18 952.74 41 283.01±8 174.52 1.795 0.013 TG(54∶5) 40 015.28±14 382.11 31 483.28±7 615.24 2.863 0.005 TG(57∶6) 4 319.82±1 384.253 105.42±728.62 1.275 0.038 TG(58∶4) 4 042.83±1 328.473 128.11±754.26 1.884 0.041 TG(60∶6)2 614.25±781.462 014.68±517.63 3.086 0.036 SM(37∶1) 10 842.99±1 902.57 12 843.11±1 754.26 1.592 0.016 SM(39∶1) 19 486.69±3 742.18 22 381.69±4 356.19 2.397 0.004 SM(40∶1) 82 694.35±15 942.18 95 476.36±18 472.98 1.694 0.023 GlcCer(40∶2)1 492.85±591.831 975.26±691.14 1.275 0.039棕榈酰苯丙氨酸 318.39±107.54989.67±350.191.816 0.002
2.3 T2DM并发NASH的Logistic逐步回归分析 见表3。将表2中有意义的指标纳入Logistic 逐步回归分析表中,结果显示:PC(36∶1)a,PE(38∶1)升高是T2DM 患者进展为NASH 的危险因素(P<0.05)。

表3 T2DM 并发NASH 的Logistic 逐步回归分析
2.4 T2DM 并发NASH 的预测ROC 曲线分析 见表4,图3。根据ROC 曲线结果显示:PC(36∶1)a,PE(38∶1)ROC 曲线下面积分别为0.814,0.792,敏感度分别为94.28%,94.86%,特异度分别为77.65%,76.31%,均高于GGT,AST,ALT。

图3 PC(36∶1),PE(38∶1)及肝酶ROC 曲线
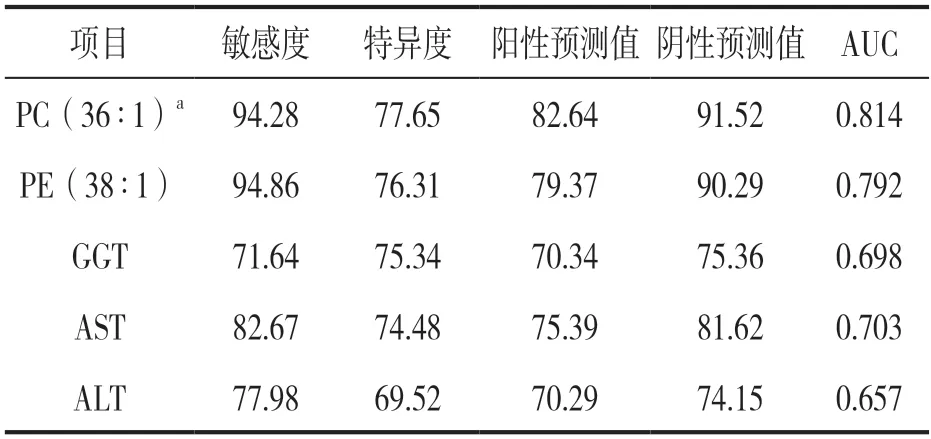
表4 T2DM 并发NASH 的预测诊断效能分析(%)
3 讨论
T2DM 并发NAFLD 是我国乃至全球常见疾病,由于人类生活质量的提高及生活习惯的改变,其患病率呈逐渐上升趋势[8]。NAFLD 疾病谱中NASH进展迅速,肝硬化、肝细胞癌发生风险相对较高,目前已成为我国乃至全球公共社会问题。故而,寻找明确NASH 诊断的潜在的血清标志物成为研究热点[8]。
脂质是一种溶于乙醚、氯仿等有机溶剂但不溶于水的有机小分子物质,是构建生物膜的重要组成成分,同时参与机体物质的运输、细胞分化、凋亡等生命活动,具有重要的生物学地位。根据美国脂质代谢研究计划内容,脂质可分八大类,包括脂肪酸类、甘油脂类、甘油磷脂类、鞘脂类、固醇酯类、孕烯醇酮脂类、多聚乙烯类和糖脂类[9-10]。而NAFLD 发生发展过程中胰岛素抵抗起重要作用,胰岛素抵抗的病理状态与脂肪分解、游离脂肪酸升高关系密切,同时,胰岛素抵抗可加重肝脏吸收和脂化游离脂肪酸成为TG 并储存[11]。多项研究均表明[12-13],多种脂质代谢异常促进了NAFLD 疾病进一步发展,利用脂质组学进行研究发现,疾病谱中NAFL 及NASH 患者游离胆固醇(free cholesterol,FC)、TG 水平显著高于正常人群;NASH 组中PC中花生四烯酸(20∶4 n6)水平及TG 中的二十碳五烯酸(20∶5 n3,EPA)水平降低,游离脂肪酸中n6/n3 多不饱和脂肪酸比率升高,提示NAFLD 疾病状态下,有多种脂质发生了变化。随后,路晓茅等[14-15]人进一步发现,NAFLD 与正常人群肝脏脂质组学成分比较发现,NAFLD 患者脂质异常主要表现是TG,脂肪酸、鞘脂类及TC等。但到目前为止,对T2DM 并发NASH 患者脂质组学分析的研究鲜为少见。
本研究结果显示,在T2DM 患者中,NASH 组患者与NAFL 组患者相比,存在明显差异的脂质成分主要为甘油磷脂、鞘脂和TG。甘油磷脂是构建生物膜的重要成分,在机体内以PC,PE 较为丰富,其中PC 可以在头和肝脏中合成[16]。在肝脏合成中,在磷脂酰乙醇胺N-甲基转移酶(phosphatidyl ethanolamine methyltransferase,PEMT)的甲基化作用下PE 在与腺苷蛋氨酸提供的甲基结合生成PC,PEMT 功能障碍会导致PE 大量堆积在丝氨酸转移酶的作用下形成PS[17]。此外,PC 的合成、分泌与极低密度脂蛋白胆固醇(very low density lipoprotein-cholesterol,vLDL-C)相互关联,其中PC 合成功能障碍时,vLDL-C 的合成、分泌能力降低,导致TG 不能转运出肝脏;大量TG 在肝脏堆积,同时伴随着有毒物质游离胆固醇等产生导致内质网应激,多种炎性细胞浸润,炎性因子分泌导致肝细胞炎性、坏死,从而促进NAFLD 疾病的发生发展[18]。本研究中发现NASH 组与NAFL 组比较血清中差异性脂质有26 个,其中PC(36∶1)a,PE(38∶1)升高是T2DM 患者进展为NASH 的危险因素,PC(36∶1),PE(38∶1)ROC 曲线下面积均>0.7,敏感度、特异度均高,结果提示,T2DM疾病发展为NASH 脂质代谢异常起了重要作用,其中PC(36∶1),PE(38∶1)是T2DM 患者发展为NASH 的潜在血清标志物,可能与PEMT 功能障碍导致PC 合成受损,使得机体内PE 大量堆积,同时PE 向PS 转化增加有关[19]。故而PEMT 可作为NAFLD 疾病治疗的潜在介入靶点,为临床便捷诊断NASH 患者提供新思路[20]。但本研究也存在一定局限性,一方面入选样本偏少,另一方面,本研究为横断面研究,血清脂质水平与脂肪肝的关系尚不明确,因此,后续研究中,可加大样本量,进一步完善相关指标深入研究,便于临床更好的开展T2DM 并发NASH 的诊治工作。
综上所述,T2DM 并发NASH 患者,出现变化的主要脂质是甘油磷脂、鞘脂和TG,其中PC(36∶1),PE(38∶1)可能成为诊断NASH 的潜在血清标志物。

