基于关键环节的预警预控干预在Stanford B 型主动脉夹层动脉瘤手术室护理中的应用价值
许晓燕 洪素千
(厦门大学附属第一医院,福建 厦门 361000)
Stanford B 型主动脉夹层动脉瘤是由于主动脉内膜破裂,血液流入主动脉,导致主动脉壁分层而形成“双腔”[1]。患者常表现突发剧痛,并伴随大汗淋漓、恶心呕吐等血管迷走神经兴奋症状[2]。目前临床首选治疗方法为腔内介入治疗,具有创伤小、恢复快、成功率高的优点。由于该病具有发病快,死亡率高等特点,因此在术前针对危险因素做出积极控制干预,可降低不良事件发生,并促使手术顺利进行。关键环节是根据手术操作中潜在风险的关键环节依据循证证据提出的预见性、针对性护理内容[3]。预警预控干预处理是对事件发生前可能出现的不安全因素问题进行预测,并制定针对性的防范措施,以降低不良事件发生风险[4]。手术室护理则是依据手术室管理理念提高医护人员综合素养和手术室护理管理风险意识,开展围术期护理,提升全面护理管理质量,以保证手术顺利进行[5]。本研究旨在分析基于关键环节的预警预控干预在Stanford B 型主动脉夹层动脉瘤手术室护理中的应用价值,现报道如下。
1 资料与方法
1.1 一般资料
选取2019 年6 月至2021 年6 月我院收治Stanford B 型主动脉夹层动脉瘤患者80 例作为研究对象,使用双色球分组法,分为观察组(n=40)、对照组(n=40)。纳入标准:(1)影像学检查后确诊为Stanford B 型主动脉夹层动脉瘤[6];(2)家属以及患者均对本次研究目的知晓并签署相关承诺书。排除标准:(1)患者自身患有恶性肿瘤;(2)严重凝血功能异常;(3)心、肝、肾等重要脏器功能严重不全;(4)有重度心脑血管病变情况。已通过医院伦理委员会审核。
1.2 方 法
1.2.1 对照组 对照组采取常规手术室护理方法:(1)调整手术室内温度湿度:一般室温维持在22-25℃,湿度保持40%-50%;(2)配合医生:根据手术要求,为患者放置合适体位;患者进行麻醉时,护士将患者固定于手术台,防止跌落;(3)输血输液:为补充患者术中丢失液体,护士需手术开始前建立两条或以上静脉通道;若患者由于血液丢失情况严重,则需进行输血;(4)配合抢救:护士全程观察患者生命体征,辨别不同病情,当发生意外时,立即报告医生并配合进行抢救。
1.2.2 观察组 观察组开展以关键环节为基础的预警预控干预。
(1)成立关键环节为基础的预警预控干预小组。组内成员5 名,1 名主治医生负责对于主动脉夹层动脉瘤患者在手术期可能发生的情况作出预估判断,并制定针对性预防措施。1 名主管护师为小组组长,负责收集整理相关文献以及小组成员建议进行干预计划的制定。
(2)3 名护师将小组提出的相关干预计划实施开展。①建立术中主动脉夹层动脉瘤高风险预警体系。对患者潜在或现存的高风险因素做出评估,并根据病情在患者病历卡、床头以及手腕带提出风险因素警示,如:跌倒、坠床。压疮等。整理患者病历资料,交班时发布患者警示信息并向全科室人员进行讲解。②施行并发症预控护理。a.患者出血风险:术前查明患者凝血功能,指导患者正确服用药物;术后24 h 内密切监护患者生命指标,一旦怀疑出血,立即采取措施。若有严重术后出血,应合理使用止血药物。b.谵妄风险:因患者大脑血液供应不足可能导致神经功能出现紊乱,因此术前配合抗精神异常药物使用。c.术后复发可能:维持患者正常血压。d.护士日常宣教,告知患者服药对于治疗和预防疾病的重要性。教会患者家属正确测量血压的方法,监督患者按时服药。③术后并发症预防:维持正常血压水平,防止发生脑卒中;预防感染:术后患者需长期卧床,此时护士应积极关注肺部感染、下肢静脉血栓以及压疮发生情况,具体措施为:患者床垫需使用气垫床,配合积极翻身、拍背以及下肢按摩进行干预;肾损伤:术后观察患者尿量以及颜色,若出现异常颜色立即报告医生采取针对措施,若因药物输注引起,则立即停止用药,并进行血滤处理将残余药物排除,及时复查肾功能;谵妄:术中麻醉用药剂量精准,防止患者术后昏迷时间过长;吻合口假性动脉瘤:术后延长创面压迫时间。
1.3 观察指标
1.3.1 比较两组干预前后血压变化情况 记录患者干预前和干预结束后的血压水平。
1.3.2 比较两组干预后围术期指标 内容包括:术后清醒时间、气管插管时间、48 h 胸腔引流量、手术下床活动时间以及住院时间。
1.3.3 比较两组干预后术后并发症发生情况 内容包括:脑卒中、感染、肾损伤、吻合口假性动脉瘤、谵妄以及总并发症发生情况。
1.4 统计学方法
采用SPSS 21.0 软件分析数据,计数资料用n(%)表示,两组间对比用卡方(χ2)检验;计量数据给予正态及方差齐性检验满足要求,用表示,组间行t检验,P<0.05 则对比分析差异有统计学意义。
2 结 果
2.1 比较两组一般资料
两组一般资料比较,差异无统计学意义(P>0.05),可进行后续比较,见表1。
表1 两组一般资料比较[/n(%)]
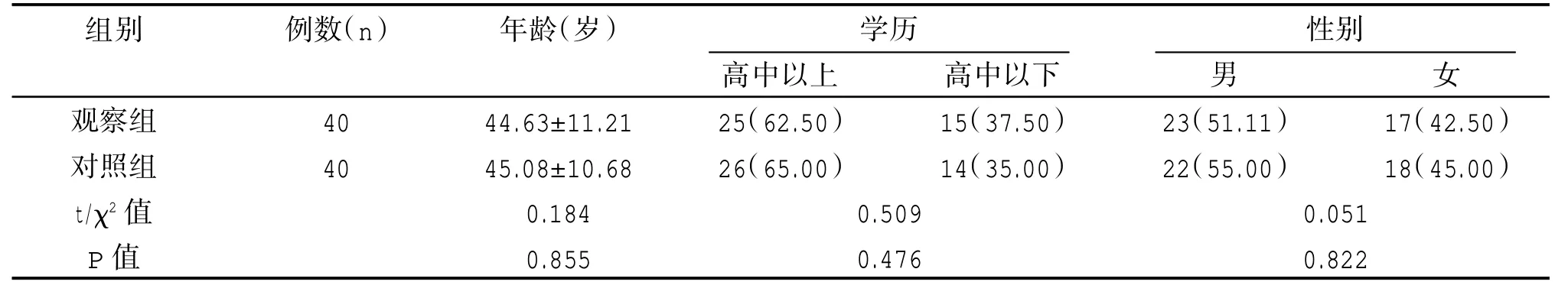
表1 两组一般资料比较[/n(%)]
?
2.2 比较两组干预前后血压变化情况
干预前,两组患者的血压水平,差异无统计学意义(P>0.05);干预后,观察组血压低于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组血压水平比较(,mmHg)
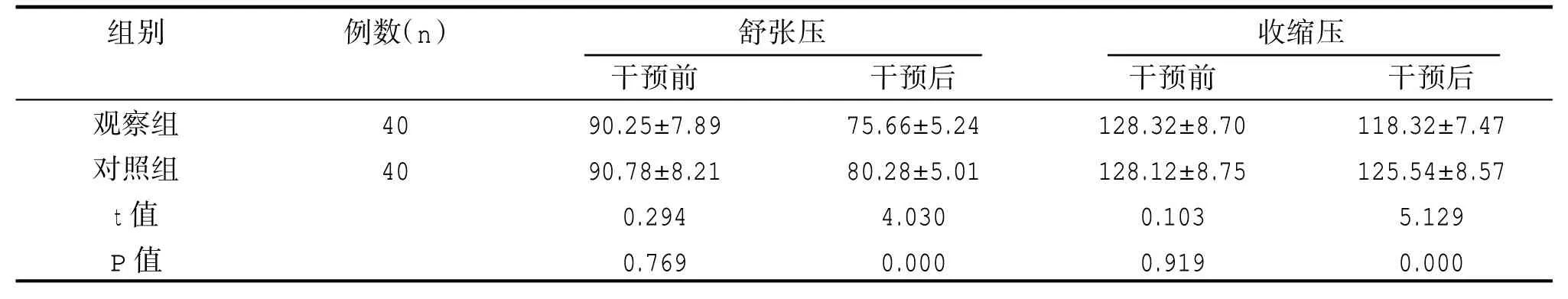
表2 两组血压水平比较(,mmHg)
?
2.3 比较两组干预后围术期指标
干预后,观察组术后清醒时间、气管插管时间、手术后下床活动时间以及住院时间均比对照组所需时间短,且48 h 胸腔引流量也少于对照组,差异均有统计学意义(P<0.05),见表3。
表3 两组干预后围术期指标比较()
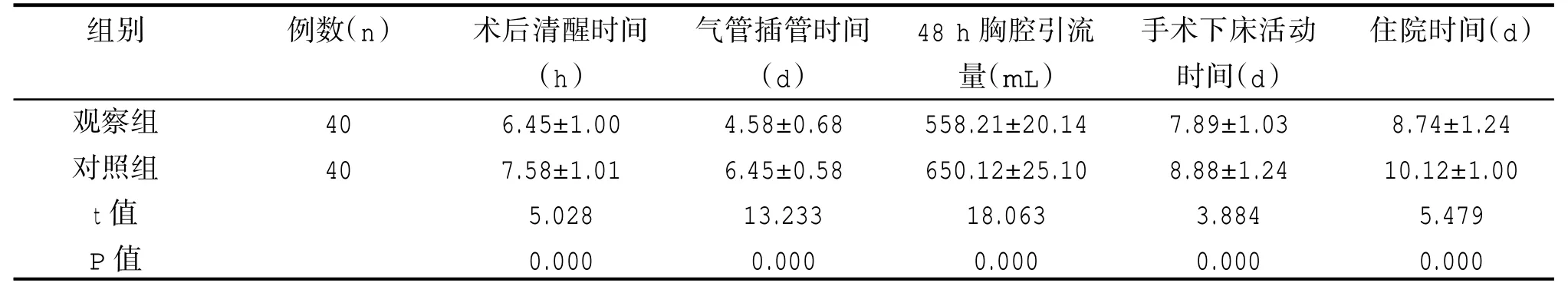
表3 两组干预后围术期指标比较()
组别例数(n)住院时间(d)观察组对照组t 值P 值40 40术后清醒时间(h)6.45±1.00 7.58±1.01 5.028 0.000气管插管时间(d)4.58±0.68 6.45±0.58 13.233 0.000 48 h 胸腔引流量(mL)558.21±20.14 650.12±25.10 18.063 0.000手术下床活动时间(d)7.89±1.03 8.88±1.24 3.884 0.000 8.74±1.24 10.12±1.00 5.479 0.000
2.4 比较两组术后并发症发生情况
观察组并发症发生率低于对照组,差异有统计学意义(P<0.05),见表4。
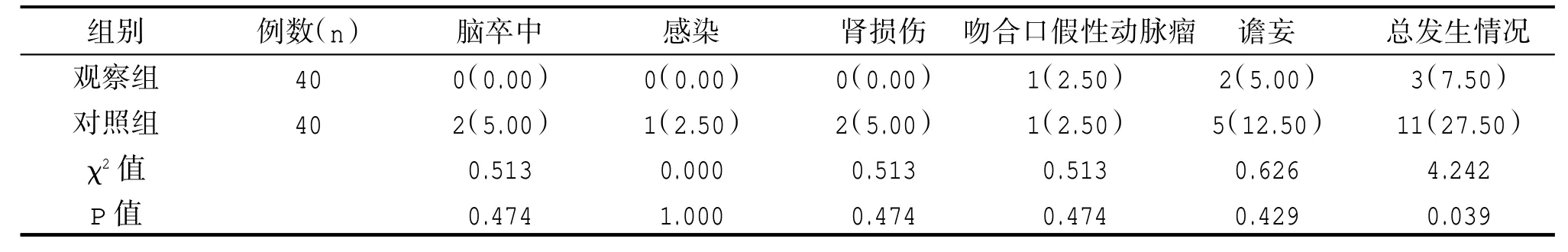
表4 两组术后并发症发生情况比较[n(%)]
3 讨 论
Stanford B 型主动脉夹层近端破裂在降主动脉部位,同时可累及远端部位,但不涉及升主动脉[7]。随着血流冲击时间的延长,夹层部位出现的假腔逐渐增大,进而形成夹层动脉瘤[8]。因其瘤体体积较大、内膜易破裂情况给手术带来困难。且该病术后并发症会影响患者恢复时间延长。因此做好手术室管理以及针对患者潜在问题作出预警预控处理尤其重要。
本研究发现,干预后观察组血压低于优于对照组(P<0.05),提示基于关键环节的预警预控干预在Stanford B 型主动脉夹层动脉瘤手术室护理中可一定程度上控制血压。这与施围群等学者研究结论相似[9]。分析原因:基于关键环节提出对主动脉夹层患者控制血压要求,术前有高血压病史的患者,严格按照医生指示服用高血压药物,控制血压;同时预警预控干预下,科室人员就患者病情做出术前讨论,对病情做出综合诊断,明确术中各手术步骤,严格控制术中手术质量,严格遵守手术操作规范,避免手术纰漏出现,同时,监测手术全程患者生命体征,稳定患者血压。
本研究发现,干预后观察组术后清醒时间、气管插管时间、手术后下床活动时间以及住院时间均比对照组所需时间短,且48 h 胸腔引流量也少于对照组(P<0.05),说明基于关键环节的预警预控干预在Stanford B 型主动脉夹层动脉瘤手术室护理中,可改善围术期相关指标。这与徐琴等学者研究结论相似[10]。分析原因:基于关键环节控制,术中监测患者生命体征,对风险因素进行积极干预,如:维持血压基础水平,防止心率过快,而影响手术进程,术中若发现心率异常立即告知医生进行处理。维持患者基本体征将有效缩短患者清醒时间。重视术后患者机体恢复情况,密切观察患者术后伤口、插管情况,保证伤口部位无渗血、通气功能维持正常,因此患者术后清醒时间以及气管插管时间相应缩短。同时预警预控干预将患者潜在和现存风险作出预判,针对性提出个应对措施,将有效缩短患者下床时间以及出院时间。因此将有效改善围术期指标情况。
本研究发现,干预后,观察组并发症低于对照组(P<0.05),说明两种理念Stanford B 型主动脉夹层动脉瘤手术室护理后患者将减少并发症。原因为:对于患者可能发生的情况,关键环节预警预控干预小组均提出有效针对方法,对于患者出血情况,应术前纠正患者凝血功能;感染预防:术后长期卧床患者,护士应为患者准备气垫床,配合积极翻身、拍背以及下肢按摩。预防肾损伤:患者输注液体时,严格按照三查七对执行,避免输错药物对患者造成不必要影响;预防谵妄及脑卒中情况则需术前遵医嘱服用药物,因此有效减少并发症发生。
综上所述,基于关键环节的预警预控干预在Stanford B 型主动脉夹层动脉瘤手术室护理中可降低血压、改善围术期各指标以及减少并发症发生率。

