伏立康唑TDM在ICU患者抗真菌治疗中的应用效果探究
郑春肖 王伟
ICU 患者最常感染传染性真菌,常见病菌代表为丝状真菌、酵母样真菌、念珠菌等,若ICU 患者出现侵袭性真菌病,则可能导致死亡,该类病症死亡率高达60%[1]。伏立康唑是一种三唑类真菌药物,抗菌剂种类繁多,生物利用率高达96%,抗菌效应较高,进入体内后分布较宽,能够渗透到血脑屏障,组织密度高,主要为感染性ICU 患者对抗感染性病原体和传染性疾病药物[2]。值得注意是,多项研究表明,该药物的药物动力学是非线性的,并且其血浆药物浓度被低蛋白血症、肝脏P450 同工酶CYP2C19 基因多态性等原因制约,导致个体间血浆药物密度显著差异,血浆药物密度作用和治疗效果可能会有很大差异[3]。TDM 是药动力学及药效学理论的引导,应用电子计算机手段,用于测量药物浓度或其在体液中代谢效应,用于调整和评估临床治疗方案,与传统经验模型相比,最大限度地提高药物疗效,避免不良反应,实现个体化用药,使临床药物使用更安全、更可靠[4]。基于此,本次研究选取本院54 例ICU 患者使用该药物进行抗真菌治疗,并分组采用TDM,观察其疗效,报告如下。
1 资料与方法
1.1 一般资料 选取2021 年1 月~2022 年1 月到院进行抗真菌治疗的54 例ICU 患者,随机分为对照组和观察组,每组27 例。对照组男17 例,女10 例;年龄20~74 岁,平均年龄(47.00±9.93)岁。观察组男11 例,女16 例;年龄21~74 岁,平均年龄(47.50±8.90)岁。两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。纳入标准:存在侵袭性真菌感染疾病;年龄≥18 岁。排除标准:妊娠状态;对本次所用药物过敏或真菌药敏实验提示耐药,此外服用可能干扰本次所用药物浓度测定的药物;ICU 住院时间<14 d。
1.2 方法 所有患者使用伏立康唑(四川美大康华康药业有限公司,国药准字H20080787,规格:50 mg×8 粒)治疗,对照组使用方法:第1 天剂量为400 mg,p.o.;第2 天剂量为200 mg,p.o.。观察组在用药期间定期TDM 观察药物浓度,按照检测结果对药物剂量实施调整,治疗期间至少检测1 次;调整原则为若药物浓度<1 mg/ml,则表明为低效治疗,剂量应当在原用量基础上调50%,例如原剂量为200 mg,q.d.,则可将药物量增加到300 mg,q.d.;若药物浓度在1~4 mg/ml,则表明为有效治疗,可维持原剂量;若药物浓度>4 mg/ml,则被视为过度用药,需停止使用药物1~3 d,之后再在原维持剂量上继续给药。在TDM 药物浓度检测中,使用高效液相色谱法方法被用来测量人体血浆中的药物浓度。使用药物治疗稳定后,清晨从静脉采血,3000 r/min 离心5 min,取出血浆放入内标工作液,涡旋30 s,放入700 μl 的乙酸乙酯/正己烷(4∶1),涡旋30 s后,3000 r/min 离心5 min,离心后取出清洗液。
1.3 观察指标及判定标准 比较两组患者临床疗效,不良反应发生情况,治疗前后的肝、肾功能指标,机械通气时间、有创机械通气时间、ICU 监护时间,治疗前后生活质量、睡眠质量评分。疗效判定标准:症状消失,检查显示真菌基本消失为显效;症状显著被治疗,真菌检查显示显著降低为有效;症状未消失甚至加重为无效。总有效率=(显效+有效)/总例数×100%。肝、肾功能指标包括谷丙转氨酶、谷草转氨酶、总胆红素、尿素氮、肌酐。采用睡眠质量量表评定患者睡眠质量、入睡时间、睡眠时间、睡眠效率,分数越高说明睡眠质量越差。生活质量包括角色受限、躯体疼痛、生命能力、感情因素等,每个项目满分为100 分,分数越高则说明生活质量水平越高。患者不良反应包括皮疹、肝酶升高、视力下降。
1.4 统计学方法 采用SPSS19.0 统计学软件处理数据。计量资料以均数±标准差(±s)表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两组临床疗效比较 观察组治疗总有效率100.00%高于对照组的70.37%,差异具有统计学意义(P<0.05)。见表1。
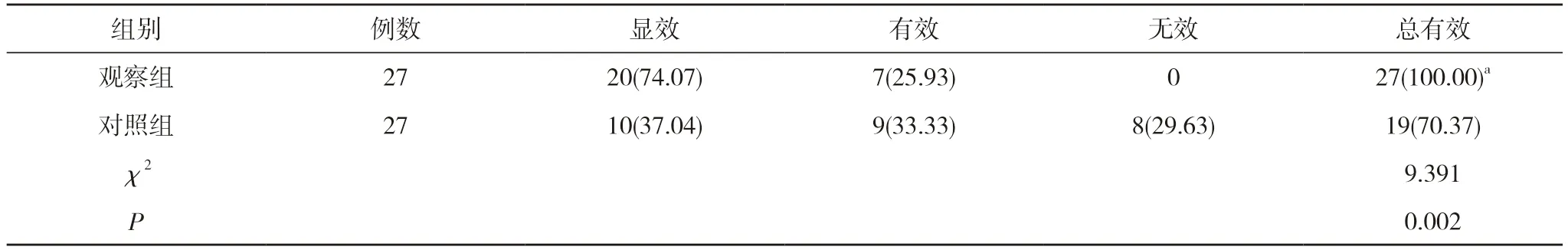
表1 两组临床疗效比较[n(%)]
2.2 两组患者治疗前后肝、肾功能比较 治疗前,两组患者谷丙转氨酶、谷草转氨酶、总胆红素、尿素氮、肌酐水平比较,差异均无统计学意义(P>0.05)。治疗后,观察组患者谷丙转氨酶(40.42±0.87)U/L、谷草转氨酶(45.82±0.78)U/L、总胆红素(13.28±0.57)μmol/L、尿素氮(7.33±0.54)mmol/L、肌酐(89.13±12.18)μmol/L低于对照组的(42.93±0.24)U/L、谷草转氨酶(49.89±0.82)U/L、总胆红素(16.26±0.27)μmol/L、尿素氮(8.95±0.91)mmol/L、肌酐(100.11±14.24)μmol/L,差异均具有统计学意义(P<0.05)。见表2。
表2 两组患者治疗前后肝、肾功能指标比较(±s)

表2 两组患者治疗前后肝、肾功能指标比较(±s)
注:与对照组治疗后比较,aP<0.05
2.3 两组机械通气时间、有创机械通气时间、ICU 监护时间比较 观察组患者机械通气时间(12.49±2.49)h、有创机械通气时间(5.26±1.24)h、ICU 监护时间(10.37±2.47)h 均短于对照组的(15.62±3.67)、(12.16±3.67)、(16.49±3.62)h,差异均具有统计学意义(P<0.05)。见表3。
表3 两组机械通气时间、有创机械通气时间、ICU 监护时间比较(±s,h)
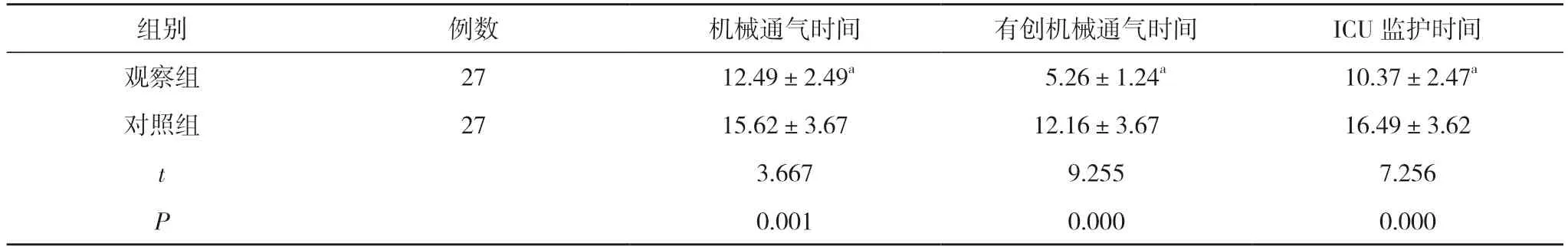
表3 两组机械通气时间、有创机械通气时间、ICU 监护时间比较(±s,h)
注:与对照组比较,aP<0.05
2.4 两组患者治疗前后生活质量评分比较 治疗前,两组患者角色受限、躯体疼痛、生命活力、感情因素评分比较,差异均无统计学意义(P>0.05)。治疗后,观察组患者角色受限、躯体疼痛、生命活力、感情因素评分分别为(97.34±1.28)、(95.87±2.23)、(96.82±1.24)、(95.42±3.20) 分,均高于对照组的(80.64±2.20)、(79.85±2.24)、(80.54±2.30)、(79.58±2.60)分,差异均具有统计学意义(P<0.05)。见表4。
表4 两组患者治疗前后生活质量评分比较(±s,分)

表4 两组患者治疗前后生活质量评分比较(±s,分)
注:与对照组治疗后比较,aP<0.05
2.5 两组患者治疗前后睡眠质量评分比较 治疗前,两组患者睡眠质量、入睡时间、睡眠时间、睡眠效率评分比较,差异均无统计学意义(P>0.05)。治疗后,观察组患者睡眠质量、入睡时间、睡眠时间、睡眠效率评 分分别为(0.59±0.47)、(1.01±0.22)、(0.30±0.33)、(0.56±0.30)分,均低于对照组的(1.22±0.68)、(1.24±0.15)、(0.70±0.44)、(0.97±0.19)分,差异均具有统计学意义(P<0.05)。见表5。
表5 两组患者治疗前后睡眠质量评分比较(±s,分)
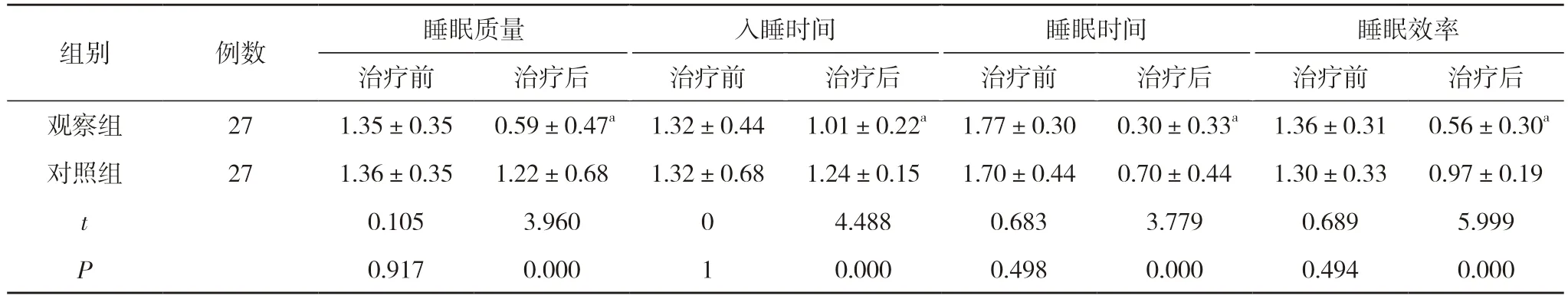
表5 两组患者治疗前后睡眠质量评分比较(±s,分)
注:与对照组治疗后比较,aP<0.05
2.6 两组不良反应发生情况比较 观察组不良反应发生率3.70%低于对照组的25.93%,差异具有统计学意义(P<0.05)。见表6。

表6 两组不良反应发生情况比较[n(%)]
3 讨论
伏立康唑是氟康唑的一个分支,是第二代三唑类广谱抗真菌药物,结构类似于氟康唑,但该药物对曲霉菌的抗菌活性显著大于前者[5]。与其他三唑类抗真菌药物相同,该药物为经细胞色素P450 酶相结合来阻止甾醇14α-去甲基化反应,从而阻止麦角淄醇生物合成,从而改变膜细胞功能,控制真菌繁衍[6-8]。伏立康唑已被证明对侵袭性曲霉菌、念珠菌、镰刀菌等真菌引起的严重感染有效,现已确定其是治疗念珠菌和侵袭性曲霉菌的首选药物。伏立康唑在能够穿过血脑屏障于脑脊液中的浓度低于大脑中的浓度,后者约占血浆浓度的50%[9-11]。
TDM 长期以来一直被用于优化药物,并对患者显示出显著的益处。在过去十年里,有大量证据支持TDM 在抗生素中的作用[12-14]。研究表明,无论使用何种方式给药,伏立康唑的血液浓度在个体性及个体内都存在较大差异[9]。有研究显示伏立康唑具有变异性和非线性特征,这可能是肝脏代谢饱和和其他因素的结果,如年龄、伴发性肝病、相互作用药物等因素影响,同时因为P450 酶的基因多态性而经其自身来代谢该药物的能力[15-18]。现阶段英国医学会指南建议定期TDM,直到该药物浓度稳定,如果满足以下条件,则应重复TDM:有潜在药物相互作用、剂量改变、给药方式改变、临床症状的变化。伏立康唑实施TDM 的原因:在通常的药物剂量下,血液浓度变化很大,这取决于个体患者之间的身体和遗传差异。有研究显示对64 例患者实施常规剂量给药的血药浓度显示:仅有61%患者的血药浓度在治疗窗口中,测得的最低Cmin<0.16 μg/ml,最高Cmin 可达到9.28 μg/ml[10]。该药物在成人体内是一个非线性药动学流程;细胞色素P450 代谢酶和各种药物之间相互作用,这部分酶的抑制和刺激作用可能与该药物相互作用,对该药物的浓度有积极影响;该药物血液浓度与治疗效果和不良反应密切相关[19-22]。本次研究结果显示:观察组治疗总有效率100.00%高于对照组的70.37%,差异具有统计学意义(P<0.05)。治疗后,观察组患者谷丙转氨酶(40.42±0.87)U/L、谷草转氨酶(45.82±0.78)U/L、总胆红素(13.28±0.57)μmol/L、尿素氮(7.33±0.54)mmol/L、肌酐(89.13±12.18)μmol/L低于对照组的(42.93±0.24)U/L、谷草转氨酶(49.89±0.82)U/L、总胆红素(16.26±0.27)μmol/L、尿素氮(8.95±0.91)mmol/L、肌酐(100.11±14.24)μmol/L,差异均具有统计学意义(P<0.05)。观察组患者机械通气时间(12.49±2.49)h、有创机械通气时间(5.26±1.24)h、ICU监护时间(10.37±2.47)h 均短于对照组的(15.62±3.67)、(12.16±3.67)、(16.49±3.62)h,差异均具有统计学意义(P<0.05)。治疗后,观察组患者角色受限、躯体疼痛、生命活力、感情因素评分分别为(97.34±1.28)、(95.87±2.23)、(96.82±1.24)、(95.42±3.20)分,均高于对照组的(80.64±2.20)、(79.85±2.24)、(80.54±2.30)、(79.58±2.60)分,差异均具有统计学意义(P<0.05)。治疗后,观察组患者睡眠质量、入睡时间、睡眠时间、睡眠效率评分分别为(0.59±0.47)、(1.01±0.22)、(0.30±0.33)、(0.56±0.30)分,均低于对照组的(1.22±0.68)、(1.24±0.15)、(0.70±0.44)、(0.97±0.19) 分,差异均具有统计学意义(P<0.05)。观察组不良反应发生率3.70%低于对照组的25.93%,差异具有统计学意义(P<0.05)。此结果表明:使用TDM 在伏立康唑的应用中有着积极影响。
综上所述,对ICU 患者抗真菌治疗中实施伏立康唑TDM 能够减少对患者肝、肾功能的影响,优化各时间指标,增强治疗效果,改善睡眠治疗、生活质量,降低不良反应发生率。

