过敏性紫癜患儿临床特点及中医证候演变规律的研究
陶洪 刘慧英 彭昕欣 谢静 谢薇 黄婷
〔摘要〕 目的 觀察过敏性紫癜中医证候演变规律,探讨过敏性紫癜临床特点与中医证型的相关性。方法 对426例来自湖南中医药大学第一附属医院住院和门诊的过敏性紫癜(Henoch-Sch?觟nlein purpura, HSP)患儿临床资料进行回顾性分析,总结中医证候演变规律,比较患儿的一般资料、发病季节、诱发病因、实验室指标不同水平分布情况。结果 (1)HSP患儿男女发病比例相当,冬春季发病多,病程多在4周以内。(2)中医证型以风热伤络证、血热妄行证为多,其次是湿热痹阻证、阴虚火旺证、气不摄血证,发病诱因以感染多见,其中呼吸道感染最多见,统计学分析提示:不同中医证型在年龄、发病诱因上差异有统计学意义(P<0.05);实验室指标D-二聚体、白细胞介素-6 (interlenkin-6, IL-6)、免疫球蛋白A(immunoglobulin A, IgA)、CD4+/CD8+T在不同中医证型上差异有统计学意义(P<0.05)。(3)风热伤络证易演变为气不摄血证;血热妄行证易演变为阴虚火旺证。结论 (1)HSP中医证型上早期以风热伤络证、血热妄行证为主,后期常见阴虚火旺证、气阴两虚证;(2)HSP中医病机演变上,主要向虚、瘀发展。(3)D-二聚体、IL-6、IgA数值升高和CD4+/CD8+T数值偏低的现象主要集中在风热伤络证和血热妄行证。
〔关键词〕 过敏性紫癜;中医证候演变规律;临床特点;D-二聚体;白细胞介素-6;免疫球蛋白A;CD4+/CD8+T
〔中图分类号〕R272.6 〔文献标志码〕A 〔文章编号〕doi:10.3969/j.issn.1674-070X.2023.05.027
Clinical characteristics and evolution law of TCM patterns of Henoch-Sch?魻nlein purpura in children
TAO Hong LIU Huiying PENG Xinxin XIE Jing XIE Wei HUANG Ting
1. The First Hospital of Hunan University of Chinese Medicine, Changsha, Hunan 410007, China; 2. Hunan University of Chinese Medicine, Changsha, Hunan 410208, China
〔Abstract〕 Objective To observe the evolution law of TCM patterns of Henoch-Sch?觟nlein purpura (HSP) and explore the correlation between clinical characteristics of HSP and TCM patterns. Methods A retrospective analysis was conducted on the clinical data of 426 children with HSP from the First Hospital of Hunan University of Chinese Medicine. The evolution law of TCM patterns was summarized, and the general information, onset season, inducing factors, and distribution of laboratory indicators at different levels of the patients were compared. Results (1) The proportion of HSP in male and female children was similar, with a high incidence in winter and spring. And the course of the disease was mostly less than 4 weeks. (2) The TCM patterns of HSP are mainly wind-heat injuring collaterals and reckless flow of blood due to heat, followed by a damp-heat obstruction, yin deficiency leading to fire hyperactivity and qi deficiency failing to control blood. Infection was the most common cause of the disease, especially respiratory tract infection. Statistical analysis showed that there were significant differences in age and pathogenesis among different TCM patterns (P<0.05). Laboratory indicators including D-dimer, interlenkin-6 (IL-6), immunoglobulin A (IgA), and CD4+/CD8+T showed statistically significant differences in different TCM patterns (P<0.05). (3) The pattern of wind heat injuring collaterals easily evolved into the pattern of qi deficiency failing to control blood; the pattern of reckless flow of blood due to heat easily changed into the pattern of yin deficiency leading to fire hyperactivity. Conclusion (1) In the early stage of HSP, the main TCM patterns are wind heat injuring collaterals and reckless flow of blood due to heat, and in the later stage, the common patterns are yin deficiency leading to fire hyperactivity and qi and yin deficiency. (2) In the evolution of TCM pathogenesis of HSP, it mainly develops into deficiency and stasis. (3) The elevated values of D-dimer, IL-6, and IgA and the low value of CD4+/CD8+T are mainly concentrated in the pattern of wind-heat injuring collaterals and reckless flow of blood due to heat.
〔Keywords〕 Henoch-Sch?觟nlein purpura; evolution law of TCM pattern; clinical characteristics; D-dimer; interlenkin-6; immunoglobulin A; CD4+/CD8+T
过敏性紫癜(Henoch-Sch?觟nlein purpura, HSP)是一种以免疫复合物在受累组织小血管内沉积为主要特征,多种免疫介导的系统免疫性血管炎,病变可累及全身多个系统,常见皮肤、关节、消化道及肾脏等脏器受损[1]。该病多发于学龄期儿童,一年四季均可发病,临床症状变化多端,病情易迁延反复,因此,严重损害儿童身心健康[2]。目前,西医治疗本病无特异性疗法,中医辨证施治临床效果较为显著,近年来中医学对于该病病因病机等方面的研究取得了重要进展[3],但对于其临床特点与证候演变规律的探究尚少。因而,本次研究选取湖南中医药大学第一附属医院住院和门诊的HSP患儿临床资料进行回顾性分析,总结其证候演变规律,并比较患儿临床特点在各证型分布上的差异,为临床同道在诊疗实际中预测本病的中医病机演变及指导用药提供一定的支持和借鉴。
1 资料与方法
1.1 诊断标准
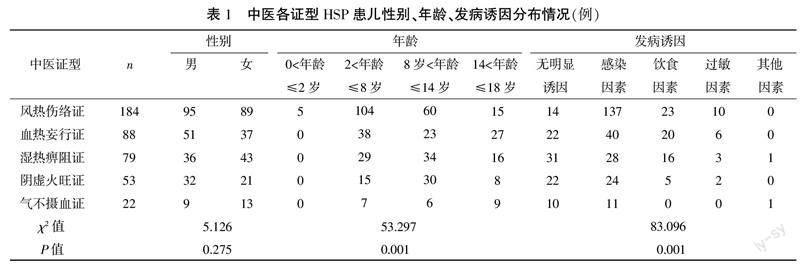
西医诊断标准参照《诸福棠实用儿科学》[4]制定。中医诊断标准参照“十四五”规划教材赵霞、李新民主编第十一版《中医儿科学》制定;中医证候诊断标准参照《过敏性紫癜中医诊疗指南》制定[5]。临床常见有风热伤络证、血热妄行证、湿热痹阻证、阴虚火旺证、气不摄血证5个证型。(1)风热伤络证。主症:咽红,发热,流黄浊涕,紫癜鲜红,可融合成片;次症:舌质红、苔薄黄,脉浮数,恶风或咳嗽,皮肤瘙痒、此起彼落。(2)血热妄行证。主症:皮肤瘀点密集,色泽鲜红或紫红,心烦,口干欲饮;次症:面红或唇赤,便秘,舌质红降或芒刺,苔薄黄或黄厚,脉数有力。(3)湿热痹阻证。主症:皮肤紫斑色黯,多见于关节周围,关节肿痛,尤以膝、踝关节多见;次症:腹痛,纳呆,大便不调,便血、尿血,舌质红、苔黄腻,脉滑数。(4)阴虚火旺证。主症:紫癜时发时止,瘀斑色暗红,舌质红、少苔或无苔,咽暗红,低热或盗汗;次症:手足心热,口干喜饮,脉细数。(5)气不摄血证。主症:紫癜反复发作,隐约散在,神疲乏力或容易疲劳,纳差或便溏,面色白;次症:素体脾虚(如易感冒、易腹泻),舌淡薄白,脉细弱。以上均具备主症2项或主症1项+次症2项即可诊断。
1.2 纳入标准
(1)首次病程且诊断符合上述中西医诊断标准;(2)年龄≤18岁;(3)患儿在纳入观察的第2周、第4周均在本院儿科就诊,病情资料完整者。
1.3 排除标准
(1)既往或合并有心、肺、肝、肾、神经、血液等系统重大疾病者;(2)病历记录、实验室检查不完整者。(3)过敏性紫癜多次复发者。
1.4 一般资料
研究病例来源于2016年1月至2020年12月本院住院和门诊HSP患儿共426例,均符合纳入标准。(1)年龄:发病年龄以2~8岁为主,有193例,占45.31%;0~2岁,有5例,占1.17%;8~14岁,有153例,占35.92%;14~18歲,有75例,占17.61%。(2)性别:男237例,女189例,男女比例为1.25﹕1。(3)发病季节:其中冬春季发病有282例,占66.20%;夏秋季发病144例,占33.80%。(4)诱发病因:发病前有明显诱因的患儿有327例(76.76%),无明显诱因者有99例(23.24%)。具体来看,明显发病诱因的患儿中:感染因素最多见,有240例,其中病原体以肺炎支原体、链球菌为主,有212例;饮食因素有64例,如进食海鲜、牛羊肉等;其他因素如尘螨、花粉或药物过敏、接种疫苗等有23例。本研究通过了湖南中医药大学第一附属医院伦理委员会审查(编号:HN-LL-KY-2022-016-01)
1.5 研究方法
将入选患儿的临床资料进行收集整理,包括年龄、性别、诱因、临床表现、实验室检测、中医辨证分型。检索本院住院病历及门诊病历,完善调查表,创建Excel数据库,进行回顾性研究及统计学分析。
1.6 统计学方法
数据应用软件SPSS 26.0进行统计分析。计量资料采用t检验,计数资料行χ2检验或Fisher确切概率法,均以P<0.05为差异有统计学意义。
2 结果
2.1 HSP患儿中医证型与年龄、性别、诱因分布情况
426例HSP患儿,其中风热伤络证184例(43.19%)、血热妄行证88例(20.67%)、湿热痹阻证79例(18.54%)、阴虚火旺证53例(12.44%)、气不摄血证22例(5.16%),具体见表1,统计学分析提示不同中医证型在年龄及发病诱因的分布差异有统计学意义(P<0.05)。
2.2 HSP患儿中医证型与临床实验室指标的关联
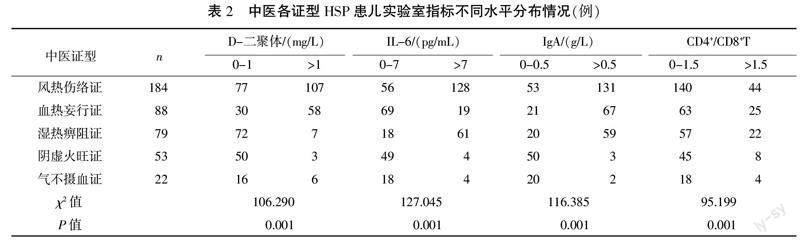
426例患儿中有181例(42.49%)患儿D-二聚体指标升高,有216例(50.70%)患儿白细胞介素-6(interlenkin-6, IL-6)指标升高,有262例(61.50%)患儿免疫球蛋白A(immunoglobulin A, IgA)指标升高,有323例(75.82%)患儿CD4+/CD8+T偏低,结果如表2示,各证型患儿在D-二聚体、IL-6、IgA及CD4+/CD8+T比较差异均有统计学意义(P<0.05)。
2.3 HSP患儿中医证候演变情况
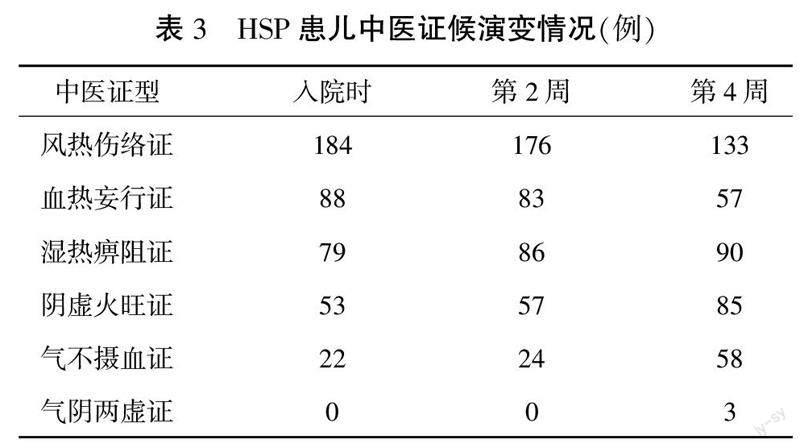
随着病情变化,HSP患儿在第2周以及第4周门诊复诊时会出现中医证型的改变,其中,第2周变化不大,第4周门诊复诊时中医证候演变较为明显,初步提示证型变化可能需要4周才出现。其中,风热伤络证演变为气不摄血证31例,演变为阴虚火旺证12例,演变为湿热痹阻证5例,演变为血热妄行证3例;血热妄行证演变为阴虚火旺证20例,演变为湿热痹阻证6例,演变为气不摄血证5例。临床发现,除了在HSP中医证型诊断标准中包含的5种证型外,在病程后期还有可能出现气阴两虚证。本次研究发现,阴虚火旺证演变为气阴两虚证有1例;气不摄血证演变为气阴两虚证有2例。中医证候的演变主要发生在病程4周以后。详见表3。
2.4 HSP患儿中医证候演变趋势
对风热伤络证、血热妄行证、阴虚火旺证、湿热痹阻证及气不摄血证5种证型的舌脉象演变进行记录并分析,发现风热伤络证中有43例(23.37%)患儿的舌质出现暗红和(或)舌下络脉呈紫色,提示有瘀;而血热妄行证中有25例(28.41%)患儿出现舌质暗红和(或)舌下络脉呈紫色,脉象由数有力变为脉弱,提示病机上有转变为虚、瘀的趋势;湿热痹阻证和阴虚火旺证的部分患儿舌质也出现暗红;而气不摄血证的患儿舌象变化无显著变化。详见表4。
3 讨论
近年来,有研究显示HSP患病率呈逐年上升的趋势,已成为儿童临床常见病、多发病[6],因此,精准地诊疗本病迫在眉睫。中医学根据其临床表现及证候特点,将其划入“紫斑”“肌衄”“葡萄疫”等范畴。HSP的病因,先天因素主要是与胎毒有关,如钱乙认为:“小儿在胎十月,食五脏血秽,此血秽禀受于母体,故可称之为胎毒。”胎儿禀父母精血而成,父母因饮食不节、情志不调等因素而致蕴毒化火,或耗伤正气,遗留母体,而致胎儿先天不足,胎毒遗留体内,伏而后发,灼伤脉络而致紫癜;后天因素包含外感六淫、内伤饮食、起居不调等方面,病位在血分[7]。
本研究显示:HSP患儿男孩发病率略高于女孩,首次病程多在4周以内;中医证型以风热伤络证、血热妄行证为主,与有关临床报道相似[8];发病诱因以感染多见,其中呼吸道感染最多见。结合小儿生理病理特点,小儿为稚阴稚阳之体,卫外不固,冬春季节易受外邪侵袭,小儿发病传变迅速,六气皆易从火化,风热与气血相搏,灼伤血络,血溢脉外,藏于皮下,发为紫癜。因而,小儿发病常在冬春季节感受外邪而发病,风热伤络证最为多见。综上所述,可知HSP的基本病机为风、热、虚、瘀。本研究显示,风热伤络证多易演变为气不摄血证、阴虚火旺证,血热妄行证多易演变为阴虚火旺证。中医学认为,上述证候演变规律是由于火热之邪,最易迫津外泄,消灼阴液,使人体阴津耗伤,且热邪迫津外泄,则津液虚少无以化气,同时气随液耗,即“热”逐渐演变至“虚”,又气能生血、行血、摄血,气虚则生血无力、行血不畅、摄血无权,气滞则血瘀,血不受统摄而外溢,因而,病机上容易出现“瘀”。病机的复杂多变,易导致HSP病情变化,而致病程迁延反复。有临床研究提示,HSP出现肾脏损害时,中医证型上多夹瘀[9]。早期证型为风热伤络证、血热妄行证时,通过辨证论治疗效好,且一旦出现肾损伤,中医相对西医疗效更具有优势[10-11]。
通过观察实验室指标在各证型患儿的分布情况,显示D-二聚体指标升高主要集中在风热伤络证和血热妄行证患儿,D-二聚体作为微血栓形成的分子标志物之一,发病初期患者大部分存在D-二聚体高于正常水平的情况,而在疾病后期或者经过治疗后D-二聚体水平可恢复正常[12-13]。IL-6数值在风热伤络证和湿热痹阻证的患儿中升高较多。目前研究显示,IL-6是一种促炎因子,在HSP发病机制中可诱导中性粒细胞趋化至炎症部位,并沉积于血管壁,激活補体级联反应,对血管内皮细胞产生刺激,使其释放出大量的白细胞趋化因子,从而导致白细胞和内皮细胞相黏附,引起内皮细胞受损,同时生成氧自由基,引发细胞变性、坏死,破坏血管壁的完整性,损伤血管内皮[14-15]。IgA水平升高及CD4+/CD8+T的失衡现象在风热伤络证、血热妄行证及湿热痹阻证患儿的较为明显。有研究指出,HSP重要的发病因素为TH2细胞优势活化,IL-6等细胞因子增多,大量B细胞CD19增殖分化,以体液免疫为主,且IgA的升高及CD4+/CD8+T的失衡可作为HSP的活动期的重要观测指标[16-18]。HSP在抗原物质的刺激下引起了淋巴细胞免疫功能的紊乱,相应抗体随之出现,血清免疫球蛋白水平出现升高,对应了上述各证型在IgA及CD4+/CD8+T的分布情况。
结合以上研究结果,在病程的各个阶段均可采用活血化瘀;在病情得到控制后,要开始注重扶正,尤其要注意益气和补阴;在实验室指标出现异常时,将其与临床中医证型相对应,做出相应中医辨证施治处理,发挥中西医结合治疗HSP的优势。探析HSP的发病机制及证候演变规律,主要目的是先证而治、指导临床用药,因而本研究通过观察HSP患儿的证候演变特点及中医证型与实验室指标的相关性,有助于临床同道提前把握其演变规律,临床诊疗时能挫病势于萌芽之时,挽病机于欲成未成之际。
参考文献
[1] 高春林, 夏正坤. 从过敏性紫癜到IgA血管炎: 发病机制新认识[J]. 中国实用儿科杂志, 2022, 37(1): 12-16.
[2] 王艳秋, 孟翔鹤, 秦静波, 等. 基于Citespace的中医药治疗过敏性紫癜可视化分析[J]. 中国实验方剂学杂志, 2020, 26(10): 173-179.
[3] 姜盈盈, 白 晗, 吴静静, 等. 中医药治疗儿童过敏性紫癜的研究进展[J]. 现代中西医结合杂志, 2022, 31(6): 859-862.
[4] 江载芳, 申昆玲, 沈 颖. 诸福棠实用儿科学[M]. 8版. 北京: 人民卫生出版社, 2015: 773-775.
[5] 丁 樱, 孙晓旭, 毕玲莉, 等. 过敏性紫癜中医诊疗指南[J]. 中医儿科杂志, 2011, 7(6): 1-4.
[6] 黄 义, 卢益萍. 过敏性紫癜中医历史溯源[J]. 辽宁中医药大学学报, 2021, 23(5): 193-196.
[7] 郑文华, 曹琳琳, 朱荣华, 等. 过敏性紫癜的中医防治源流探析[J]. 中医临床研究, 2021, 13(20): 115-117.
[8] 高 敏, 丁 樱, 任献青, 等. 河南省14 809例儿童过敏性紫癜中医证型与发病规律回顾性分析[J]. 中医杂志, 2021, 62(9): 772-776.
[9] 王正平, 张 弢, 张 毅, 等. 张士卿基于敏湿热瘀辨治过敏性紫癜经验[J]. 中国中医药信息杂志, 2022, 29(3): 137-141.
[10] 吴二利, 雷根平, 董 盛. 从“湿邪为病, 下先受之”论治过敏性紫癜性肾炎经验[J]. 山东中医杂志, 2022, 41(1): 91-94.
[11] 何松蔚, 王俊宏, 赵 骞, 等. 清热利湿、活血解毒中药治疗儿童过敏性紫癜临床疗效观察及复发特点分析[J]. 中医药学报, 2021, 49(4): 47-53.
[12] 刘 玲, 刘福娟, 尹美娜, 等. 过敏性紫癜患儿血小板参数及淋巴细胞功能变化[J]. 河北医药, 2017,39(8): 1189-1191.
[13] 穆 静, 王耀献, 郝 静, 等. 儿童过敏性紫癜D-二聚体水平与中医证候相关性研究[J]. 中国临床医生杂志, 2022, 50(3): 371-373.
[14] 王庆谊, 孟昭影. 过敏性紫癜发病机制的研究进展[J]. 中国中西医结合皮肤性病学杂志, 2020, 19(3): 285-287.
[15] 田红妮, 马苗苗. 中医辨证联合西医治疗儿童过敏性紫癜的临床疗效及对血清中IL-6、IL-8、IL-12、IL-18的影響研究[J]. 贵州医药, 2020, 44(11): 1696-1698.
[16] 韩俊莉, 刘 宁. 过敏性紫癜中医证候与实验室指标的相关性研究[J]. 中国民间疗法, 2020, 28(23): 94-98.
[17] 高 婧, 卢小娟, 孟伟伟. 儿童过敏性紫癜外周血免疫球蛋白淋巴细胞亚群表达与疾病严重程度的相关性研究[J]. 山西医药杂志, 2020, 49(4): 470-472.
[18] 马 跃, 孔 涵, 张善云, 等. 基于生物信息学对过敏性紫癜靶点的筛选[J]. 中成药, 2022, 44(9): 3048-3053.

