2型糖尿病合并肥胖患者的糖脂代谢状况及中医证素临床分析
王露露,刘鲁豫,谢秀春
陕西省中医医院米氏内科(内分泌二科),陕西 西安 710000
近年来,2 型糖尿病发病率呈增高趋势[1]。2 型糖尿病发病是一种因遗传、环境等因素共同作用下,致使患者胰岛素分泌不足,发生胰岛素拮抗,导致血糖升高,内分泌紊乱的疾病,常伴随肥胖发生,且易诱发心脏病变等并发症,严重危害患者生命健康。目前,临床内分泌科在2型糖尿病发病原因研究较多[2-3]。张光辉等[4]研究表明,肥胖是促使2型糖尿病进一步发展的“关键”一环。这一观点在临床2型糖尿病发病原因众多研究得到证实,同样也成为中医研究2 型糖尿病合并肥胖重点,但中医领域在这一方面研究较少,争议较多。为了进一步从中医证素等角度探讨2型糖尿病与肥胖的关系,本研究主要探究2 型糖尿病合并肥胖患者的糖脂代谢状况,并对其中医证素进行临床分析,现将结果报道如下:
1 资料与方法
1.1 一般资料 选取2020 年10 月至2022 年2 月陕西省中医医院内分泌科诊治的200 例2 型糖尿病患者作为研究对象。纳入标准:(1)患者符合WHO 的糖尿病诊断标准[5],且伴随多饮、多尿、多食、体质量下降等,同时满足随机抽查的血糖在11.1 mmol/L 及以上;或空腹抽查的血糖在7.0 mmol/L及以上;或75 g 无水葡萄糖负荷后2 h抽查的血糖在11.1 mmol/L及以上三者之一;(2)其中肥胖患者符合《中国成人超重和肥胖症预防控制指南(试用)》肥胖疾病的诊断[6],确诊肥胖的患者体质量指数(ΒMI)在28 kg/m2及以上。排除标准:(1)妊娠期合并糖尿病;(2)合并有心、肺等器官、肿瘤及恶性肿瘤疾病者;(3)存在糖尿病或肥胖的急性并发症、慢性并发症者或其他糖尿病患者;(4)合并甲亢等内分泌疾病者。按照肥胖标准(ΒMI≥28 kg/m2)将患者分为对照组105 例(ΒMI<28 kg/m2)和研究组95例(ΒMI≥28 kg/m2)。研究组患者中男性49例,女性46例;年龄53~70岁,平均(49.4±7.6)岁;病程2~6年,平均(3.5±0.9)年。对照组患者中男性52 例,女性53 例;年龄52~72 岁,平均(45.3±7.0)岁;病程3~5 年,平均(3.9±0.7)年。两组患者的基线资料比较差异均无统计学意义(P>0.05),具有可比性。本研究经我院医学伦理委员会批准,患者及其家属均签署知情同意书。
1.2 方法 采集所有患者基本信息,并对其糖脂代谢状况及中医证素信息进行分析,步骤如下:(1)构建检查小组:小组成员由1 名内分泌科的教授,1 名内分泌主任医师,1 名内分泌副主任医师,1 名内分泌科护士长和1 名内分泌科骨干护士组成,护士长担任组长,负责小组全面工作。(2)制定中医证素信息采集表:小组参照《中医诊断学》和《中医内科学》等书籍,梳理归纳出糖尿病、糖尿病合并肥胖等中医的病位、病性症状以及糖尿病、糖尿病合并肥胖舌脉的标准,明确需要对患者采集的四诊信息即明确患者中医病位证素中肺、肾、胃、脾、肝证素的定位症和明确中医病性证素中阴虚、阳虚、气虚、气郁、痰、湿、热、瘀具体表征,根据患者一般信息制定出患者中医证素信息采集表,采集表采集方式为患者在对应症状下若有症状则标“1”,无症状则标“0”。(3)患者信息采集及整理:由护士长及骨干护士负责患者的姓名、性别、年龄、身高、体质量、既往病史、用药就诊等一般信息采集记录,并采用仪器对患者体质量指数(ΒMI)进行采集记录,复核后将患者信息反馈给组内内分泌副主任医生记录。组内内分泌副主任医生将患者一般信息和血糖、血脂检测信息整理成相应的病历档案,备档并与内分泌主任医师一同掌握患者情况。(4)检测患者血糖、血脂水平:护士长及骨干护士负责,空腹状态采集患者静脉血5 mL送检,院检验科在对患者采集的血液标本抗凝处理后,以3 000 r/min的转速离心10 min,对血清进行分离,通过免疫比浊法测定检测患者空腹血糖(FPG)、餐后2 h 血糖(PPG)、糖化血红蛋白(HbA1c)、空腹C 肽(FCP)、空腹胰岛素(FINS)、甘油三酯(TG)、总胆固醇(TC)、高密度脂蛋白(HDL)、低密度脂蛋白(LDL),并对患者稳态模型胰岛素抵抗指数(HOMA-IR)进行计算,并将患者血糖、血脂检测数据发送小组骨干护士,待小组骨干护士汇总后报护士长审核后反馈给组内内分泌副主任医生记录。(5)中医证素信息采集:由组内内分泌主任医师和内分泌副主任医师共同按照制定好本次研究的中医证素信息采集表的对患者开展中医病位证素和病性证素采集,即在询问、询问患者病症时,结合患者一般信息和血糖、血脂检测信息,对症在患者中医证素信息采集表上标注“1”或“0”,待采集完后对患者开展糖脂代谢状况及中医证素情况进行评估,并将评估情况整理到患者病历档案中备案。(6)审核患者的中医证素:由组内内分泌科的教授对患者本次研究患者病历中的糖脂代谢状况及中医证素等情况进行审核。
1.3 观察指标 (1)比较两组患者糖脂代谢指标,包括FPG、PPG、HbA1c、FCP、FINS、HOMA-IR。(2)比较两组患者的TG、TC、HDL、LDL 水平。(3)比较两组患者的中医病位证素占比。(4)分析两组患者的中医病性证素分布规律。
1.4 统计学方法 应用SPSS18.0 统计软件进行数据分析。计量资料以均数±标准差(±s)表示,组间比较采用t检验;计数资料比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者的FPG、PPG、HbA1c、FCP、FINS和HOMA-IR比较 研究组患者的FPG、PPG、HbA1c、FCP、FINS、HOMA-IR 明显高于对照组,差异均有统计学意义(P<0.05),见表1。
表1 两组患者的FPG、PPG、HbA1c、FCP、FINS和HOMA-IR比较(±s)Table 1 Comparison of FPG,PPG,HbA1c,FCP,FINS and HOMA-IR between the two groups(±s)

表1 两组患者的FPG、PPG、HbA1c、FCP、FINS和HOMA-IR比较(±s)Table 1 Comparison of FPG,PPG,HbA1c,FCP,FINS and HOMA-IR between the two groups(±s)
组别研究组对照组t值P值例数95 105 FPG(mmol/L)8.39±0.42 7.56±0.31 15.764 0.001 PPG(mmol/L)14.41±2.51 10.79±2.36 10.478 0.001 HbA1c(%)8.96±0.77 7.67±0.45 14.272 0.001 FCP(ng/L)4.69±0.97 2.78±0.53 17.030 0.001 FINS(mU/L)35.64±5.09 22.56±4.10 19.882 0.001 HOMA-IR 3.88±0.52 2.95±0.37 14.436 0.001
2.2 两组患者的TG、TC、HDL、LDL水平比较 研究组患者TG、TC、HDL、LDL水平明显高于对照组,差异均有统计学意义(P<0.05),见表2。
表2 两组患者的TG、TC、HDL、LDL水平比较(±s,mmol/L)Table 2 Comparison of TG, TC, HDL, and LDL levels between the two groups(±s,mmol/L)
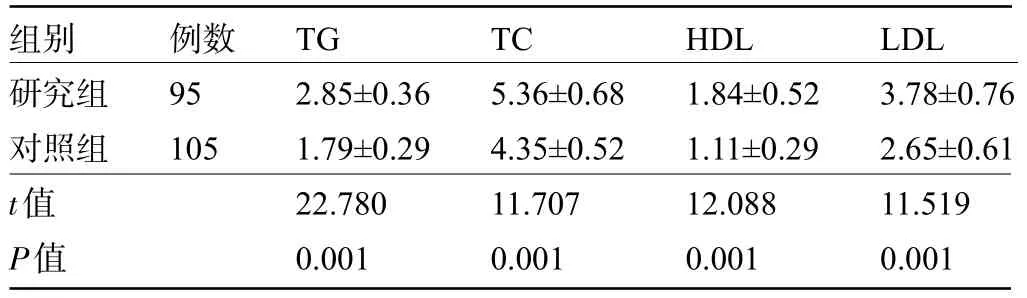
表2 两组患者的TG、TC、HDL、LDL水平比较(±s,mmol/L)Table 2 Comparison of TG, TC, HDL, and LDL levels between the two groups(±s,mmol/L)
组别研究组对照组t值P值例数95 105 TG 2.85±0.36 1.79±0.29 22.780 0.001 TC 5.36±0.68 4.35±0.52 11.707 0.001 HDL 1.84±0.52 1.11±0.29 12.088 0.001 LDL 3.78±0.76 2.65±0.61 11.519 0.001
2.3 两组患者的中医病位证素占比比较 两组患者中医病位证素中的肺、肾证素占比比较差异无统计学意义(P>0.05);研究组患者中医病位证素中的胃、脾、肝证素占比明显高于对照组,差异均有统计学意义(P<0.05),见表3。
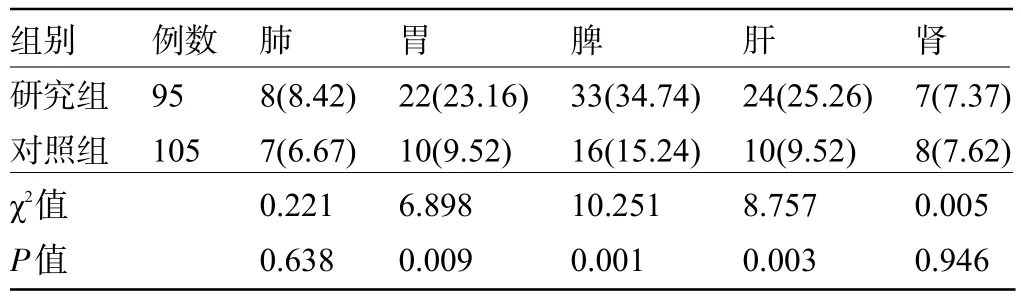
表3 两组患者的中医病位证素占比较[例(%)]Table 3 Comparison of TCM disease location syndrome elements between the two groups[n(%)]
2.4 两组患者的中医病性证素占比比较 两组患者中医病性证素中的阴虚和阳虚占比比较差异均无统计学意义(P>0.05);研究组患者中医病性证素中的气虚、气郁、痰、湿、热以及瘀占比均明显高于对照组,差异均具有统计学意义(P<0.05),见表4。
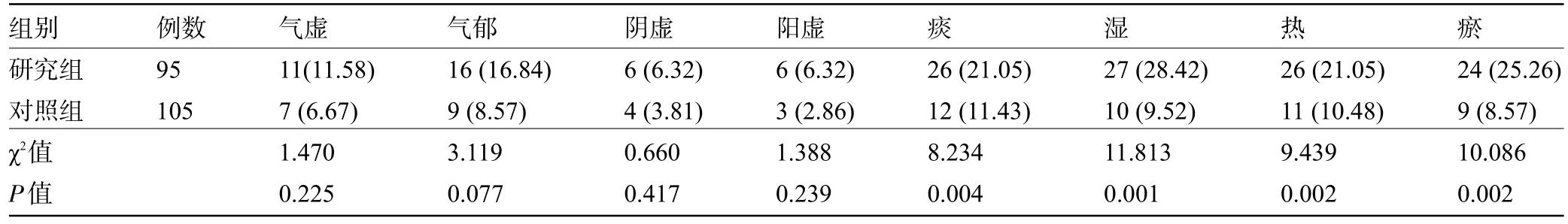
表4 两组患者的中医病性证素占比比较[例(%)]Table 4 Comparison of the proportion of TCM disease nature syndrome elements between the two groups[n(%)]
3 讨论
近年来,2 型糖尿病合并肥胖已成为临床内分泌科常见疾病。有研究表明,不良的生活方式造成的肥胖、超重等,是诱发2 型糖尿病的“罪魁祸首”[7]。但Malone等[8]研究表明,2型糖尿病合并肥致病原因还未清晰得到阐述,导致诊治针对性不强。
随着中医药技术发展,中医辨证、中医证素辩证理论等中医研究理论在内分泌等疾病发病机制研究中“崭露头角”,给广大患者带来了治疗新选择[9]。传统中医辨证是在四诊合参后,医生按照中医理论对疾病梳理、分析、总结,从而评估患者疾病处于的发展阶段。虽然在能一定程度上让患者得到治疗,但由于缺乏系统性,在诊治疾病过程中显得十分“零散”,没有根据,进而阻碍了中医理论的发展。朱文峰教授的中医证素辩证理论将传统的中医辨证理论作为基础,从中医角度把疾病分为病位、病性两个基本的证要素,从而分析疾病的核心,反映疾病的实质。相较于传统的中医辨证理论,能更好总结并提炼出患者疾病的病位和病性,有利于医生在“庞大且复杂”的证型中抓住患者疾病的实质和核心,对患者的疾病的诊治意义重大[10]。目前中医证素辩证理论已广泛用于2型糖尿病合并肥胖等内分泌疾病发病机制研究中。
曾斯琴等[11]研究表明,2型糖尿病合并肥胖患者糖脂代谢异常程度更胜于单纯的2型糖尿病患者。本研究结果也显示,2 型糖尿病合并肥胖患者FPG、PPG、HbA1c、FCP、FINS、TG、TC、HDL、LDL 及HOMA-IR均明显高于单纯2 型糖尿病患者,差异均有统计学意义(P<0.05)。曾斯琴等[11]研究还发现,人体糖脂代谢紊乱,使得游离的脂肪酸水平过高,致使患者胰岛细胞衰弱,胰岛素分泌不足,从而造成胰岛素抵抗,影响2型糖尿病伴随肥胖的发生、发展。中医认为,2型糖尿病合并肥胖患者是脂肪堆积后变生痰湿、痰浊,长期的内热,渗入血脉等,变生痰热、血瘀,最终发展为腹部肥胖。患者的消渴症状使得内热反复发生,导致腹部肥胖不断加重,同时患者胰岛素抵抗的导致患者血流变学发生改变,为糖脂代谢异常提供微环境,因此糖脂代谢异常与2型糖尿病合并肥胖证素辨别有密切联系[12]。张智海等[13]的研究表明,2型糖尿病合并肥胖患者要高度重视胃、脾、肝证素,加强胃、脾、肝功能损伤预防,从而减轻患者病症。这与在本次研究中2 型糖尿病合并肥胖患者中医病位证素中胃、脾、肝证素占比明显高于单纯的2型糖尿病患者的结果一致。中医认为,在人体生理调节中,脾脏掌管食物的运化,胃能使食物腐熟,而肝胆能使“气机”升发,三者协调一致的调节,保证人体正常运行。但当三者调节机制未协调一致,如肝气过盛,胃满,使得药食之气不顺行,则发生肥胖,从而引发消渴症状[14]。本研究还对2 型糖尿病合并肥胖患者病性证素进行研究,研究发现两组中医病性证素中阴虚、阳虚占比差异无统计学意义。但合并肥胖的患者中医病性证素中气虚、气郁、痰、湿、热、瘀占比均明显高于单纯的2型糖尿病患者,差异有统计学意义(P<0.05)。这与丁宁等[15]对2 型糖尿病合并肥胖患者病性证素研究一致。
综上所述,中医证素为2 型糖尿病合并肥胖患者诊治提供思路,该病患者的胰岛素抵抗促进了患者糖脂代谢异常,因此要高度重视患者胃、脾、肝功能的调节,改善患者气虚、气郁、痰、湿、热、瘀病性证素,从而减轻患者高血糖和肥胖症状。

