应用ROC曲线评价无创心输出量监测对急性呼吸困难鉴别诊断的临床价值
钱何布 郁莉莉 姚 峰 邹 晗 刘 军
1.苏州大学附属苏州九院重症医学科,江苏苏州 215200;2.南京医科大学附属苏州医院重症医学科,江苏苏州 215001
急性呼吸困难是急诊患者的常见症状,有时是危及生命的表现,因此快速鉴别诊断对于降低病死率和疾病负担至关重要[1]。呼吸困难鉴别诊断的标准方法通常依赖于放射影像学检查和实验室结果,可能导致延误诊断和无效治疗[2]。B 型脑钠肽(B-type natriuretic peptide,BNP)是心源性呼吸困难生物标志物的金标准,但其诊断的特异度仍受到较多因素的影响[3]。近年来,无创血流动力学监测技术得到较大发展,研究发现无创心输出量监测(the non-invasive cardiac output monitor,NICOM)对于急性呼吸困难鉴别诊断也具有一定的临床价值,且操作简单,无感染等风险,值得临床推广[4]。本研究应用受试者工作特性曲线(receiver operator characteristic curve,ROC)评价NICOM 技术对急性呼吸困难鉴别诊断的临床价值,并联合BNP 检测进行对比分析,现报道如下。
1 资料与方法
1.1 一般资料
采用回顾性研究方法,选择2019 年6 月至2021 年12 月,入住苏州大学附属苏州九院(我院)重症医学科以急性呼吸困难为主要症状患者80 例,其 中 男55 例,女25 例,年 龄49 ~101 岁,平 均(78.38±9.83)岁,平均急性生理与慢性健康评分Ⅱ(acute physiology and chronic health evaluation Ⅱ,APACHE Ⅱ)[5](19.25±3.68)分。根据患者住院期间的临床评估、实验室检查、心电图、胸部影像、心脏彩超及治疗反应等所作出的出院诊断分为心源性呼吸困难(AHF 组)组38 例和非心源性呼吸困难(NAHF 组)42 例。AHF 组病合并冠心病20 例,高血压心脏病12 例,老年退行性心脏瓣膜病3 例,心肌炎2 例,先天性心脏病1 例;NAHF 组病合并细菌性肺炎20 例,慢性阻塞性肺疾病9 例,间质性肺炎8 例,吸入性肺炎3 例,支气管哮喘2 例。本研究符合医院医学伦理委员会批准要求。
1.2 方法
所有患者均采用NICOM(Cheetah 公司)技术监测获取血流动力学参数,根据仪器供应商提供的标准流程进行操作,收集所有患者一般性临床资料包括性别、年龄、发病时间和APACHE Ⅱ评分,血流动力学参数包括每搏输出量(stroke volume,SV)、心输出量(cardiac output,CO)、心指数(cardiac index,CI)、搏出量指数(stroke volume index,SVI)、每搏输出量变异度(stroke volume variation,SVV)、外周血管阻力指数(total peripheral resistance index,TPRI)、胸腔液体含量(thoracic fluid content,TFC)较基线的变化率(TFCd0%)。同时采集外周静脉血3 ml,加入含抑肽酶的EDTA 抗凝管中,采用化学发光法定量检测血清BNP 浓度水平,试剂盒采用美国贝克曼公司的产品。
1.3 统计学处理
采用SPSS 26.0 统计学软件进行数据分析,绘图软件为Graphpad Prism 7.0。对符合正态性分布的计量资料以均数±标准差(± s)表示,行独立样本t检验;非正态性分布的计量资料,选择[M(P25,P75)]描述,组间比较采用U检验;计数资料用[n(%)]表示,行χ2检验。采用logistic 回归模型获取各指标预测AHF 的OR值和系数,建立回归方程,形成各指标联合预测因子L。绘制预测AHF 的ROC曲线,并计算曲线下面积(area under curve,AUC),AUC>0.5 表示具有预测价值,P< 0.05为差异有统计学意义。
2 结果
2.1 AHF单因素分析结果
AHF 组38 例,NAHF 组42 例,AHF 组BNP 和TFCd0% 均 显 著 大 于NAHF 组(P< 0.001),而CI明显小于NAHF 组(P< 0.05);其余指标组间比较差异均无统计学意义(P> 0.05)。见表1。

表1 AHF的单因素分析
2.2 AHF多因素logistic分析结果
将单因素差异显著的指标作为自变量,选择二元logistic 回归分析(Enter 法),进一步分析影响AHF 的影响因素,结果显示BNP 和TFCd0%是AHF 独立危险因素(P< 0.01)。见表2。

表2 AHF多因素logistic分析
2.3 BNP、CI、TFCd0%对AHF的诊断价值
根据logistic 分析结果得到联合预测因子L 计算公式如下:L=BNP+327.5×TFCd0%,绘制预测AHF 的ROC 曲线并计算AUC,结果显示,L(AUC=0.937)、BNP(AUC=0.899)、TFCd0%(AUC=0.835)及CI(AUC=0.634)对AHF 诊断均具有显著的预测价值,而L 对AHF 的诊断价值最高。见表3、图1。

图1 BNP、TFCd0%、CI 和联合预测因子L诊断AHF 的ROC 曲线图
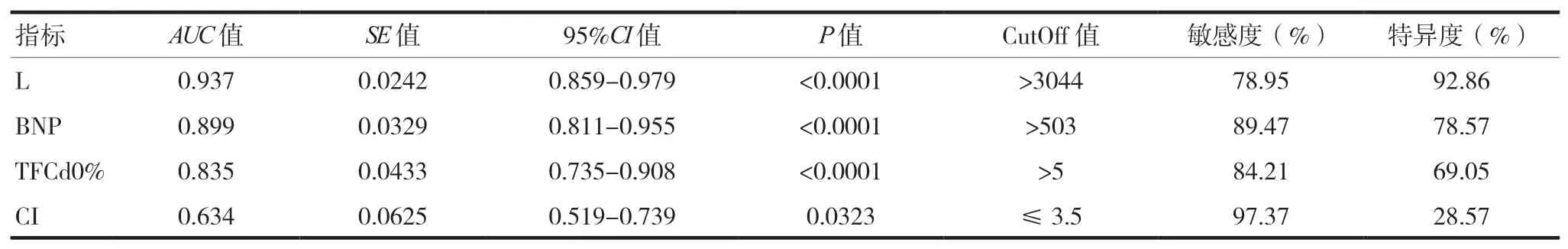
表3 各指标及联合因子L的ROC诊断价值
3 讨论
急性呼吸困难是临床常见的症状之一,在急诊患者中约有12%出现呼吸困难,其中一半需要住院治疗,而住院患者病死率约为10%[6]。引起呼吸困难的病因众多,其中以心源性呼吸困难和肺部疾病最为常见,尽管两种病因的病理生理学存在着根本差异,但它们的临床表现可能非常相似,使得准确及时的诊断和治疗变得困难[7]。对于急诊患者,延误诊断可能导致病死率增高,因此快速确定急性呼吸困难的病因显得极为重要[8]。BNP 在心力衰竭急性失代偿期的诊断、预后和管理中发挥着重要作用,有助于排除急性心源性呼吸困难,但其血清含量增高并不是心脏所特有的[9],其他多种因素包括肥胖、肾衰竭、房性心律失常、心脏毒性药物等均可以影响BNP 值[10],因此仅仅依赖血浆BNP 来鉴别是否心源性呼吸困难显然是不够的。
近年来,基于生物电阻抗技术的NICOM 因其操作简单、无创等特点,越来越受到临床医生的青睐[11-12]。该技术不同于传统的生物阻抗技术,通过测量跨胸腔的振荡电流与所得电压信号之间相移的血流依赖性变化来确定生物反应信号,从而避免了电噪声、肥胖、胸腹水、电极位置等多种因素造成的干扰,产生了良好的信噪比[13]。临床上,NICOM往往配合被动抬腿试验测试休克患者的液体反应性用于指导液体复苏。TFC 及其与基线相比的变化百分比是NICOM 常用的监测指标[14]。有研究显示,心源性呼吸困难患者的TFC 基线相对较高,可以用于急性呼吸困难的鉴别[15]。但临床上导致肺水增多的情况较多,除了心力衰竭导致的心源性肺水肿,在重症肺炎、胸腔积液、误吸、急性呼吸窘迫综合征等情况下,肺水增加也是常见的,仅仅依赖TFC 增高仍难以鉴别患者呼吸困难的病因。研究发现TFCd0%与体重增加之间以及体重增加与术中体液平衡之间有着很大相关性,补液过多引起体液正平衡,TFCd0%会显著升高,该指标亦可作为临床上液体管理的有用指标。由于TFCd0%反应的是TFC 及其与基线相比的变化率,当行被动抬腿试验后,下肢静脉血回流可导致心脏前负荷增加并导致肺水相应增多,当心源性肺水肿时其增加更加显著。本研究应用ROC曲线分析结果显示,联合预测 因 子L(AUC=0.937)、BNP(AUC=0.899)、TFCd0%(AUC=0.835)及CI(AUC=0.634)对AHF 诊断均具有显著的预测价值,而应用NICOM 监测TFCd0%同时联合BNP 对诊断心源性呼吸困难预测价值最高,且其特异度达到92.86%。此外,NICOM 可以自动报告较为准确、全面的血流动力学参数,其监测过程仅需几分钟,明显缩短了诊断所需的时间,且可以在患者床旁操作完成,减少了因检查搬动带来的相应风险。
综上所述,通过NICOM 监测获得的血流动力学参数,在鉴别急性呼吸困难方面具有较好临床应用价值,尽管其有无创、快速、准确等许多优势,但仍存在不足之处,如患者存在腹内高压症、颈部和胸部过度移动等情况,将影响血流动力学参数结果,具有一定的局限性[16]。此外通过NICOM监测获得的TFCd0%及CI等参数,其特异度和敏感度仍受到一定限制,可以联合BNP 检测进一步提高其特异度,从而提高诊断的准确性。

