我院抗菌药物医嘱专项点评与分析*
周红英,骆康,刘向蕊,周勇
(重庆三峡医药高等专科学校附属人民医院药学部,重庆 404000)
抗菌药物不合理使用可导致机体损害、资源浪费及细菌耐药等问题,社会危害极大,如何提升抗菌药物临床合理使用已成为各国政府和社会广泛关注的重点[1]。为促进抗菌药物的合理使用,国家从管理上和技术上均采取了一系列措施,近十年先后出台了多个关于抗菌药物临床应用管理的文件,并从2012 年起提出抗菌药物使用管理指标。为了解我院抗菌药物临床应用合理性,对我院2020 年6 月—2021 年6 月使用抗菌药物的500份病历实施专项点评,并对点评结果进行回顾性分析和总结,为进一步提升抗菌药物临床应用管理提供参考。
1 资料与方法
1.1 一般资料
按照《2013 年全国抗菌药物临床应用专项整治活动方案》,每月对25%的具有抗菌药物处方权医师所开具的处方、医嘱进行抗菌药物专项点评,我院药学部每月从医院HIS 系统抽取使用抗菌药物的病历50 份,对其抗菌药物使用的合理性进行点评,选取2020 年6 月—2021 年6 月的抗菌药物病历500 份,对其抗菌药物使用情况进行分析。
1.2 方法
依据《医院处方点评管理规范(试行)》《抗菌药物临床应用指导原则(2015 年版)》、药品使用说明书、临床应用指南及专家共识等权威资料,并结合我院实际情况,点评所抽取500 份病历的抗菌药物医嘱,重点分析抗菌药物使用指征、品种选择、用法用量、联合用药、用药疗程等是否合理,并利用WPS Excel 表对科室、住院号、年龄、诊断、药品名称、存在问题、不合理医嘱类型等进行统计分析。
2 结果
2.1 合理用药点评情况
500 份病历中不合理用药医嘱病历有77 份,占15.40%;不合理用药医嘱共91 条(一份病历存在多条不合理用药医嘱),不合理频次高达105次(一条医嘱存在多个不合理用药问题)。
2.2 不合理医嘱涉及药品分布
91 条不合理用药医嘱涉及药品前5 位的是注射用哌拉西林他唑巴坦钠15 条,占16.48%;左氧氟沙星注射液13 条,占14.29%;注射用阿莫西林克拉维酸钾12 条,占13.19%,注射用阿奇霉素10 条,占10.992%,庆大霉素注射液9 条,占9.89%,见表1。

表1 不合理医嘱涉及药品分布
2.3 不合理医嘱类型分布
不合理用药医嘱类型主要有以下几个方面:无指征联合用药、药物选择起点过高、用法用量不合理、药物选择不适宜、用药时间过长等,见表2。
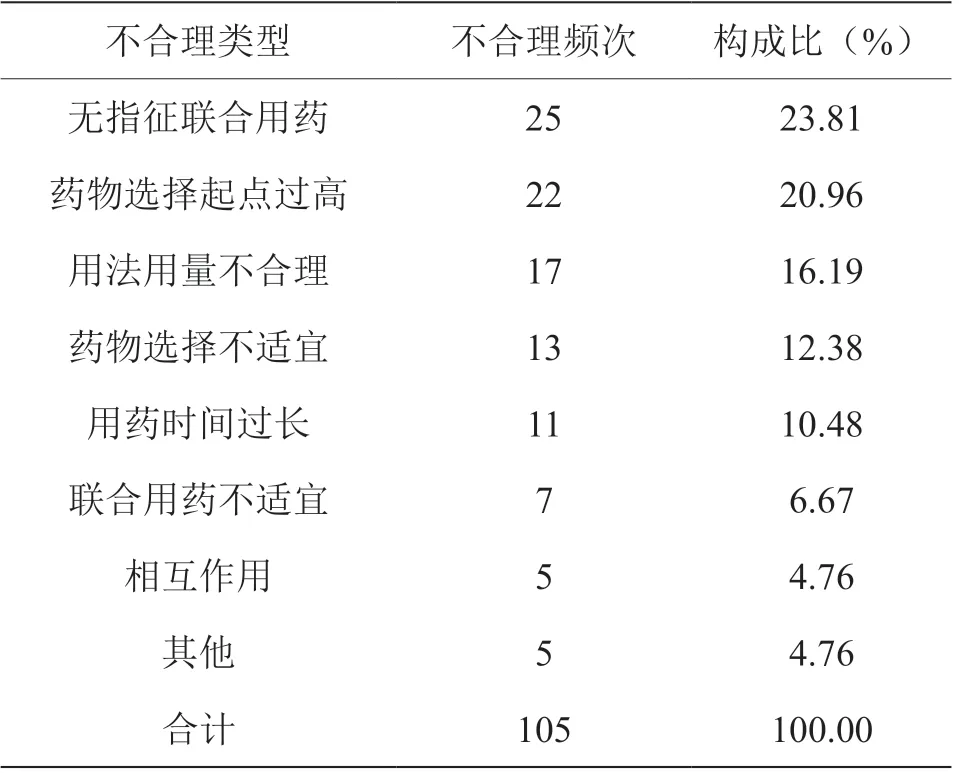
表2 不合理用药医嘱类型分布
3 讨论
3.1 合理用药点评情况
本研究中500 份病历抗菌药物不合理医嘱占15.40%,说明我院行政管理实现了抗菌药物使用指标如抗菌药物使用率、抗菌药物使用强度等指标的达标,但指标达标不代表用药合理,目前抗菌药物使用中无指征用药、滥用的现象较前明显改善,但实际工作中仍能发现较多不合理用药现象。抗菌药物医嘱不合理频次高达105 次,相当一部分医嘱同时存在多个不合理用药问题。合理、合情地使用抗菌药物,需要把握好“菌”“药”“人”的关系,一是根据感染发生场所、感染部位、合并症及疾病的严重程度,推测可能的致病菌,参考细菌耐药性选择合适的抗菌药物进行经验性治疗;二是掌握常用抗菌药物的抗菌谱、重要的药代动力学特征以及临床适应证,掌握常见抗菌药物的正确给药方案,最大限度地发挥抗菌作用;三是对患者进行全面地评估,包括明确诊断、疾病发展进程和合并症等,根据患者的生理、病理以及免疫状态选用恰当的抗菌药物,酌情筛选用药种类和剂量,以提高治疗疗效、避免耐药。
3.2 不合理医嘱涉及药品分布
不合理医嘱涉及药品前五位的均为注射剂,分别为注射用哌拉西林他唑巴坦钠、左氧氟沙星注射液、注射用阿莫西林克拉维酸钾、注射用阿奇霉素和庆大霉素注射液。哌拉西林他唑巴坦钠不合理用药问题主要是药物选择起点过高,它适用于铜绿假单胞菌和产β-内酰胺酶的肠杆菌,较多医生因不了解其临床定位而用于无铜绿假单胞菌感染危险因素患者和无耐药菌感染危险因素的患者。左氧氟沙星为浓度依赖性抗菌药,为提高疗效一日剂量应集中一次给予,2012 年CFDA 已发文将左氧氟沙星用法用量修改为250~750 mg,每日一次,但因说明书更新滞后和高年资医师用药习惯问题,存在较多0.2 g bid 的不合理用法。阿莫西林克拉维酸钾为时间依赖性抗菌药物,为延长%T>MIC 值(最低抑菌浓度),一日剂量应分次给予,标准用法用量为1.2 g,每天3~4 次,可能因为用药频次过多影响患者用药依从性,发现较多2.4 g bid 的错误用法。阿奇霉素的不合理使用主要表现在联合用药上,患者所患感染性疾病的主要致病菌并无非典型病原体,经验性治疗却在β-内酰胺类抗菌药的基础上联合使用阿奇霉素。庆大霉素主要用于革兰阳性菌感染的联合用药,发现临床将其用于革兰阴性菌感染的联合用药或单药治疗。不合理医嘱涉及β-内酰胺类、喹诺酮类、大环内酯类及氨基糖苷类等药品,临床医师不熟悉各类抗菌药物的临床定位、药动学及药效学特点是导致不合理用药的主要原因。
3.3 不合理医嘱类型分布
不合理用药医嘱类型排名前三位的是无指征联合用药(23.81%)、药物选择起点过高(20.96%)和用法用量不合理(16.19%)。单一药物可有效治疗的感染不需联合用药,如尿路感染85%以上致病菌为大肠埃希杆菌,第三代头孢菌素和左氧氟沙星均有良好的抗菌效果,无须联合使用,使用其中一种即可。药物选择起点过高主要见于选用β-内酰胺类/β-内酰胺酶抑制剂治疗对β-内酰胺类敏感的细菌感染,选用万古霉素治疗甲氧西林敏感金黄色葡萄球菌(MSSA)感染。如化脓性扁桃体炎最常见致病菌为溶血性链球菌,选择对其敏感性较好的青霉素、阿莫西林、第一、二代头孢菌素即可,无须选用阿莫西林克拉维酸钾或哌拉西林他唑巴坦钠。用法用量不合理主要是给药频次不当和超剂量使用,如头孢哌酮舒巴坦、头孢呋辛等,临床给予每日一次,而不采用每8 h 给药或每12 h 的给药方式;Ⅰ类切口围手术期预防用药头孢呋辛单次使用剂量应为1.5 g,临床给予每次2 g 用量过大。
4 不合理用药典型病例分析
4.1 无指征联合用药
患者A,中年女性,诊断为尿路感染,入院后给予左氧氟沙星注射液和注射用头孢噻肟联合抗感染治疗,尿路感染的主要致病菌为G 杆菌,其中大肠埃希菌在社区获得性尿路感染和医院获得性尿路感染中都是最为常见的。经验性治疗应针对大肠埃希菌选择抗菌药物,左氧氟沙星和头孢噻肟均对大肠埃希菌有良好的抗菌作用,单一抗菌药可有效治疗的感染,原则上不联合用药。
4.2 药物选择起点过高
患者B,老年男性,首次诊断为慢性阻塞性肺疾病急性发作期(AECOPD),经验性给予哌拉西林他唑巴坦钠抗感染治疗,由感染引起的慢性阻塞性肺疾病急性加重最常见病原菌为流感嗜血杆菌、肺炎链球菌和卡他莫拉菌,可选用广谱青霉素类(如阿莫西林克拉维酸钾)、喹诺酮类或第二、三代头孢菌素[2]。哌拉西林他唑巴坦为抗铜绿假单胞菌青霉素,而该患者初次诊断AECOPD,无经常住院或近3 个月使用抗菌药物,无肺部结构性病变、无使用糖皮质激素等铜绿假单胞菌感染危险因素,选用哌拉西林他唑巴坦起点过高。
4.3 用法用量不合理
患者C,青年男性,诊断为社区获得性肺炎,入院后给予左氧氟沙星注射液0.2 g bid 联合注射用阿莫西林克拉维酸钾1.2 g bid 抗感染治疗。左氧氟沙星为浓度依赖性抗菌药物,抗菌作用随着血药浓度的增加而增强,使用基本原则是在安全剂量范围内提高单次使用的剂量,减少用药次数。一般将一天的药量集中一次使用,延长给药间隔,提高血药峰浓度,保证药物在体内发挥最大药效。阿莫西林克拉维酸钾为时间依赖性抗菌药物,为达到甚至延长疗效所要的%T>MIC 值(最低抑菌浓度),临床使用应采取1 日多次给药方案,保证一定的血药浓度维持较长时间[3]。阿莫西林克拉维酸钾应每日3~4 次给药,一天一次用药不但不能杀灭细菌,还可导致细菌耐药性的产生。
4.4 药物选择不适宜
患者D,青年男性,诊断为急性化脓性扁桃体炎,给予左氧氟沙星注射液治疗。急性化脓性扁桃体炎的常见病原菌为化脓性链球菌[4],首选青霉素,可选第一、二代头孢菌素,尽可能不选喹诺酮类,一是化脓性链球菌对喹诺酮类药物的敏感性差,二是为减少耐药菌产生,严格控制氟喹诺酮类药物的临床应用,不推荐喹诺酮类药物用于上呼吸道感染[5]。
4.5 用药时间过长
患者E,老年男性,行腹腔镜肾囊肿去顶术,预防性使用左氧氟沙星长达7 天,该患者术后无发热、无血象升高等感染征象,故预防用药时长过长。《抗菌药物临床应用指导原则》明确规定:Ⅱ类切口手术预防用药维持时间为24 小时,过度延长用药时长并不能提高预防术后感染的效果,还增加患者住院费用、增加耐药菌感染的机会[6]。
4.6 联合用药不适宜
患者F,青年女性,诊断为急性支气管炎,既往有青霉素过敏史,入院后使用注射用阿奇霉素和左氧氟沙星注射液抗感染治疗。急性支气管炎以病毒感染多见,也可由肺炎支原体、肺炎衣原体等非典型病原体或百日咳博德特菌等细菌引起,此时可给予抗菌药物治疗。阿奇霉素和左氧氟沙星均能覆盖以上致病菌,无须联合使用,且两药均能引起Q-T 间期延长,两药联用增加该不良反应发生风险。
4.7 相互作用
患者G,中老年女性,诊断为Ⅱ型糖尿病,口服二甲双胍缓释片和瑞格列奈片降糖治疗,患者合并甲真菌病,遵皮肤科医师会诊意见给予伊曲康唑胶囊抗真菌治疗。伊曲康唑是CYP3A4 酶强抑制剂,可抑制瑞格列奈代谢,可使瑞格列奈的AUC 增加1.4 倍[7],增加低血糖发生风险。伊曲康唑作为抗真菌感染的药物,有较好的安全性和耐受性,但在与一些其他CYP3A4 的底物药物合用时会导致严重的不良反应,临床使用应关注其药物的相互作用,确保患者治疗安全有效。

