长期抗病毒治疗的慢性乙型肝炎患者病情进展影响因素初探
陈维华 田玲蓉 席祯
慢性乙型肝炎(chronic hepatitis B virus, CHB)是我国常见病,随着病情进展会造成肝功能失代偿,进而诱发肝硬化,严重者可进展为终末期肝病[1]。慢性乙型肝炎患者抗病毒治疗是关键,能最大限度地长期抑制HBV复制,延缓和减少肝衰竭、肝硬化失代偿、HCC及其他并发症的发生。改善患者生命质量,延长其生存时间是我们的治疗目标[2-3]。但部分慢性乙型肝炎患者虽然经长期抗病毒治疗,但病情仍进展恶化,甚至发生终末期肝病。本研究系统观察了92例CHB患者长期抗病毒的治疗过程,旨在揭示真实世界CHB患者抗病毒的治疗情况,探讨抗病毒治疗之外影响病情进展的因素。
资料与方法
一、临床资料
系统追踪了2006年10月—2021年10月在宜昌市夷陵医院长期随访的接受抗病毒治疗的CHB患者92例,其中男70例,女22例。观察开始的年龄为18~72岁,平均(46.04±3.08)岁,中位数年龄45岁;观察结束的年龄为年龄31~80岁,平均(56.42±4.18)岁,中位数年龄56岁;抗病毒治疗随访时间5~16年,中位随访时间9年;根据患者的血清HBV DNA、ALT水平及肝脏疾病严重程度启用不同的抗病毒治疗方案,并根据耐药情况调整抗病毒治疗方案。起始抗病毒治疗时CHB 34例,肝硬化1期21例,肝硬化2期8例,肝硬化3期12例,肝硬化4期17例,肝硬化5期0例;终止观察时CHB 16例,肝硬化1期22例,肝硬化2期9例,肝硬化3期10例,肝硬化4期9例,肝硬化5期26例,死亡4例;
二、入组标准
CHB炎诊断符合《慢性乙型肝炎防治指南(2019年版)》标准[4];肝硬化诊断符合《肝硬化诊治指南》标准[5],为准确预测肝硬化患者的疾病进展、死亡风险和治疗效果,根据国外研究将肝硬化分为五期:代偿期(1、2期)和失代偿期(3、4、5期)[6-7]。
三、排除标准
伴自身免疫性缺陷疾病者;伴其他器官肿瘤;同时合并其他如HCV、HIV、血吸虫、梅毒等感染者;由乙醇、药物等诱发的肝硬化;除肝病外其他原因导致CHB患者在观察期间死亡。
四、方法
以长期在我院感染性疾病科接受抗病毒治疗的CHB患者为研究对象,所有患者均给予规范抗病毒治疗[8-10],包括干扰素(IFN,PEG-IFNα)和核苷(酸)类似物拉米夫定(LAM)、替比夫定(LDT)、阿德福韦酯(ADV)、恩替卡韦(ETV)、富马酸替诺福韦酯(TDF)。每位患者均根据年龄、性别、肝功能情况、是否有肝硬化以及患者的经济状况等,在征得患者同意下启用不同的抗病毒治疗方案。定期随访患者,根据抗病毒治疗的效果、是否发生耐药、抗病毒药物的不良反应等调整抗病毒治疗方案。规范化、系统性收集患者启动抗病毒治疗方案至观察终点期间的临床资料;将肝硬化1期、2期、3期、4期、5期对应为1、2、3、4、5级,CHB对应为0级;调查患者有明确乙型肝炎家族患病史为有家族史;调查有饮酒史>5年为有饮酒史;抗病毒治疗曾中断>24周为不规律抗病毒治疗;起始抗病毒治疗时患者为CHB、肝硬化1期为早期抗病毒治疗,起始抗病毒治疗时肝硬化2、3、4、5期为抗病毒延迟治疗;长期随访中复诊间隔时间<24周,肝功能异常、肝硬化患者能及时给予护肝治疗及应用安络化纤丸等抗肝纤维化治疗的为治疗依从性良好,复诊间隔时间≥24周,肝功能异常、肝硬化患者不能及时给予护肝治疗及应用安络化纤丸等抗肝纤维化治疗的为治疗依从性差。
五、疗效评价
比较起始抗病毒治疗方案时与观察终点时的病情级别差,差值>1为进展恶化,≤1为末进展。
六、统计学分析
应用SPSS Statistics 26.0软件进行数据分析,以P<0.05为差异有统计学意义。
结 果
一、规律抗病毒治疗与不规律抗病毒治疗对比
两组病情进展情况对比见表1(χ2=5.050,P=0.025)。
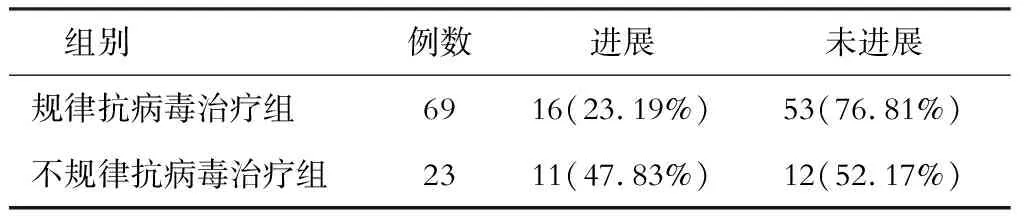
表1 2组观察终点时病情进展对比
二、饮酒组与不饮酒组对比
两组病情进展情况对比见表2(χ2=3.921,P=0.048)。
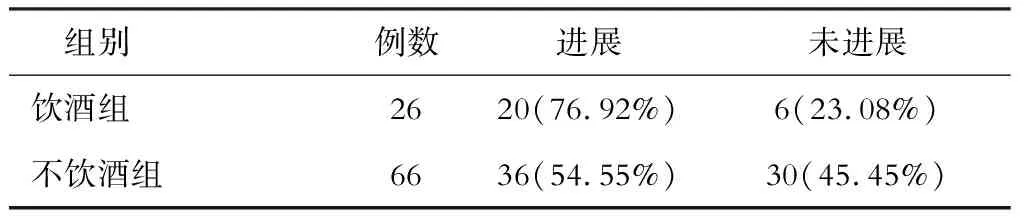
表2 2组观察终点时病情进展对比
三、有家族史组与无家族史组对比
两组病情进展情况对比见表3(χ2=3.940,P=0.047)。
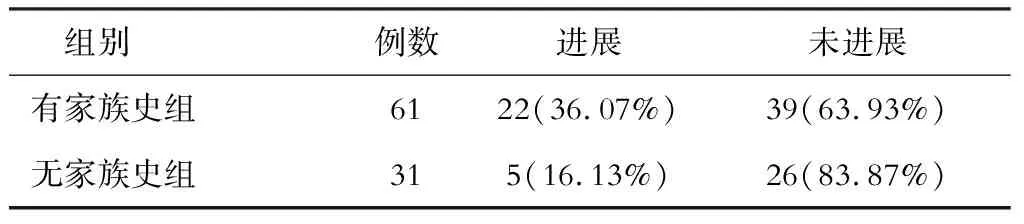
表3 2组观察终点时病情进展对比
四、耐药组与不耐药组对比
两组病情进展情况对比见表4(χ2=6.185,P=0.013)。
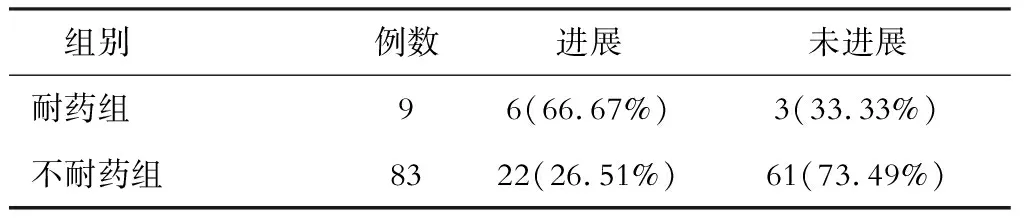
表4 2组观察终点时病情进展对比
五、规律抗病毒治疗患者早期起始治疗与延迟治疗组对比
两组病情进展情况对比见表5(χ2=8.134,P=0.004)。
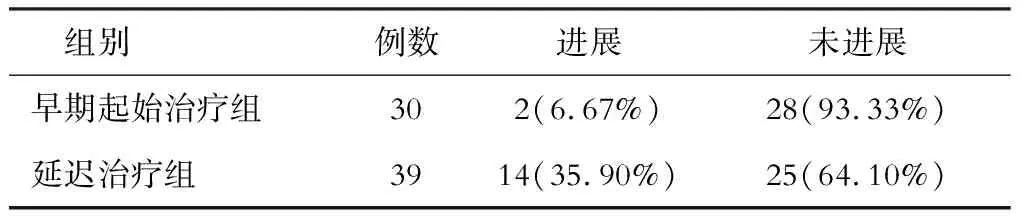
表5 2组观察终点时病情进展对比
六、规律抗病毒治疗患者起始治疗年龄对比
两组病情进展情况对比见表6(χ2=9.113,P=0.004)。
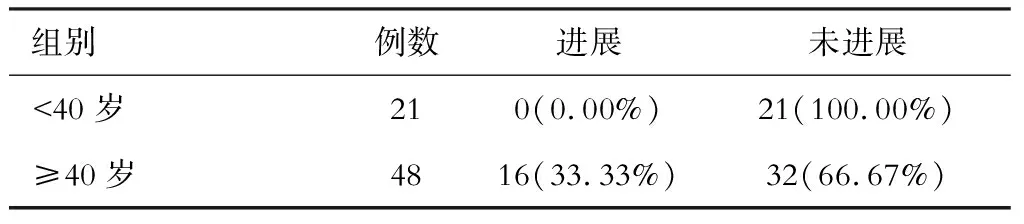
表6 2组观察终点时病情进展对比
七、耐药、家族史、饮酒、治疗依从性、起始治疗年龄、起始治疗病情程度与病情进展的相关性
起始治疗年龄与病情进展有相关性(R=1.147,P<0.001);起始治疗病情程度与病情进展有相关性(R=0.434,P=0.039);耐药与病情进展有相关性(R=8.862,P=0.032);治疗依从性与病情进展有相关性(R=5.443,P=0.014);家族史与病情进展无相关性(R=2.185,P=0.312);饮酒史与病情进展无相关性(R=1.676,P=0.410);抗病毒起始治疗年龄、抗病毒起始治疗时病情轻重、耐药、治疗依从性是CHB病情进展的危险因素。
讨 论
未经抗病毒治疗CHB患者的肝硬化年发生率为2%~10%。代偿期肝硬化进展为失代偿期的年发生率为3%~5%,失代偿期肝硬化5年生存率为14%~35%[11]。对于慢性 HBV 感染,抗病毒治疗是关键。随着对HBV的不断研究,从最早的IFN 和拉米夫定(LAM)到PEG-IFNα、替比夫定、恩替卡韦、阿德福韦酯(ADV)富马酸替诺福韦酯(TDF)、富马酸丙酚替诺福韦(TAF),抗病毒药物不断涌现,从2005年我国第一部慢性乙型肝炎防治指南到2019年更新版,抗病毒的适应证及治疗方案不断得到优化[12]。众多研究显示,长期抗病毒治疗可以明显改善CHB患者的预后[13-14], ETV 10年REALM研究显示,长期治疗可改善乙型肝炎肝硬化患者的组织学病变,显著降低肝硬化并发症和 HCC 的发生率,降低肝脏相关和全因死亡率[15-16]。随着抗病毒药物价格的不断下降,医保条件改善,基层医院抗病毒药物的可及性不断提高,CHB患者也逐渐得到了规范的抗病毒治疗,阻止了CHB进展为肝硬化失代偿。但不是所有长期抗病毒治疗的CHB患者病情均得到延缓,部分仍进展为肝硬化失代偿,甚至终末期肝病或死亡。
本研究结果显示,在9年的中位随访时间里,规律有效抗病毒治疗的CHB患者中23.19%进展为肝硬化或者肝硬化失代偿,明显低于未能规律有效抗病毒治疗的CHB患者(P< 0.05)。因此长期抗病毒治疗的患者,加强患者的管理,获得长期且规律有效的抗病毒治疗才能发挥抗病毒治疗的关键性作用。同时还发现有饮酒史、家族史及曾发生耐药的CHB患者病情进展恶化明显多于无饮酒史、家族史及未发生耐药的患者。在全程的抗病毒治疗过程中,对患者进行宣教,改变患者的生活习惯、戒酒,可改善患者的预后。关注患者的家族史等高危因素,制定合理的抗病毒治疗方案,防止耐药的发生,能够让长期抗病毒治疗的患者获益更多。
基层医院的CHB患者由于抗病毒治疗药物的可及性及治疗的依从性,往往不能给予及时抗病毒治疗,本研究还发现获得规律有效抗病毒治疗CHB患者中,起始给予抗病毒治疗时为CHB、肝硬化1期的患者在观察终点时仅有6.67%发生进展,而起始给予抗病毒治疗时患者已经为肝硬化2、3、4期患者35.90%发生了进展,二组有明显差异(P< 0.05)。而且起始给予抗病毒治疗时年龄小于40岁的CHB患者全部没有进展,年龄大于40岁的CHB患者有33.33%发生了进展,二者也有明显差异。在过去的10多年时间里,基层医院CHB患者发现HBV感染并启动抗病毒治疗时间明显较晚,治疗年龄明显偏大。虽然有效的抗病毒治疗能延缓和减少CHB进展,但是启动抗病毒治疗越早、起始治疗时病情越轻,才能发挥抗病毒治疗效果,延缓病情进展。从2005年—2019年,每次CHB指南更新,抗病毒适应证均得到了不断完善和优化。除依据血清 HBV DNA、ALT 水平和肝脏疾病严重程度外,同时需结合年龄、家族史和伴随疾病等因素,综合评估患者疾病进展风险,决定是否需要启动抗病毒治疗。本研究提示加强健康体检,尽早发现CHB患者,只要有适应证,就启动抗病毒治疗,延迟发现及治疗会导致病情进展。
经logistic回归分析显示,抗病毒起始治疗年龄、抗病毒起始治疗时病情轻重、耐药、治疗依从性是CHB病情进展的危险因素。据调查显示[17],59.8%的CHB患者不遵从医嘱,本研究显示抗病毒治疗中依从性也是CHB病情进展的独立危险因素,因此加强临床干预,根据病情变化,给予相应护肝及抗肝纤维化治疗有助于提高长期抗病毒治疗患者的疗效。彭云鹏[18]的研究显示,在单纯抗病毒治疗基础上联合中药治疗能减缓肝纤维化的进展,促进肝功能恢复,远期疗效较好。因此,CHB的长期治疗过程中不能忽视综合治疗的作用。
综上所述,CHB患者长期抗病毒治疗非常重要,能有效延缓患者CHB的进展。但加强长期抗病毒治疗CHB患者的健康宣教及管理,尽可能早启动抗病毒治疗,改善患者的生活习惯如戒酒,提高患者治疗的依从性,适时给予综合治疗,才能最大限度发挥抗病毒治疗的效能,实现改善患者生存质量的目标。
利益冲突声明:所有作者均声明不存在利益冲突。

