带环腹膜后妊娠并血肿1例
林悦欢,刘芳,张悦娇,詹雪梅
腹腔妊娠是指胚胎或胎儿位于输卵管、卵巢及阔韧带以外的腹腔内,发生率约为1/15 000,腹膜后妊娠更为罕见。临床上腹膜后妊娠报告甚少,早发现、早处理、拥有丰富手术经验是处理该疾病的关键,现报道1例。
患者因停经腹痛入院,入院前曾行CT检查提示腹膜后血肿可能,血hCG阳性,未排腹膜后妊娠,即行剖腹探查术,术中行腹膜后妊娠组织及血肿清除术,术后血hCG下降良好,术后第24天降至正常。
1 病例报告
患者,女,25岁,19岁结婚,G4P2,顺产1胎,剖宫产1胎。既往史无特殊。因“停经38 d,腹痛1 d,少量阴道流血5 h”入院。患者平素月经正常。末次月经距离入院38 d,1 d前无明显诱因突发下腹疼痛,以左下腹为主,持续性,伴头晕、冒冷汗,5 h前伴左侧腰背部痛逐渐加重,伴恶心、呕吐、头晕,伴少许阴道流血,5 h前曾到外院就诊,CT检查提示腹膜后血肿;血红蛋白下降,予输同型悬浮红细胞2 U,血浆400 mL对症治疗。后转入我院进一步诊治,查血hCG 7 735.7 IU/L,HGB 61 g/L。经阴道B超提示宫腔未见妊娠囊,节育环位置正常,子宫上方混合回声团,范围约76 mm×33 mm,左下腹部巨大混合回声,范围约186 mm×82 mm,未排血肿可能,盆腔大量积液,最大前后径约40 mm。盆腹部CT+增强检查(见下页图1、图2)提示腹盆腔巨大高密度肿块,大小约11 cm×20 cm,边界清,其内密度不均匀,可见类圆形稍低密度影,直径约3 cm,局部可见缺损,肿块边缘欠光滑,其上缘累及左肾周围;腹盆腔大量积液(积血?)。入院后查体:心率122 bpm,血压108/67 mmHg,呼吸20 bpm。腹肌紧张,压痛及反跳痛+,移动性浊音+。妇检:外阴发育正常,阴道见少量血污,宫颈光滑,举痛+,子宫大小正常,压痛+,左侧附件区扪及不规则包块,压痛+,右侧附件区未及明显异常。入院诊断:异位妊娠?盆腹腔血肿查因;继发贫血。行后穹窿穿刺抽出不凝血。
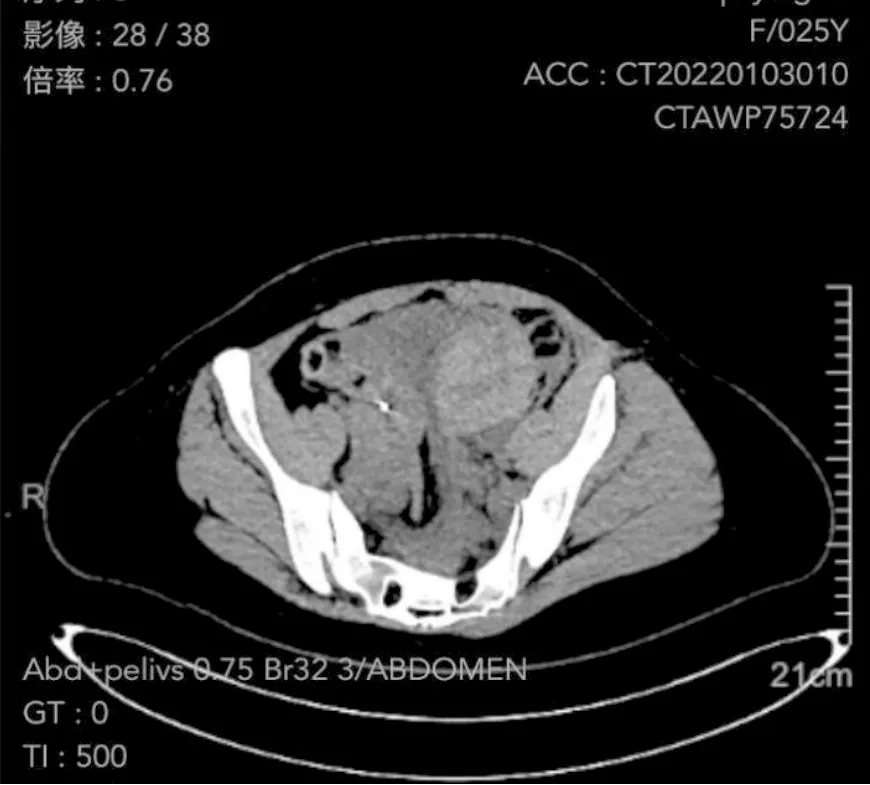
图1 术前CT
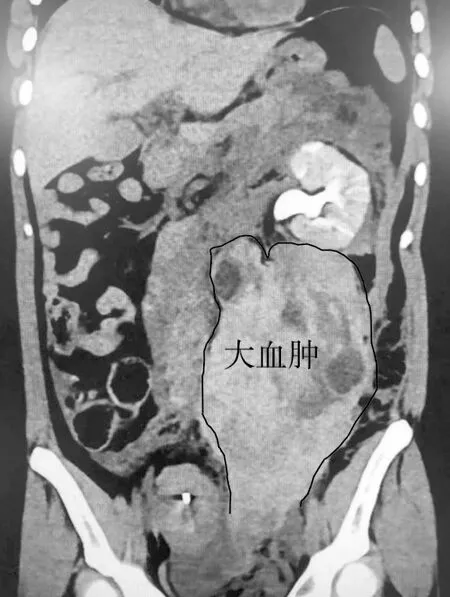
图2 术前CT提示腹膜后大血肿
入院后完善必要术前准备,配血后即送手术室行剖腹探查术,术中见:盆腔积血约500 mL,子宫稍大,左侧输卵管淤血呈暗红色、水肿增粗,未见明显包块,右侧输卵管外观正常,双侧卵巢增大,大小约5 cm×4 cm×4 cm,左侧盆壁沿腰大肌前方暗红色大血肿(见下页图3),表面张力大,质地稍硬,上界达肾血管水平,下界达左侧阔韧带,右侧蔓延至肠系膜后腹膜至右侧盆壁,最隆起处约20 cm×12 cm×10cm,切开腰大肌表面腹膜清除血块约1 500 mL,内含胚胎(见下页图4)、绒毛及胎盘组织,部分胎盘组织与腰大肌表面粘连。予行腹膜后妊娠组织及血肿清除术。术中出血约500 mL,术中血压波动在90~120/60~70 mmHg,术中输注同型悬浮红细胞7 U、血浆400 mL、冷沉淀10 U。术后诊断:左侧腹膜后妊娠并血肿。
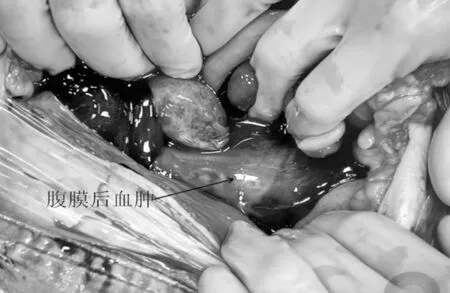
图3 腹膜后血肿

图4 术中清除胚胎
术后第4天血hCG下降至2 135.0 IU/L,术后第7天764.7 IU/L,第10天507.9 IU/L,第17天35.2 IU/L,第24天降至正常。
2 讨论
随着辅助生殖技术(assisted reproductive technology,ART)应用越来越普遍,报道的腹膜后妊娠也逐渐增多,许多报道称腹膜后妊娠与ART程序有关,包括双侧输卵管切除术后的胚胎移植(embryo transfer,ET)[1]。因此有学者推测切除后的输卵管残端可能会自发再灌注或形成瘘管,形成子宫与腹膜后腔之间可能的沟通,增加腹膜后妊娠概率[2]。输卵管病因、输卵管手术史、异位妊娠病史是ART的主要适应证,所以,认为ART术后异位妊娠的发生率高于一般人群。ART术后发生腹膜后妊娠的机制一般认为有3种:子宫内移植的胚胎自发逆行迁移;胚胎由于医源性子宫穿孔而被放置在腹膜后间隙;胚胎通过输卵管切除术后形成的瘘管迁移至腹膜后。
Xu H等[3]检索了PubMed数据库(英文;1970-2022;检索词:“retroperitoneal ectopic pregnancy” 和 “retroperitoneal pregnancy”),共检索出33例腹膜后妊娠,其中有39.4%(13/33)的患者有输卵管妊娠史,10例有1次输卵管妊娠史,1例有2次输卵管妊娠史,2例有3次输卵管妊娠史。有输卵管手术史的患者占48.5%(16/33),其中双侧输卵管切除术7例,单侧输卵管切除术9例。IVF-ET占30.3%(10/33),1例行宫内人工授精。但是,由于ET手术是在超声指导下严格进行的,考虑到移植导管的长度和ET介质的体积,医源性胚胎植入中、上腹部腹膜后间隙的概率几乎为零[4-7]。
本例为自然受孕。目前认为,自然受孕后发生腹膜后妊娠机制主要有:① 胚胎通过淋巴系统到达腹膜后腔。LIiang C等[8]通过CT检查发现腹膜后妊娠患者的卵巢血管存在典型的炎症反应,考虑是由于胚胎迁移引起淋巴管阻塞所致的炎症反应。② 通过瘘道植入腹膜后间隙[9]。③ 妊娠组织物先种植在腹膜表面,然后通过滋养细胞的浸润通过腹膜进入腹膜后腔[10]或通过腹腔肠襻挤压推动至腹膜后种植并侵蚀其周围血管(可能形成腹膜后血肿)[11]。④ 通过血液转移,与滋养细胞肿瘤血性转移相似[11]。本例术中见左侧输卵管淤血、水肿,考虑为继发性腹膜后妊娠,不排除为输卵管妊娠流产后通过某瘘道继发腹膜后种植,侵蚀周围血管后形成腹膜后血肿。
对于腹膜后妊娠的诊治,目前无相关共识指南。由于对腹膜后妊娠认识不足,腹膜后妊娠误诊率很高。有学者统计,初诊时仅有30.8%被诊断为腹膜后妊娠[1],并主要通过盆腹腔CT、MR诊断,其余多数通过手术中发现并诊断[1]。诊断腹膜后妊娠的关键是考虑腹膜后妊娠的可能性,行检查时扫描范围应覆盖妊娠可能的部位。治疗方案的选择主要根据妊娠病灶是否破裂、生命体征、血肿大小、技术难度等决定。由于一半以上病例均有病灶破裂可能,所以多数病例采取开腹手术。本例术前检查提示血肿较大(约20 mm),生命体征不平稳,果断选择开腹手术。但如若在术前病灶未破裂、生命体征平稳、血肿小或无、手术医生经验丰富的情况下,也有部分报道病例采用腹腔镜顺利完成手术[12-13]。对于腹膜后妊娠,若术中病灶清除欠满意,必要时可使用甲氨蝶呤等辅助手段,术后应密切检测血hCG情况。

