睾丸肿瘤的影像诊断思维
王益茹 周勇芳 解骞 梁宗辉
病例资料患者,男,51 岁,发现右睾丸肿块一周。体检:触诊右睾丸肿痛,质硬。实验室检查:人绒毛膜促性腺激素(human chorionic gonadotropin,HCG)4.42 mIU/ml,余性激素及肿瘤指标均正常。影像表现:阴囊CT 平扫加增强扫描(图1)见右侧睾丸稍肿大,局部边界欠清,密度不均匀增高,平扫CT 值24~50 HU,增强后轻度强化,CT 值35~70 HU。阴囊MRI 平扫加增强扫描(图2)见右侧睾丸较对侧增大,大小约55 mm×34 mm,形态不规则,略呈分叶状,信号欠均匀,呈T1WI 等信号、T2WI 略低信号,DWI 略高信号、ADC 明显低信号,增强后轻度强化。双侧精索静脉迂曲。双侧腹股沟区未见明显肿大淋巴结信号。
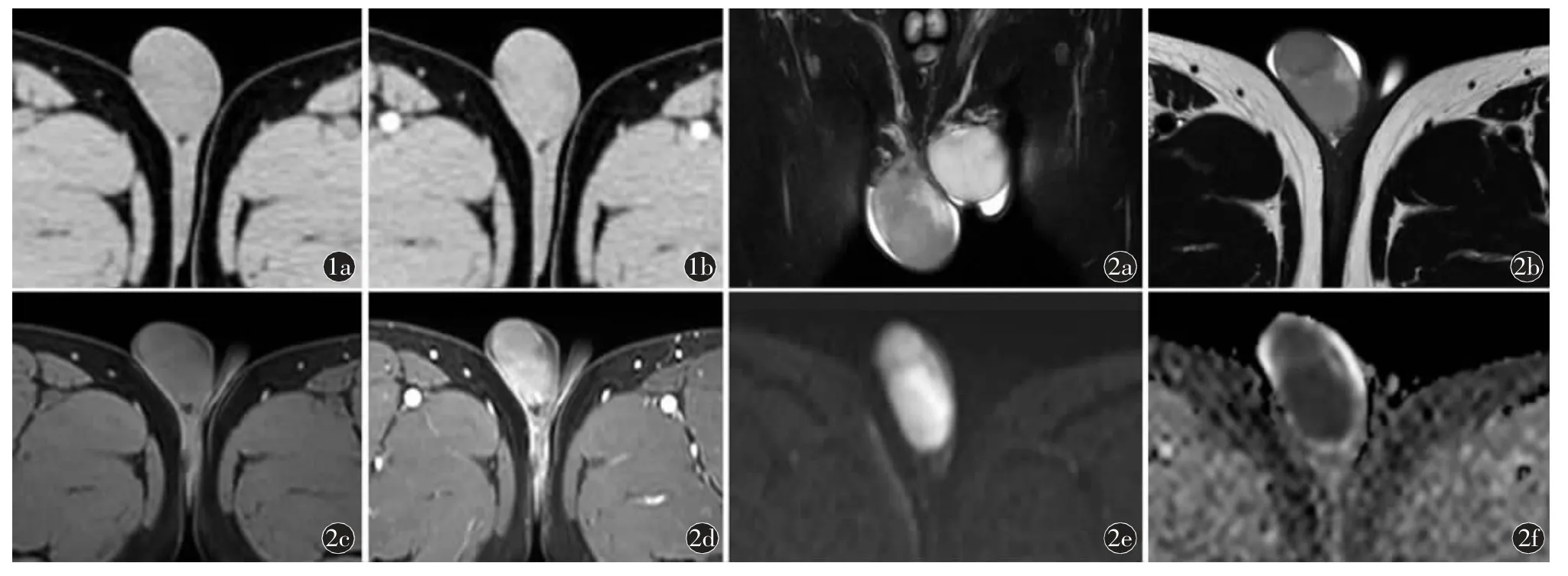
图1 阴囊CT 平扫及增强,右侧睾丸稍肿大,密度不均匀,增强后轻度强化 图2 阴囊MRI 平扫及增强,右侧睾丸肿大,见片状异常信号,最大截面约55 mm×34 mm。a)冠状面T2WI 呈不均匀略低信号;b)横断面T2WI 呈不均匀略低信号;c)横断面T1WI 示病灶等信号;d)增强后横断面T1WI 示病灶轻度强化,局部分隔强化;e)横断面DWI 呈略高信号;f)横断面ADC 呈明显低信号
手术记录:患者入院后行单侧睾丸切除术,右侧腹股沟切口,将阴囊内容物从阴囊切口拉出切口外,于睾丸底部钳夹、切断并结扎睾丸引带,将睾丸取出。术后留置导尿。
病理结果:右睾丸5 cm×4 cm×2.5 cm,切面肉色,质软。诊断:睾丸精原细胞瘤,脉管、神经未见明显累及,肿瘤紧贴白膜,附睾见肿瘤细胞累及,精索切缘阴性。肿瘤细胞CD30(-),D2-40(+),AFP(+/-),SALL4(+),PLAP(+),CD117(+),CK(-),Ki67(+约60%)。
讨论睾丸肿瘤在总人口中较少见,只占所有男性肿瘤中的1%~1.5%,青春期前多数为良性[1,2],发病高峰为3岁以下男童,而15~19 岁青春期后则和成年类似,其中绝大多数(约95%)是恶性[3]。睾丸肿瘤中90%~95%是生殖细胞肿瘤,其余为非生殖细胞肿瘤如性索间质肿瘤、淋巴瘤或转移瘤等[4],少数极罕见的如睾丸恶性纤维组织细胞瘤[5]。睾丸生殖细胞肿瘤是15~49岁男性中最常见的非血液恶性肿瘤[6]。临床上,睾丸生殖细胞肿瘤分为精原细胞瘤和非精原细胞生殖细胞肿瘤,前者约占50%~60%,后者约占40%~50%[4]。根据2022 年WHO 第五版《泌尿系统和男性生殖器官肿瘤分类》,睾丸肿瘤被分为原位生殖细胞瘤(germ cell neoplasia in situ,GCNIS)、非原位生殖细胞来源的生殖细胞瘤和性索间质肿瘤[7]。青春期前的睾丸肿瘤最常见的是畸胎瘤,见于1~2 岁低龄儿童,多为良性,最常见的恶性肿瘤是卵黄囊瘤[1]。睾丸肿瘤的类型与年龄有关:0~10 岁卵黄囊肿瘤,20~30 岁绒毛膜癌,25~30 岁胚胎癌和畸胎瘤,30~40 岁精原细胞瘤,50 岁以上原发性淋巴 瘤 多 见[8]。
睾丸肿瘤临床表现大多为无意中发现睾丸进行性肿大,可伴肿痛或下坠感,临床触诊可有触痛,质硬。血清标记物甲胎蛋白(alpha-fetoprotein,AFP)、HCG、乳酸脱氢酶(lactate dehydrogenase,LDH)升高有助于诊断、分期和术后复发转移的监测[1]。血清AFP 水平通常儿童高于成年人,大约在1 岁时降至正常。因此在小于1 岁的睾丸肿瘤患者中良性肿瘤也可伴有AFP 升高,大于1 岁的儿童AFP 正常通常提示良性肿瘤可能,超过90%的卵黄囊瘤伴有AFP明显升高,未成熟畸胎瘤也可出现AFP 轻度升高。HCG 在绒毛膜癌、胚胎性癌或精原细胞瘤中升高,但通常只见于成年患者。LDH 在肿块较大时常出现升高,在治疗后出现升高提示疾病复发。
影像检查上,超声常作为首选检查方法,高频超声、彩色多普勒、增强超声和弹性成像由于安全无辐射、应用广泛、价格相对低廉且有一定的诊断符合率,通常可以提供阴囊疾病的初步诊断。但超声依赖操作者水平、图像视野相对较小和存在组织特征分辨困难的局限[9]。胸部CT、腹部和盆腔CT 检查在疾病初次分期、评估治疗方法、诊断手术和化疗并发症及治疗后随访复查方面都起到重要作用[10]。MRI 因具有大视野、多平面扫描技术和高空间分辨率能很好地显示睾丸及周围组织解剖细节,通过对脂肪、出血、纤维、液化、强化组织的不同显示能分辨睾丸内和睾丸旁病灶并准确显示组织特征[9]。DWI、MRS、动态增强扫描(dynamic contrast-enhanced,DCE)等多参数MRI 方案可以为手术前后评估提供重要信息,术前鉴别肿瘤良恶性、进行局部分期以指导制定临床治疗决策,术后可有效判断肿瘤残余、局部复发和远处转移[8]。
睾丸精原细胞瘤表现为睾丸增大,因肿瘤细胞排列致密,含水量低于正常睾丸组织,MRI 上T1WI 等信号,T2WI显示稍低信号,肿瘤内存在纤维血管间隔可显示为T2WI更低信号的瘤内分隔且增强后强化[8],肿瘤细胞排列致密使水分子扩散受限,高b 值DWI 呈高信号,ADC 值降低。肿瘤较大时内部可出现出血、坏死[11]。
睾丸肿瘤以手术治疗为主,术后仍有一定的复发率,在睾丸全切术后密切随访的Ⅰ期患者中大约30%出现复发,精原细胞瘤复发率约15%~20%,非精原细胞瘤约20%~50%。复发率在前三年最高,约80%复发发生在1 年内,90%发生在2 年内,5 年后的复发率低于1%,10 年后复发十分罕见但仍有可能。复发最常见于腹膜后和肺,精原细胞瘤的主要复发危险因素是肿瘤大于4 cm 和睾丸网受侵犯[10]。精原细胞瘤对放化疗敏感,对基于顺铂的化疗药物的特殊敏感性,睾丸生殖细胞肿瘤有超过95%的长期治愈率[6]。使用有效的化疗,可以明显降低复发率,Ⅰ期精原细胞瘤5 年复发率可降至6%以下[10]。
本例患者为中年男性,以睾丸肿痛就诊,实验室检查HCG 升高。CT 及MRI显示患侧睾丸肿大,MRI 示T1WI 等信号、T2WI 略低信号,DWI 略高信号、ADC 明显低信号,增强后轻度强化。实验室检查和MRI 影像表现提示精原细胞瘤诊断。
影像诊断思维影像诊断都要遵循先定位、后定性的原则,如果考虑恶性肿瘤还要定期。阴囊内肿块明确病灶是位于睾丸内还是睾丸旁是很重要的。因为睾丸内实性肿块在超过95%的病例中是恶性的,而睾丸旁肿块大多数是良性的[9,12],附睾肿瘤是最常见的睾丸旁肿瘤,大约占阴囊内肿瘤的5%,报道中良性和恶性的比例超过3∶1[13]。定位是否准确影响后续治疗方案的制定,可以避免一些不必要的根治性睾丸切除术。病变定位通常可由超声直接诊断,在超声检查结果可疑时,包括阴囊明显增大的患者,可进行MRI 检查,MRI 在区分睾丸内和睾丸旁病变方面具有高度准确性[9,12]。
定性和定期的重点在于分析影像学表现。在MRI 上诊断睾丸肿瘤需要综合分析形态,是否有包膜,与对侧正常睾丸相比的信号、增强、间隔、出血性或囊性改变[8]。MRI中DWI 有助于鉴别肿瘤良恶性,恶性睾丸肿瘤的ADC 值明显低于良性病变,ADC 值为0.90 mm2/s 是恶性肿瘤的诊断阈值[3]。测量ADC值选取ROI时小范围一致性最好[14]。良性病变MRI 增强常表现为快速、明显且持续的强化,而恶性病变的强化程度较轻,呈渐进性强化[12]。MRI 为睾丸恶性肿瘤的局部分期提供了有价值的信息,如肿瘤大小、睾丸网、睾丸外膜、睾丸旁结构和/或精索的可能侵犯[9]。CT 图像在确定N 期淋巴结范围和M 期远处转移时起到重要作用,腹膜后淋巴结是生殖细胞肿瘤最常见的淋巴结受累部位,CT 是用于评估淋巴结受累的标准模式,区分Ⅱ期(腹膜后淋巴结被视为局部淋巴结)和Ⅲ期(膈上淋巴结被视为转移性疾病)。生殖细胞肿瘤可通过胸导管扩散至膈上至后纵隔,非精原细胞的生殖细胞瘤的扩散还可累及前纵隔、主肺动脉窗、肺门、锁骨上和颈部淋巴结。远处转移最常见于绒毛膜癌和卵黄囊瘤,最常见的转移部位是肺。其他部位包括肝脏、骨骼等诊断为睾丸生殖细胞肿瘤的患者应进行胸部、腹部和盆腔的CT 增强成像来评估淋巴结和转移情况用于分期[10]。
精原细胞瘤多为多发结节,可能与其多中心发展有关,在T1WI 上与正常睾丸实质比较呈等信号,T2WI 表现低信号,常见瘤内分隔,可见瘤周侵犯,增强可见纤维间隔强化,病理基础为肿瘤纤维血管间隔。精原细胞瘤T2WI 低信号、较少出血和坏死、存在强化的T2WI 低信号分隔为其较特征性表现,这些征象出现的比率明显高于非精原细胞的生殖细胞肿瘤[15]。非精原细胞生殖细胞肿瘤包括胚胎癌、卵黄囊瘤、绒毛膜癌、畸胎瘤和混合性生殖细胞瘤。后者因其常含有1 种以上的生殖细胞成分或组织学亚型,表现为不均匀高信号,含水量高于正常睾丸[3]。出血和囊性变是其常见MRI 表现,在T1WI 及T2WI 上均表现为不均匀混合信号,增强后表现为明显不均匀强化[8]。
间质细胞瘤是最常见的睾丸间质肿瘤,间质细胞瘤多数为良性,通常较小,边界清晰,T1WI 为等信号,T2WI 为低信号,没有出血、坏死,增强后病灶早期即明显均匀强化,随后缓慢消退[8,16,17]。其他T2WI 特征包括存在包膜高信号和高信号中心瘢痕[16]。间质细胞瘤对扩散的限制小于精原细胞瘤,但差异无统计学意义[17]。
原发性睾丸淋巴瘤虽不多见,却是最常见的双侧睾丸肿瘤,发病年龄较大,大多数为弥漫性大B 细胞淋巴瘤。在MRI 上,淋巴瘤通常在T2WI 上呈低信号,增强后明显强化或轻中度强化,并引起显著的扩散受限[16],ADC 值较精原细胞瘤低。
总之,本例为中年男性单侧睾丸肿瘤,边界欠清晰,T1WI 等信号,T2WI 低信号伴分隔,增强后轻度强化,DWI高信号,具有精原细胞瘤的一般特征。睾丸肿瘤的病理成分复杂,其影像表现也多样,诊断时需要结合临床资料、实验室检查,对CT、MRI 图像进行综合分析。

