垂体腺瘤出血性卒中的危险因素分析
李卓群 王宇翔 杨宇浩 尹宏伟 崔振文 丰育功 李照建
【摘要】 目的 探讨影响垂体腺瘤出血性卒中发生的危险因素。方法 回顾性分析青岛大学附属医院神经外科2010年1月—2021年1月收治的875例无功能垂体腺瘤患者的临床资料,并按照有无垂体腺瘤出血性卒中发生分为卒中组(88例)与非卒中组(787例),采用单因素分析及多因素Logistic回归分析筛选影响垂体腺瘤出血性卒中发生的危险因素。结果 卒中组患者中,抗栓药物治疗史、肿瘤复发或残留、有介入手术或介入造影史的比例均明显高于非卒中组,微腺瘤的比例明显低于非卒中组,差异均有统计学意义(P<0.05)。多因素Logistic回归分析提示,大腺瘤(OR=0.189,95%CI:0.069~0.522,P=0.001)、抗栓药物治疗史(OR=4.168,95%CI:1.611~10.785,P=0.003)、溴隐亭治疗(OR=2.912,95%CI:1.156~7.34,P=0.023)、肿瘤复发或残留(OR=2.787,95%CI:1.179~6.59,P=0.020)是垂体腺瘤出血性卒中的独立危险因素。结论 存在大腺瘤、抗栓药物治疗史、溴隐亭治疗、肿瘤复发或残留等情况的垂体腺瘤患者较易发生垂体腺瘤出血性卒中。
【关键词】 垂体腺瘤;垂体腺瘤出血性卒中;溴隐亭;危险因素
【中图分类号】 R739.41 【文献标志码】 B 【文章编号】 1672-7770(2023)02-0203-05
Abstract: Objective To investigate the risk factors of hemorrhagic pituitary adenoma apoplexy. Methods The clinical date of 875 patients with non-functioning pituitary adenoma from January 2010 to January 2021 in the Department of Neurosurgery, Affiliated Hospital of Qingdao University were analyzed retrospectively. According to the occurrence of pituitary adenoma hemorrhagic stroke, the patients were divided into stroke group(88 cases) and non-stroke group(787 cases). The risk factors affecting the occurrence of pituitary adenoma hemorrhagic stroke were screened by univariate analysis and multivariate logistic regression analysis. Results The proportion of bromocriptine therapy, the history of taking antithrombotic drugs, recurrent or residual tumor, and the history of intervention operation in the patient with pituitary apoplexy were higher than those without pituitary apoplexy. The proportion of microadenoma in pituitary adenoma apoplexy group was lower than non-apoplexy group. The difference between the two groups has statistical significance(P<0.05). Multivariate logistic regression analysis indicated that macroadenoma(OR=0.189,95%CI:0.069-0.522,P=0.001), the history of taking antithrombotic drugs(OR=4.168,95%CI:1.611-10.785,P=0.003), bromocriptine therapy(OR=2.912,95%CI:1.156-7.34,P=0.023)and recurrent or residual tumor(OR=2.787,95%CI:1.179-6.59,P=0.020) were independent risk factors of pituitary apoplexy. Conclusion The risk factors of hemorrhagic pituitary apoplexy are macroadenoma, the history of taking antithrombotic drugs, bromocriptine therapy and recurrent or residual tumor.
Key words: pituitary adenoma; hemorrhagic pituitary adenoma apoplexy; bromocriptine; risk factor
基金項目:国家自然科学基金资助项目(82001322)
作者单位:266000 青岛,青岛大学医学部(李卓群,王宇翔,杨宇浩,尹宏伟);青岛大学附属医院神经外科(崔振文,丰育功,李照建)
通信作者:李照建
垂体腺瘤卒中是一种因垂体腺瘤出血或梗死而引起一系列神经、内分泌症状的临床综合征,发生率约占垂体腺瘤的2%~12%,可分为出血性卒中和缺血性卒中[1]。其发生机制目前尚不明确,一些研究发现,垂体腺瘤的生长速度过快导致的血供不足及肿瘤内部血管固有的脆性等肿瘤内部因素可导致垂体腺瘤卒中的发生[1-2];而另一些研究发现,某些外界因素的介入,例如服药和手术治疗等,也可诱发垂体腺瘤卒中[3-7];本文将这些因素合称为垂体腺瘤出血卒中的危险因素。本研究回顾性分析青岛大学附属医院神经外科2010年1月—2021年1月收治的875例无功能垂体腺瘤患者的临床资料,旨在探讨影响垂体腺瘤出血性卒中发生的危险因素,为临床上垂体腺瘤出血性卒中的预防及改善患者的预后提供一些参考依据。现报告如下。
1 资料与方法
1.1 一般资料 共纳入875例无功能垂体腺瘤患者,按照有无垂体腺瘤出血性卒中发生分为卒中组与非卒中组,其中卒中组88例,非卒中组787例。卒中组88例患者中,男41例,女47例,男女比为0.87∶1;年龄范围为23~77岁,平均(51.49±12.43)岁。非卒中组787例患者中,男342例,女445例,男女比为0.76∶1;年龄范围为21~81岁,平均(48.17±13.85)岁。垂体腺瘤出血性卒中的纳入标准:(1)CT或MRI检查提示鞍区肿瘤,且密度或信号不均匀;(2)术中证实垂体肿瘤内有出血;(3)术后病理证实为垂体腺瘤,且瘤内有出血。排除标准:(1)术后病理中存在凝固性坏死;(2)其他垂体病变出血;(3)侵袭性垂体腺瘤。
1.2 方法 875例无功能垂体腺瘤患者的临床资料主要包括性别、年龄、肿瘤直径、肿瘤病理类型、既往史等。其中,结合本研究患者的年龄分布范围,将患者分为<30岁、30~39岁、40~49岁、50~59岁、60~69岁及70~79岁组。根据相关研究的报道[2]并结合患者MRI检查结果,按肿瘤直径大小将肿瘤分为微腺瘤组(最大直径<1 cm)、大腺瘤组(最大直径1~3 cm)及巨大腺瘤组(最大直径>3 cm)。参考WHO 2017年发布的《关于内分泌肿瘤的分类标准》进行垂体腺瘤的病理分类[8],其中零细胞腺瘤和促性腺激素细胞腺瘤为无功能性垂体腺瘤,其余为功能性垂体腺瘤。零细胞腺瘤免疫组化诊断标准为,所有激素蛋白免疫组化染色均为阴性。促性腺激素细胞腺瘤免疫组化诊断标准为,β-FSH和β-LH两种蛋白至少表达其中的一种。
1.3 统计学分析 采用SPSS 22.0软件对数据进行统计分析。计数资料以例数(百分数)表示,组间比较采用χ2检验。以是否发生垂体腺瘤卒中为应变量,将单因素分析中差异有统计学意义的指标进一步纳入多因素Logistic回归分析模型中,以筛选影响垂体腺瘤卒中发生的独立危险因素。以P<0.05认为差异有统计学意义。
2 结 果
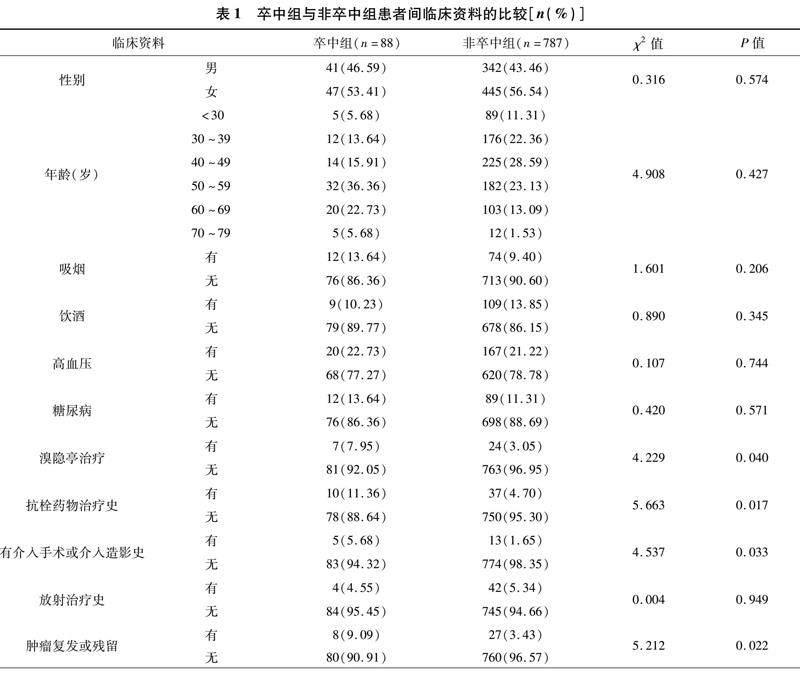
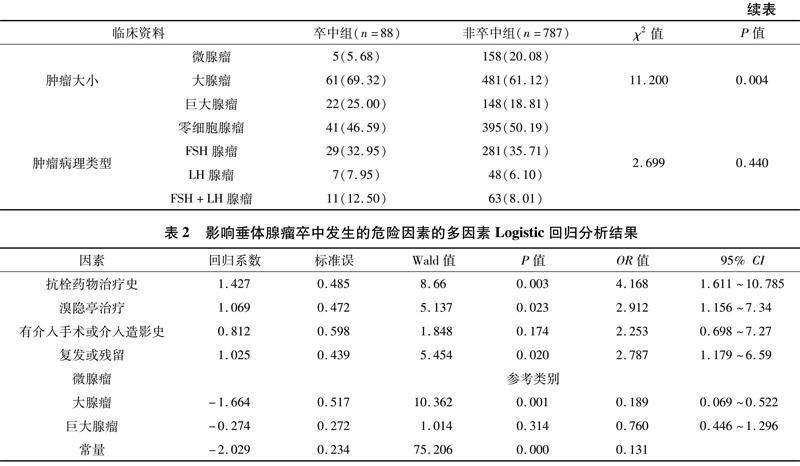
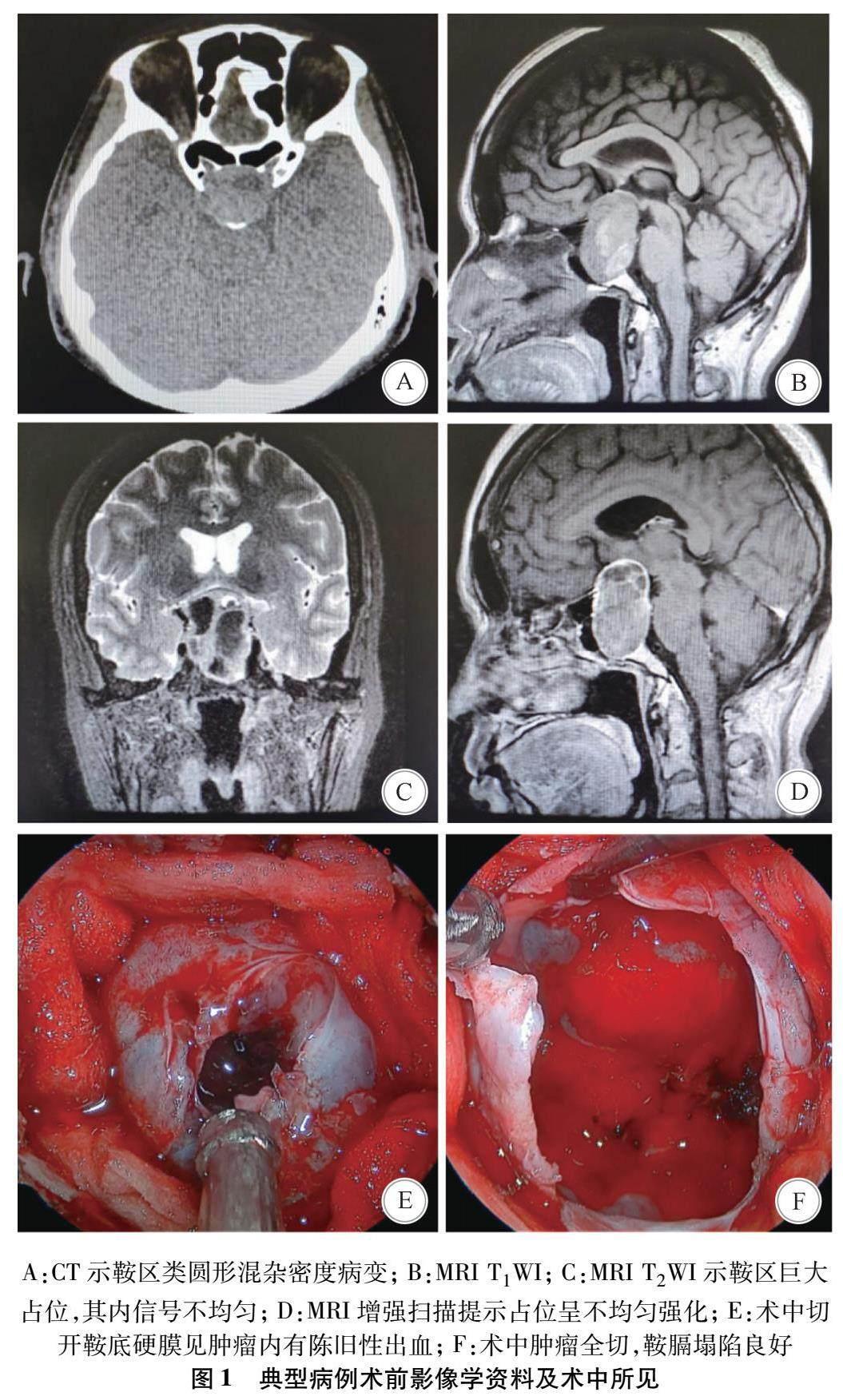
单因素分析显示,卒中组与非卒中组患者间性别、年龄、吸烟史、饮酒史、高血压、糖尿病、放射治疗史、肿瘤病理类型等方面差异均无统计学意义(P>0.05);但卒中组患者中抗栓药物治疗史、溴隐亭治疗、肿瘤复发或残留、有介入手术或介入造影史的比例均明显高于非卒中组,微腺瘤的比例明显低于非卒中组,差异均有统计学意义(P<0.05)。见表1。多因素Logistic回归分析显示,大腺瘤、抗栓药物治疗史、溴隐亭治疗、肿瘤复发或残留是影响垂体腺瘤卒中发生的独立危险因素(P<0.05)。见表2。典型病例见图1。
3 讨 论
垂体腺瘤卒中常表现为突然发作的头痛、视力下降、恶心呕吐、眼肌麻痹及内分泌激素缺乏 [2,9-11]。由于多数患者发病之前并未被诊断为垂体腺瘤,临床上预防垂体腺瘤卒中发生十分困难,导致患者易被误诊、漏诊从而延误治疗,最终使患者预后不佳甚至危及生命。
垂体腺瘤出血性卒中的发生机制尚存在争议,目前主要有以下几种观点:(1)垂体腺瘤的血管生成有限,血管密度低,同时垂体腺瘤生长过快,导致其血液供应不足,从而引起肿瘤缺血、坏死,继之出血;(2)垂体腺瘤内血管形成不规则薄壁血窦,肿瘤体积增大引起局部压力增高,导致血管破裂出血;(3)肿瘤血管本身的脆性以及血管内发生动脉硬化性血栓栓塞 [1-2,4,7,11-13]。另外,国外一些研究表明某些外界因素也可诱发垂体腺瘤出血性卒中,并称之为垂体腺瘤出血性卒中的诱发因素[3-7]。临床上约有10%~40%的垂体腺瘤出血性卒中患者存在诱发因素[2],Biousse等[7]将这些诱发因素分为三类:(1)全身血流量急剧增加引起垂体充血;(2)激素刺激腺垂体;(3)凝血异常。现结合本研究结果及相关文献将垂体腺瘤出血性卒中的危险因素进行分析讨论。
性别、年龄是否为影响垂体腺瘤出血性卒中发生的危险因素,目前尚未得到共识。许多研究提出垂体腺瘤卒中好发于男性,并且男性是垂体腺瘤卒中发生的独立危险因素[6-7,14-16]。但在本研究中,女性患者发生垂体腺瘤卒中的例数(47例)仅稍多于男性(41例),且差异无统计学意义(P>0.05),提示垂体腺瘤出血性卒中的发生无明显性别差异。本研究中,卒中组患者的年龄以50~59岁居多,占所有垂体腺瘤卒中患者的36.4%,与国外报道相符[10]。但对患者年龄进行的统计学分析结果显示,两组患者的发病年龄无明显差异,说明年龄并非影响垂体腺瘤发生出血性卒中的因素。
本研究结果表明患者的吸烟史、饮酒史与垂体腺瘤出血性卒中的发生没有明显关系。有研究认为,糖尿病或高血压可引起腺体微血管的退行性改变,被认为是垂体腺瘤卒中的危险因素[10]。Biousse等[7]认为,高血压还可以引起全身血流量的急剧增加,从而诱发垂体腺瘤卒中。然而,本研究发现糖尿病和高血压并非垂体腺瘤出血性卒中的危险因素,这与Mller-Goeed等[6]的报道一致。总之,虽然糖尿病和高血压是脑卒中的高危因素,但本研究结果表明,目前其尚不能用来进行垂体腺瘤出血性卒中的危险性评估。
本研究发现,放射治疗并不是影响垂体腺瘤出血性卒中发生的危险因素。但Weisberg等[17]报道了14例垂体腺瘤卒中患者,其中8例与放射治疗有关。可能的原因是,放射治疗可引起垂体腺瘤内部血管结构的改变,导致垂体血流灌注减少,继而引发垂体腺瘤出血、梗死 [7,17]。在具有内分泌功能的垂体腺瘤类型中,泌乳素(prolactin,PRL)腺瘤最容易引发高泌乳素血症[18-20]。除PRL腺瘤之外,部分无功能垂体腺瘤患者由于垂体柄效应也会合并高泌乳素血症。PRL腺瘤患者首选溴隐亭治疗[20]。有研究报道,泌乳素腺瘤患者经溴隐亭治疗后,90%以上的患者血清泌乳素水平可恢复正常,85%的患者肿瘤体积有所缩小[19]。但是,近年来,溴隐亭药物治疗后出现垂体腺瘤卒中的報道越来越多。其原因可能是,溴隐亭使瘤内血管壁变薄,破坏血管内膜,增加血管壁的通透性和不稳定性,若长期服用,卒中风险也随之增加。刘斌等[21]认为,术前服用溴隐亭,特别是不规律服药,可能是垂体腺瘤卒中的潜在诱发因素。本研究提示,溴隐亭治疗是垂体腺瘤出血性卒中的独立危险因素。因此,对于高泌乳素血症垂体腺瘤患者的治疗应个体化。高泌乳素血症垂体腺瘤患者如果合并其他卒中危险因素,如肿瘤体积巨大,或患者同时服用抗血栓药物,此时继续服用溴隐亭,将增加卒中发生的风险;如果患者无手术禁忌,应尽快手术治疗。
既往曾有文獻报道,心脏大血管手术、髋关节置换等骨科手术等与垂体腺瘤卒中相关[3,5]。有证据表明垂体腺瘤细胞对葡萄糖缺乏特别敏感[22],而由于骨科及心脏大手术可降低全身血压,可能会导致垂体腺瘤的血供减少,从而诱发垂体腺瘤卒中。本研究中,所有卒中组患者均无心脏或骨科等方面的手术史,但有5例患者在发病前14 d内曾行介入手术(2例行冠状动脉支架植入术,2例行冠状动脉造影术,1例行脑血管造影术)。单因素分析显示,有介入手术或介入造影史患者的垂体腺瘤出血性卒中发生率明显较高。可能的原因是,在介入手术中采用抗血栓治疗以及术中血压的波动,可能导致术中或术后出现垂体腺瘤卒中[4]。卒中组10例患者有抗栓药物治疗史,非卒中组37例患者有治疗史;多因素分析提示,抗栓药物治疗史为垂体腺瘤出血性卒中的独立危险因素,说明服用抗血栓药物会增加垂体腺瘤卒中的发生风险。
本研究结果表明,垂体大腺瘤更容易发生垂体腺瘤出血性卒中,这一发现与相关研究[6,10,16]一致。多因素分析显示,大腺瘤为垂体腺瘤出血性卒中的独立危险因素。本研究建议,根据影像学检查诊断为垂体大腺瘤的患者应尽早手术治疗,一方面可以避免肿瘤继续生长压迫或侵犯周围神经组织导致临床症状加重;另一方面,可以降低垂体腺瘤卒中的发生风险。
Wakai等[14]对560例垂体腺瘤患者和51例垂体腺瘤卒中患者进行了研究,发现不同垂体腺瘤类型之间垂体腺瘤卒中的发生率无明显差异。然而,Randeva等[15]与Da Motta等[16]的研究表明,无功能腺瘤的垂体腺瘤卒中发生率高于其他类型腺瘤。出现上述争议的原因可能是垂体腺瘤卒中的诊断标准不一致,病例的纳入标准不同。本研究对无功能垂体腺瘤卒中的病理类型进行分析,结果显示各类型之间卒中的发生率无统计学差异,但卒中组以零细胞腺瘤(46.59%)最常见。本研究认为,由于无功能性垂体腺瘤生长缓慢,并且不具有内分泌功能,临床表现出现较晚,发现时肿瘤往往体积已经较大,使卒中的风险增加。
肿瘤体积越大,越容易向鞍上、鞍旁扩展,增加了肿瘤全切的难度,容易导致肿瘤残留,产生脑脊液漏等并发症[23-24]。此外,手术必然破坏肿瘤的内部血管结构,残留的肿瘤生长会伴随新生血管的形成,发生出血性卒中的风险也随之增加[6]。本研究发现,肿瘤复发或残留为垂体腺瘤出血性卒中发生的独立危险因素。因此,术中在保护周围神经血管的前提下,应尽量全切肿瘤,避免肿瘤残留与复发。若不能全切,应建议患者定期行MRI检查及内分泌检查,评估是否有肿瘤复发或残留的肿瘤继续生长,对于判定为肿瘤复发的患者应尽早再次手术全切肿瘤,尽可能地预防垂体腺瘤出血性卒中的发生。
综上所述,大腺瘤、抗栓药物治疗史、溴隐亭治疗、肿瘤复发或残留是垂体腺瘤出血性卒中的独立危险因素。故在临床工作中,对于术前诊断为垂体腺瘤的患者,应通过仔细地询问病史,完善术前影像学及内分泌检查,早期发现垂体腺瘤出血性卒中的危险因素。针对不同的危险因素,结合实际情况为患者制定个体化的治疗方案,继而采取一系列预防措施以降低垂体腺瘤出血性卒中的发生风险。
[参 考 文 献]
[1]Barkhoudarian G,Kelly DF.Pituitary apoplexy[J].Neurosurg Clin N Am,2019,30(4):457-463.
[2]Briet C,Salenave S,Bonneville JF,et al.Pituitary apoplexy[J].Endocr Rev,2015,36(6):622-645.
[3]Kristine MA,Joseph K,Rachel CD,et al.Intraoperative hypovolemia as a possible precipitating factor for pituitary apoplexy:a case report[J].J Med Case Rep,2023,17(1):53.
[4]Semple PL,Jane JA,Jr,Laws ER,Jr.Clinical relevance of precipitating factors in pituitary apoplexy[J].Neurosurgery,2007,61(5):956-962.
[5]Chunghee J,Geol H,Yeon J.Pituitary apoplexy following lumbar fusion surgery in prone position:a case report[J].Medicine (Baltimore),2018,97(19):e0676.
[6]Mller-Goede DL,Brndle M,Landau K,et al.Pituitary apoplexy:re-evaluation of risk factors for bleeding into pituitary adenomas and impact on outcome[J].Eur J Endocrinol,2011,164(1):37-43.
[7]Biousse V,Newman NJ,Oyesiku NM.Precipitating factors in pituitary apoplexy[J].J Neurol Neurosurg Psychiatry,2001,71(4):542-545.
[8]Lopes MBS.The 2017 World Health Organization classification of tumors of the pituitary gland:a summary[J].Acta Neuropathol,2017,134(4):521-535.
[9]Joao PA,Miguel MS,Claire K,et al.Pituitary apoplexy:results of surgical and conservative management clinical series and review of the literature[J].World Neurosurg,2019,130(7):e988-e999.
[10]Wildemberg LE,Glezer A,Bronstein MD,et al.Apoplexy in nonfunctioning pituitary adenomas[J].Pituitary,2018,21(2):138-144.
[11]Ricciuti R,Nocchi N,Arnaldi G,et al.Pituitary adenoma apoplexy:review of personal series[J].Asian J Neurosurg,2018,13(3):560-564.
[12]Naito Y,Mori J,Tazoe J,et al.Pituitary apoplexy after cardiac surgery in a 14-year-old girl with carney complex:a case report[J].Endocr J,2019,66(12):1117-1123.
[13]Pyrgelis ES,Mavridis I,Meliou M.Presenting symptoms of pituitary apoplexy[J].J Neurol Surg A Cent Eur Neurosurg,2018,79(1):52-59.
[14]Wakai S,Fukushima T,Teramoto A,et al.Pituitary apoplexy:its incidence and clinical significance[J].J Neurosurg,1981,55(2):187-193.
[15]Randeva HS,Schoebel J,Byrne J,et al.Classical pituitary apoplexy:clinical features,management and outcome[J].Clin Endocrinol (Oxf),1999,51(2):181-188.
[16]Da Motta LA,De Mello PA,De Lacerda CM,et al.Pituitary apoplexy.Clinical course,endocrine evaluations and treatment analysis[J].J Neurosurg Sci,1999,43(1):25-36.
[17]Weisberg LA.Pituitary apoplexy.Association of degenerative change in pituitary ademona with radiotherapy and detection by cerebral computed tomography[J].Am J Med,1977,63(1):109-115.
[18]Huang HY,Zhai W,Tang H,et al.Cabergoline for the treatment of bromocriptine-resistant invasive giant prolactinomas[J].Endocrine,2018,62(2):464-469.
[19]Molitch ME.Diagnosis and treatment of pituitary adenomas:a review[J].JAMA,2017,317(5):516-524.
[20]于群,徐碩,陆小明,等.垂体泌乳素瘤影像生长方式分类和临床关系的研究[J].临床神经外科杂志,2017,14(4):271-274,278.
[21]刘斌,任洪波,刘吉祥,等.口服溴隐亭与亚临床垂体泌乳素瘤卒中的相关分析[J].中国医师杂志,2012,14(2):252-253.
[22]Oldfield EH,Merrill MJ.Apoplexy of pituitary adenomas:the perfect storm[J].J Neurosurg,2015,122(6):1444-1449.
[23]吴志峰,肖德勇,王守森,等.无功能性垂体腺瘤卒中对术后残余瘤生长速率的影响[J].中华神经医学杂志,2016,15(10):1021-1025.
[24]刘崎,刘耀赛,李军,等.内镜下经鼻蝶垂体瘤切除术后脑脊液漏的危险因素分析[J].临床神经外科杂志,2020,17(5):516-521.
(收稿2021-09-18 修回2022-03-04)