慢性阻塞性肺疾病与慢性阻塞性肺疾病合并肺结节患者肺功能与临床症状比较
王韶 邓玎玎


摘 要:目的探讨慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)合并肺结节患者的肺功能和临床症状评分,为COPD合并肺结节患者的诊断和治疗提供指导依据。方法 回顾性分析中南大学湘雅二医院2018年1月至2022年12月所收治的156例COPD患者的临床资料,根据患者是否合并肺结节分为COPD合并肺结节组(52例)和单纯COPD组(104例)。通过肺通气功能检查评估患者肺功能,患者自我评估测试问卷(COPD assessment test,CAT)评分、改良版英国医学研究委员会(medical British medical research council,mMRC)评分、过去1年急性加重次数评估患者病情严重程度。对比两组患者的肺功能和临床特征是否存在差异。结果 COPD合并肺结节组患者各项肺功能指标包括第1秒用力呼气容积(forced expiratory volume in the first second,FEV1)、FEV1占预计值百分比(FEV1 percentage predicted,FEV1%pred)、第1秒用力呼气容积/用力肺活量(FEV1/forced vital capacity,FEV1/FVC)、FEV1/FVC占正常预计值的百分比(FEV1/FVC% pred)均高于单纯COPD组(均P<0.05),患者自我評估测试CAT评分低于单纯COPD患者(P<0.05)。2组患者mMRC评分以及过去1年急性加重次数的差异均无统计学意义(均P>0.05)。结论 COPD合并肺结节的肺功能和CAT评分均优于单纯COPD患者,所以,仅根据肺功能和临床症状难以区分2组人群,在临床工作中需根据患者是否合并肺结节恶化高危因素,结合胸部CT、肿瘤标志物等评估肺癌的发生风险。
关键词:肺结节;慢性阻塞性肺疾病;CAT评分;mMRC评分;肺功能
中图分类号:R563.3
文献标志码:A
Comparison of pulmonary function and symptoms between patients with chronic obstructive pulmonary disease and chronic obstructive pulmonary disease with pulmonary nodules
WANG Shao, DENG Dingding
(Department of Respiratory and Critical Care Medicine, The First Affiliated Hospital of Shaoyang University, Shaoyang 422000, China)
Abstract: Objective To investigate the pulmonary function and clinical symptom scores of patients with chronic obstructive pulmonary disease (COPD) combined with pulmonary nodules, and to provide a guideline for the diagnosis and treatment of patients with COPD combined with pulmonary nodules. Methods The clinical data of 156 patients with chronic obstructive pulmonary disease admitted to Xiangya Second Hospital of Central South University from January 2018 to December 2022 were retrospectively analyzed. The patients were divided into a COPD combined with pulmonary nodules group (52 patients) and a COPD alone group (104 patients) according to whether they had pulmonary nodules. Lung function was evaluated by pulmonay ventilation test, and the severity of patients' disease was assessed by CAT score, mMRC score, and the number of acute exacerbations in the past year. The pulmonary function and clinical features of the 2 groups were compared. Results The pulmonary function indexes including FEV1, FEV1%pre, FEV1/FVC and FEV1/FVC% pred in the COPD combined with pulmonary nodules group were higher than those in the COPD alone group (all P<0.05), and the CAT scores of the patients' self-assessment test were lower than those of the patients with COPD alone (P<0.05). There was no statistically significant difference in the dyspnea questionnaire mMRC scores and the number of acute exacerbations in the past year between the 2 groups (both P>0.05). Conclusion Both lung function and CAT scores of COPD patients with pulmonary nodules are better than those of patients with COPD alone, so it is difficult to distinguish the 2 groups based on lung function and clinical symptoms alone. In clinical work, it is necessary to evaluate the risk of lung cancer according to whether patients have high risk factors for pulmonary nodule deterioration, combined with chest CT and tumor markers.
Key words: pulmonary nodules; chronic obstructive pulmonary disease; CAT score(COPD); mMRC score; lung function
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是一种以慢性气道炎症、持续存在的呼吸道症状和气流受限为特征的慢性呼吸系统疾病,与暴露于香烟烟雾或有害颗粒有关[1]。据估计,我国COPD患病人数已接近1亿人,60岁以上的老人为该病的易发人群,患病率已超过27%[2]。研究表明,COPD是肺癌发生的独立危险因素,无论是否吸烟,COPD都会增加肺癌的发病和死亡风险,极大地影响了COPD患者的生活质量和预后[3-5]。因此,肺癌筛查在COPD人群中具有显著益处。目前,有关COPD合并肺结节患者的临床特征研究鲜少,临床特征和肺功能对于鉴别肺结节和肺癌高危患者的临床价值尚未可知。本研究探讨COPD合并肺结节患者的临床特征和肺功能,以期为COPD合并肺结节患者的临床诊断和管理提供参考。
1 資料与方法
1.1 临床资料
以中南大学湘雅二医院2018年1月至2022年12月收治的156例COPD患者作为研究对象,其中,COPD合并肺结节组患者52例,单纯COPD患者104例。2组患者在性别、年龄、BMI等基本资料方面比较差异均无统计学意义(均P>0.05),具有可比性。纳入标准:(1)所有患者均符合COPD诊治指南(2021年修订版)[6]的诊断标准。在胸部CT扫描中发现肺内直径≤3 cm的局灶性圆形或不规则致密影定义为肺结节[7]。根据肺结节的诊断标准,将患者分为COPD合并结节组和单纯肺结节组;(2)患者临床资料完整;(3)患者及家属均知情并签署知情同意书。排除标准:(1)无法配合完成肺功能和胸部CT检查者;(2)合并肺结核、肺栓塞等其他肺部疾病者;(3)合并心、肝、肾等重要器官功能障碍者;(4)患有严重心理精神障碍,无法配合者。本研究获得邵阳学院附属第一医院伦理审查委员会批准。
1.2 方法
1.2.1 调查问卷
回顾性收集2018年1月至2022年12月在中南大学湘雅二医院呼吸内科治疗符合入组条件并完成中国COPD流行病学调查问卷(包括姓名、性别、年龄、BMI、吸烟史及生物燃料暴露史等)。采用改良版英国医学研究委员会(medicol research council,mMRC)呼吸困难问卷、COPD患者自我评估测试(COPD assessment test,CAT)等调查问卷[8] 及过去1年累积急性加重发生次数评估COPD患者的临床症状和病情严重程度。mMRC呼吸困难评分主要对呼吸困难严重程度进行评估。分级标准为:仅在剧烈运动时才出现呼吸困难为0级;平地快步走,或者爬坡时出现气短为Ⅰ级;平地快步走或爬坡时比同龄人要慢,或需要停下休息为Ⅱ级;平地行走100 m或数分钟后需停下喘气为Ⅲ级,因呼吸困难无法离家或穿脱衣服时即出现呼吸困难为Ⅳ级。级别越高,患者呼吸困难的程度越重,病情越重。CAT评分量表主要包含咳嗽、咳痰、胸闷、气喘、家务、外出、睡眠状况、精力8个项目。每个项目0~5分,总分为0~40。根据最后所得总分评估COPD严重程度:0~10分为COPD轻微影响者,11~20分为COPD中度影响者,21~30分为COPD重度影响者,31~40分为极其严重影响者。评分越高,表示病情越严重。以上所有调查问卷均在专业的临床医生指导下完成。
1.2.2 肺通气功能检查
所有患者均在停用支气管扩张剂48 h后,按照美国胸科协会(American Thoracic Society,ATS)推荐的标准使用肺功能仪进行支气管舒张剂前后的肺活量测量[9]。检测指标包括第1秒用力呼气容积(forced expiratory volume in the first second,FEV1)、FEV1占预计值百分比(FEV1 percentage predicted,FEV1%pred)、第1秒用力呼气容积/用力肺活量(FEV1/forced vital capacity,FEV1/FVC)、FEV1/FVC占正常预计值的百分比(FEV1/FVC% pred)等。患者首先测定基础肺功能,然后进行支气管舒张试验,吸入支气管舒张剂沙丁胺醇气雾剂400 μg,15~30 min 后复查肺功能。
1.2.3 胸部计算机断层扫描(CT)检查
患者取仰卧位,工作人员指导呼吸配合接受双排螺旋CT扫描,扫描范围:由肺尖至肺底。CT影像特征由2名影像学医师共同诊断。
1.3 统计学处理
采用SPSS 25.0统计学软件进行数据描述与分析。计量资料采用均数±标准差(x-±s)表示,组间比较采用t检验;计数资料采用例(%)表示,率的比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 2组患者基本资料比较
COPD合并肺结节组中,男性50例,女性2例,年龄为44~86岁(63.19±9.51)岁。单纯COPD组中,男性98例,女性6例,年龄为45~82(63.42±8.23)岁。对比2组患者的年龄、性别、BMI、吸烟情况以及生物燃料暴露情况等一般资料,发现差异均不具有统计学意义(均P>0.05,表 1)。
2.2 2组患者问卷评分比较
COPD合并肺结节患者CAT评分低于单纯COPD组(P<0.05)。2组患者在mMRC评分和过去1年急性加重次数方面差异均无统计学意义(均P>0.05,表2)。
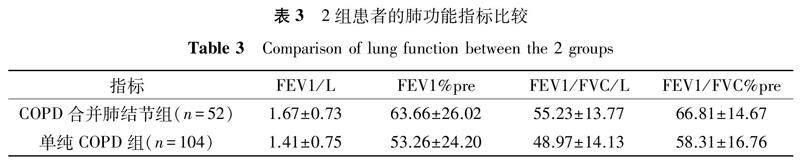
2.3 2组患者的肺功能指标比较
肺通气功能检查结果显示,COPD合并肺结节组患者肺功能指标 FEV1、FEV1% pred、FEV1/FVC、FEV1/FVC% pred均高于单纯COPD组(均P<0.05,表3)。
3 討论
COPD和肺癌存在共同的发病基础,如高龄、吸烟、空气污染等。两者在发病机制方面也相似,均可由慢性炎症、氧化应激、免疫应答异常、遗传易感性等引起[10]。在多种共同危险因素的作用下,COPD中发生的炎症微环境可增加DNA损伤和突变的可能性以及促进过度氧化应激的产生,导致遗传和表观遗传变化,这使得COPD成为肺癌发展的驱动因素[11]。临床确诊的肺癌病例大多已属晚期,局部复发和远处转移是病死率高的主要原因。因此,早期诊断和早期治疗是提高患者生存率和降低病死率的重要措施。鉴于COPD患者罹患肺癌的风险增加,因此,提倡对所有符合条件的COPD患者进行筛查,以有效降低肺癌的病死率。
许多早期肺癌患者的影像表现形式为肺结节。本研究探索COPD合并肺结节患者的肺功能和临床特征是否存在特异性,结果发现,COPD合并肺结节患者的肺功能指标及综合症状评分均更优于单纯COPD患者,合并肺结节并不会显著加重患者呼吸困难程度和增加患者急性加重的次数,这表明仅通过肺功能和患者症状并不足以评估患者肺部结节情况。这可能是因为肺结节多生长在肺的周围组织中,且直径较小,对肺功能和支气管的侵犯和压迫影响较小,且其临床症状常与COPD重叠。既往的研究已证明,肺气肿和气流受限是肺癌发病率和死亡的重要危险因素,随着肺气肿或气流阻塞严重程度的增加,患肺癌的风险也随之增高[12-14]。因此,尽管本研究结果表明肺功能和临床特征并不具备鉴别诊断的价值,在临床工作中仍需强调对COPD患者进行肺活量测定和胸部CT检查,着重关注患者气流阻塞和肺气肿的严重程度,从而识别出患肺癌风险较高的患者。另外,血清学肿瘤标志物,如神经元特异性烯醇化酶(neuron-specific enolase,NSE)、肺癌相关的外泌体miRNA、循环肿瘤DNA、DNA甲基化等,具有快速、准确、无创、可重复测定等优点,在肺癌筛查和早期诊断中也发挥重要作用。本研究仍存在不足之处,首先,本研究缺少胸部CT的影像学资料,难以进一步确认肺气肿严重程度,同时,没有收集肿瘤标志物相关资料,难以对肺部结节和肺癌进行有效的鉴别诊断。其次,没有跟踪合并肺结节组患者后期肺结节的发展情况,无法探究其进展为肺癌的概率和危险因素。
尽管目前对COPD和肺癌之间的相互作用关系逐渐明晰,但阻止COPD患者进展到肺癌的方法仍然有限,早期诊断和积极治疗仍然是提高生存率的关键。通过患者临床特征、既往病史、COPD异质性等因素建立更直观的筛查评价标准,结合气流受限和肺气肿严重程度以及肺癌生物标志物,确定COPD患者中肺癌筛查重点对象,仍是未来工作的重心。
参考文献:
[1]何权瀛. 2022年版GOLD慢性阻塞性肺疾病诊断、治疗及预防全球策略解析[J]. 中国医药导刊, 2022(2): 111-115.
[2]WANG C, XU J, YANG L, et al. Prevalence and risk factors of chronic obstructive pulmonary disease in China (the China Pulmonary Health[CPH]study): a national cross-sectional study[J]. Lancet, 2018, 391(10131): 1706-1717.
[3]YOUNG R P, HOPKINS R J, CHRISTMAS T, et al. COPD prevalence is increased in lung cancer, independent of age, sex and smoking history[J].European Respiratory Journal, 2009, 34(2): 380-386.
[4]ZHAO G X, LI X L, LEI S Y, et al. Prevalence of lung cancer in chronic obstructive pulmonary disease: a systematic review and meta-analysis[J]. Frontier in Oncology, 2022, 12: 947981.
[5]TAKIGUCHI Y, SEKINE I, IWASAWA S, et al. Chronic obstructive pulmonary disease as a risk factor for lung cancer[J].World Journal of Clinical Oncology, 2014, 5(4): 660-666.
[6]中华医学会呼吸病学分会慢性阻塞性肺疾病学组, 中国医师协会呼吸医师分会慢性阻塞性肺疾病工作委员会. 慢性阻塞性肺疾病诊治指南(2021年修订版)[J]. 中华结核和呼吸杂志, 2021, 44(3): 170-205.
[7]刘敬伟, 张西宁. 肺结节诊断方法的最新进展[J]. 中华外科杂志, 2022, 60(5): 498-503.
[8]ZHONG N S, WANG C, YAO W Z, et al. Prevalence of chronic obstructive pulmonary disease in China: a large, population-based survey[J]. American Journal of Respiratory and Critical Care Medicine, 2007, 176(8): 753-760.
[9]ZHENG J P, ZHONG N S. Normative values of pulmonary function testing in Chinese adults[J]. Chinese Medical Journal (Engl), 2002, 115(1): 50-54.
[10]FORDER A, ZHUANG R, SOUZA V G P, et al. Mechanisms contributing to the comorbidity of COPD and lung cancer[J]. International Journal of Molecular Sciences, 2023, 24(3): 2859.
[11]QI C, SUN S W, XIONG X Z. From COPD tolung cancer: mechanisms linking, diagnosis, treatment, and prognosis[J]. International Journal of Chronic Obstructive Pulmonary Disease, 2022, 17: 2603-2621.
[12]MOURONTE-ROIBS C, LEIRO-FERNNDEZ V, FERNNDEZ-VILLAR A, et al. COPD, emphysema and the onset of lung cancer. A systematic review[J]. Cancer Letters, 2016, 382(2): 240-244.
[13]CARR L L, JACOBSON S, LYNCH D A, et al. Features of COPD aspredictors of lung cancer[J]. Chest, 2018, 153(6): 1326-1335.
[14]YOUNG R P, DUAN F H, CHILES C, et al. Airflow limitation and histology shift in the national lung screening trial. the NLST-ACRIN cohort substudy[J]. American Journal of Respiratory and Critical Care Medicine, 2015, 192(9): 1060-1067.

