交锁髓内针辅以小切口复位治疗股骨干骨折
徐祖旺,黄彬
江西省九江市中医院骨科,江西九江 332000
股骨干骨折是股骨小转子以下至股骨远端内外侧部以上的骨折,约占全身骨折6%。传统常采用牵引与加压钢板固定等治疗方式。牵引者卧床时间长,并发症多且效果不佳,目前已较少使用。钢板内固定手术为偏心固定,且创伤较大,并发症亦不少[1]。髓内内固定已成为国内外公认的首选治疗方式,以往常采用闭合穿钉,优点是损伤小、感染率低、愈合快,但存在复位困难、操作时间长,X 线辐射大等缺点;直接切开复位和放置髓内钉,软组织损伤大,骨膜外的血循环受损,影响骨折愈合。本研究选择江西省九江市中医院自2020 年8 月至2021 年8 月对48 例新鲜股骨干骨折患者采用交锁髓内针固定辅以小切口骨折端复位,取得较好的效果,现报道如下。
1 资料与方法
1.1 临床资料
选择江西省九江市中医院2020 年8 月至2021年8 月收治的股骨干骨折患者48 例,其中女17 例,男31 例;年龄21~68 岁,平均(48.6±2.5)岁;受伤原因:高处坠落11 例,跌伤12 例,交通伤17 例,重物砸伤8 例。均为新鲜骨折,以AO 骨折分型:A型17 例,B 型19 例,C 型12 例;其中开放性骨折者 9 例。受伤后到实施手术时间 3~14d,平均(7.4±0.5)d。采用随机数字表法分为治疗组和对照组,每组24 例,两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经江西省九江市中医院伦理委员会批准(伦理审批号:JJSZYYY-YXLL-20210128)。
1.2 治疗方法
1.2.1 对照组 术前摄X 线片,根据X 线片测量备好型号合适的交锁髓内针。麻醉后消毒铺巾,在C臂监视下用牵引床牵引复位骨折,取大粗隆上方长约5cm 的直切口,显露大转子的尖部与梨状窝,从梨状隐窝中部内壁处进针,开口器开口,从近骨折段放置导丝送入远端骨折段同时扩大髓腔,然后X线监视辅助下插入髓内针,安装瞄准器与固定杆,锁定远端锁钉后,再锁定近端锁钉。术后第2 天即开始行股四头肌收缩训练及髋膝关节屈伸活动,术后1周开始扶拐下床行走,每3 周复查一次X 线片,检查其关节活动度,了解骨折端位置及骨痂生长情况。
1.2.2 治疗组 采用交锁髓内针小切口复位固定,术前拍照伤肢与健侧股骨全长正侧位片,预备型号合适髓内针。麻醉生效后消毒铺单,取大粗隆上方长约5cm 直形切口,显露股骨大转子的尖部与梨状窝,取其梨状隐窝中部内壁处进针,开口器开口,再插入导针,顺着导丝逐次扩髓,每次扩髓后顺时针旋转取出,从其上面取下于股骨转子部位得到一定量松质骨备用。以大腿外侧骨折端为中心作长约2cm 的小切口,助手牵引骨折远端,先纠正股骨短缩和旋转移位。手术医生沿着小切口伸入一手指感触骨折端的具体位置,清理局部嵌插软组织,不清除局部血肿,不剥离骨折端,在助手维持牵引帮助下通过手指的推挤,将游离的碎骨块初步复位。在梨状隐窝开口处插入导针,在骨折端用手指将球状导丝穿插至骨折远端,通过后用纱布堵住小切口,继而在相对闭合状态予以扩大髓腔,扩髓的进程中由于扩髓内钻的直径粗细的逐级加大,扩髓内钻从内向外形成挤压使骨折块进一步复位,而扩髓所产生的骨屑会自然堆积于骨折端周围,然后插入髓内针,安装瞄准器及固定杆,锁定远端锁钉,最后锁定近端锁钉,完成后透视证实骨折复位情况及内固定位置。小切口处生理盐水擦洗,将备用的松质骨屑通过锁定钉钉道套筒植入骨折端,不放引流管,逐层缝合。术后处理同对照组。
1.3 观察指标
观察两组患者的出血量、手术时间及愈合情况。
1.4 统计学方法
采用SPSS 17.0 统计学软件对数据进行分析处理,计量资料以均数±标准差(±s)表示,采用t检验;计数资料以例数(百分率)[n(%)]表示,采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
两组患者的手术时间及出血量比较,差异有统计学意义(P<0.05);两组患者的骨折愈合率比较,差异无统计学意义(P>0.05),见表1。
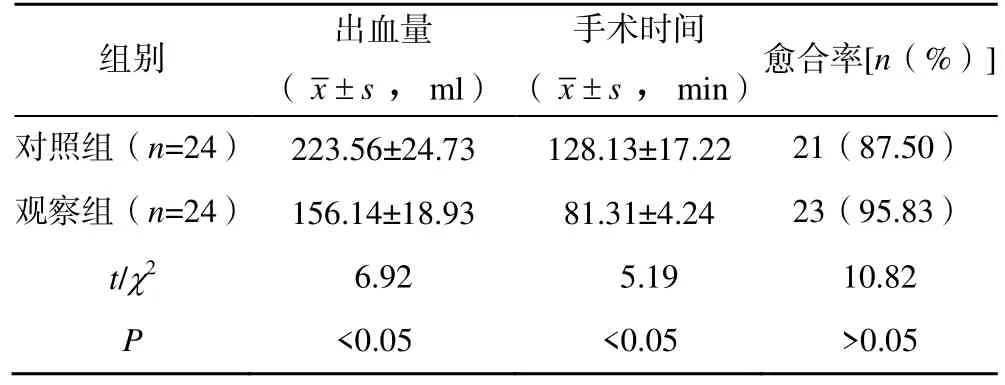
表1 两组手术时间、出血量与愈合率比较
3 讨论
股骨干骨折创伤严重,其治疗普遍认为首选交锁髓内针固定方式[2]。它的优越性表现:①应力分散式传导,对骨折端起到类似髓内夹板样作用,作用力较均匀,固定牢靠,内固定断裂减少,基本可适用于任何情况的股骨干骨折;②稳定性较好,较普通髓内针,能更好地克服骨折块的旋转和短缩移位,有助于患者的术后训练以及康复,且减少关节僵硬等并发症的产生;③中轴式固定,且采用的是弹性固定,非常有利于骨折后骨骼的塑造及改建;④骨折愈合时间更快。其原因主要有:①手术操作时没有剥离骨折碎块的骨膜;②不去破坏骨折处的原始血肿。有研究发现,骨折处原始血肿可以促进骨折处骨痂的早期形成,其原因主要是血肿内含有丰富的生长因子如血管内皮生长因子等,这些生长因子可以刺激和诱导新生血管的形成,而此种内生血管能够为骨折的愈合提供良好的血供保障;③扩髓内钻钻大髓腔时遗留的骨髓产生类似植骨样作用;④并发症较少,交锁髓内针对骨折处以及其周围软组织造成的创伤小,感染发生概率低,术后膝关节的伸膝装置粘连程度轻,骨不连的发生率降低[3-6]。坚强地固定可以允许髋关节与膝关节进行早期的功能训练和早期的下床活动,有利于髋关节与膝关节功能的恢复[7]。
股骨干切开复位损伤骨折周围软组织较大,造成外骨膜血循环破坏,骨折周围的原始血肿及扩髓后伴随的碎屑流失,均对骨折的愈合产生不利影响,感染发生率增加,并发症随之增多,从而丧失髓内针自身的优势,所以目前较少采用直接开放复位骨折插髓内针方式。张津硕等[8]采用闭合复位交锁髓内针固定方式治疗股骨、胫骨骨折取得了满意的临床效果。闭合复位骨折插髓内针的优点有:不破坏骨折处外骨膜的血循环,保留了对骨折愈合有促进功能的原始血肿,骨折愈合率高,感染率低。它的缺点是手术操作难度更大,复位固定耗时较长,需要配备专门的透视等设备,术中患者及医护人员接受的X 线辐射大。但对于有些股骨严重粉碎性骨折,闭合复位穿针操作困难、或同时发生神经血管损伤需要探查、或为病理性骨折情况需要切除肿瘤或其他病理组织时,采取开放骨折端的措施仍是必要的。闫华刚等[9]采用交锁髓内针切开复位治疗复杂股骨干骨折47 例也取得了较好的效果。有学者面对闭合穿针复位困难,采取小切口方式复位,复位难度显著降低,手术时长缩短,减少或避免了透视辐射[10-11]。由于它的切口小,骨膜没有受到破坏,原始血肿无明显损失,为骨折修复过程中外骨痂的生长创造了良好的环境。有研究发现,小切口复位手术方式的治疗效果与闭合穿针复位方式差不多,因而其应用被认为值得深入研究。
不同研究在扩大髓腔和不扩大髓腔的选择上存在分歧。不扩大髓腔方式手术步骤简化,手术时间和术中出血量减少,对骨内膜的血循环造成破坏较小,降低了髓腔感染的可能性,减少了脂肪栓塞综合征发生的风险[12]。其缺点是需用的髓内针直径更细,稳定性较差且更易折断。黄山虎等[13]研究结果显示,不扩髓腔具有更高的手术全期并发症如骨折和旋转畸形等。对于股骨干粉碎性骨折,由于骨折端不稳定,较多学者主张扩髓。Court-Brown 等[14]认为扩大髓腔之后髓腔的内径增加,扩大了髓内针与髓腔的接触面积,并通过摩擦力的增加,提高了股骨粉碎性骨折固定的稳定性。而扩大髓腔所产生的生物刺激效应可促使机体释放成骨活性物质,刺激骨痂生长,且扩大髓腔操作时残留的碎屑具有植骨样作用,因此扩髓有利于骨折愈合。有研究认为,扩大髓腔操作对骨髓腔内血供的影响是暂时性的,一过性的,不会影响骨折的愈合[15]。当然对于严重的开放性骨折患者,骨折端受到污染,进行扩髓时有可能将伤口处的污染物带进髓腔而致污染扩大、感染,这种情况时扩大髓腔的操作应当慎重考虑[16]。
X 线辐射的危害及其蓄积产生的损伤不容忽视。当前越来越多的骨科手术依赖于术中X 线透视,不可避免地使医护人员和患者较长时间的暴露于X 线辐射之中,而X 线照射使大量的细胞受到破坏,导致非随机性效应[17]。所以,术中放射线的污染问题应引起广大临床医生的高度重视,有学者认为医务人员不应为了追求所谓的“微创”治疗,而进行长时间没有明显把握的反复闭合复位透视,只会额外增加医生与患者的X 线放射污染损伤。孙林等[18]利用在髓内钉开口扩大髓腔时回收到的髓内松质骨骨屑植入骨折端,经随访表明骨折愈合良好。髓内松质骨骨屑属于患者的自体骨,没有异体骨的排斥反应,且能够给骨痂生长提供一个支架,有利于细胞黏附和增殖,具有骨传导性;其次松质骨内富含生长因子、骨形态发生蛋白、趋向因子等,具有较强的骨诱导性;同时在骨折端缝隙中植入扩大髓腔时带来的松质骨,可以避免邻近软组织的生长而干扰骨折愈合,为有再生能力的组织细胞的进入、增殖创造了良好的环境,因此具有骨形成诱导性。总之,扩髓残存的自体骨屑具备了促进骨折愈合的多种优势。通过髓内扩大髓腔方法得到的松质骨量减少了患者的经济负担,充分利用了患者自体的“资源”,且不会对患者带来额外损伤,而且促进了骨折愈合,缩短了患者康复时间。
总之,在闭合复位穿针困难时,采用小切口复位方式,大大降低了骨折复位的难度,缩短了手术时间,减少或避免了X 线照射,减轻对患者的创伤,复位更为简便,缩短了手术时长[19]。术中可将骨折断端混杂在其中的软组织清除,同时将扩大髓腔时产生的骨屑移植到骨折处周围,有利于患者骨折部位的愈合,不需要依赖牵引床复位,更利于基层医院的手术开展。本研究发现,观察组手术时间、出血量与对照组比较,差异有统计学意义(P<0.05),表明采取小切口辅助复位交锁髓内针固定方式治疗股骨干骨折,患者可明显短缩手术时间,减少术中出血量,但两组患者的骨折愈合之间比较,差异无统计学意义(P>0.05),也体现出小切口复位交锁髓内针固定治疗股骨干骨折的技术还需要进一步研究,以进一步提高患者的治疗效果。
综上所述,采用小切口辅助复位交锁髓内针固定治疗股骨干骨折,患者的临床症状明显改善,手术时间短、创伤小、伤口愈合好,值得在临床上广泛运用。

