椎管内阻滞麻醉分娩镇痛的时机选择对产程及母婴结局的影响*
熊小娟 万佳 张春花
分娩疼痛是最剧烈的疼痛之一,疼痛不仅会刺激产妇的神经反应,还会引起产妇产生一系列内分泌反应,导致母体和胎儿各种代谢和功能的改变,如疼痛引起的宫缩不协调、宫缩乏力或过度通气等可能导致产妇儿茶酚胺分泌增加,胎儿可能出现宫内窘迫综合征等,危害到母婴安全[1-2]。另外随着我国计划生育政策的改变,大部分育龄女性都会经历一次或多次分娩疼痛,以至于分娩疼痛竟成为一些女性最恐惧的记忆[3-4]。分娩镇痛是指为减轻产妇分娩疼痛的一种医疗干预方法,旨在缓解产妇疼痛并避免一系列由分娩疼痛引起的危害母婴安全的问题,增加顺产率。同时随着医疗模式的转变,临床治疗日益人性化,分娩镇痛技术在近年来逐渐在各级医院产科普及,使育龄女性对分娩的恐惧感大幅度降低,但到目前为止,椎管内分娩镇痛的时机尚无统一的标准,对此国内外还存在争议,争议的焦点主要集中在潜伏期和活跃期何时开始镇痛,以及何时停止镇痛对产程及母婴结局的影响最小[5-7]。为此,本研究将南昌市第一医院产科2021 年6 月-2022 年5 月120 例产妇作为研究对象,分别在宫口扩张≤3 cm、宫口扩张>3 cm 时行椎管内镇痛,并分别在宫口开全后停止镇痛、全程镇痛,对产程及分娩结局进行比较,为临床提供参考依据,现报告如下。
1 资料与方法
1.1 一般资料 选择本院产科2021 年6 月-2022 年5 月120 例产妇。纳入标准:(1)初产妇,年龄22~35 周岁,孕足月(38~41 周)临产,头位单胎;(2)无明显头盆不称及妊娠期糖尿病、高血压等合并症;(3)无硬膜外麻醉禁忌证;(4)产前综合评估,符合阴道试产指征,自愿接受阴道试产;(5)有分娩镇痛意愿。排除标准:(1)胎儿生长受限(FGR)、巨大儿、胎膜早破、产道异常;(2)羊水过少或过多;(3)脐带先露、脐带过短、脐带绕颈≥2 周等脐带异常,前置胎盘、胎盘早剥等胎盘异常;(4)伴有严重的内外科合并症;(5)精神心理状态异常,或沟通存在障碍。采用随机数字表法分为四组,每组30 例。研究经院医学伦理委员会批准。患者知情同意研究方法,签署知情同意书。
1.2 方法 A 组和B 组均于宫口扩张≤3 cm 时行椎管内镇痛,A 组在宫口开全后停止镇痛;B 组在宫口开全后继续镇痛;C 组和D 组均于宫口扩张>3 cm 时行椎管内镇痛,C 组在宫口开全后停止镇痛;D 组在宫口开全后继续镇痛。
A 组和B 组产妇入产房后建立静脉通路,于宫口扩张≤3 cm 时消毒铺巾,先予1.0%利多卡因(生产厂家:遂成药业股份有限公司,批准文号:国药准 字H41023668,规 格:5 mL∶0.1 g)20 mg+0.9%氯化钠注射液(生产厂家:广东科伦药业有限公司,批准文号:国药准字H20045210,规格:100 mL∶0.9 g)2 mL 局部浸润麻醉后,于腰椎L2~3或L3~4间隙作为穿刺点,行硬膜外穿刺,穿刺成功后向头侧置入3 cm 硬膜外导管,先给予试验量(0.05 mL)的0.5%利多卡因,观察产妇,确认疼痛明显减轻,且无过敏反应后,将硬膜外导管妥善固定于背部。5 min 后首剂量予10 mL 盐酸罗哌卡因注射液(生产厂家:江苏恒瑞医药股份有限公司,批准文号:国药准字H20060137,规格:10 mL∶100 mg)+50 μg枸橼酸舒芬太尼(生产厂家:宜昌人福药业有限责任公司,批准文号:国药准字H20054172,规格:2 mL∶100 μg)+0.9%氯化钠注射液混合稀释成100 mL,首次给予剂量8 mL,剩余的量放入镇痛泵内。测得麻醉平面后,设定PCEA 参数如下:设定时间30 min,持续剂量6 mL/h,单次按压剂量6 mL/次。产妇根据镇痛效果自行按压镇痛。C 组和D 组于宫口扩张>3 cm 时行椎管内镇痛,镇痛方法及药物同A 组和B 组。A 组和C 组在宫口开全,进入第二产程时停止给药。B 组和D 组在宫口开全后继续给药直至产程结束。四组均在产后2 h 拔除导管。
1.3 观察指标(1)比较各组第一产程、第二产程、第三产程和总产程用时;(2)比较各组顺产率、器械助产率、中转剖宫产率、催产素使用率、新生儿窒息率、产后2 h 出血量及出生后1、5、10 min 新生儿Apgar 评分;(3)比较各组下肢麻木、尿潴留、发热、痛痒恶心等并发症发生情况。
1.4 统计学处理 应用SPSS 19.0 统计软件进行数据分析,新生儿Apgar 评分等以()表示,多组间比较采用单因素方差分析,F检验,组间两两比较采用LSD-t检验,顺产率、器械助产率等采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 各组一般资料比较 各组产妇平均年龄、平均体重指数(BMI)、分娩时平均孕周、新生儿平均体重比较差异均无统计学意义(P>0.05),具有可比性,见表1。
表1 各组一般资料比较()

表1 各组一般资料比较()
2.2 各组分娩结局比较 C 组、D 组顺产率分别为93.33%、93.33%,器械助产率分别为0、0,中转剖宫产率分别6.67%、6.67%,催产素使用率分别为33.33%、26.67%;A 组、B 组顺产率分别为70.00%、70.00%,器械助产率分别为13.33%、16.67%,中转剖宫产率分别为16.67%、13.33%,催产素使用率分别为56.67%、53.33%;A 组、B 组顺产率均明显低于C 组、D 组,催产素使用率均高于C 组、D 组,差异均有统计学意义(P<0.05)。B 组与A 组,D 组与C 组顺产率、催产素使用率差异均无统计学意义(P>0.05)。各组新生儿窒息率、产后2 h 出血量、出生后1、5、10 min 新生儿Apgar 评分差异均无统计学意义(P>0.05)。见表2、3。

表2 各组分娩结局、新生儿窒息及催产素使用情况比较[例(%)]
表3 各组产后2 h出血量、新生儿Apgar评分比较()
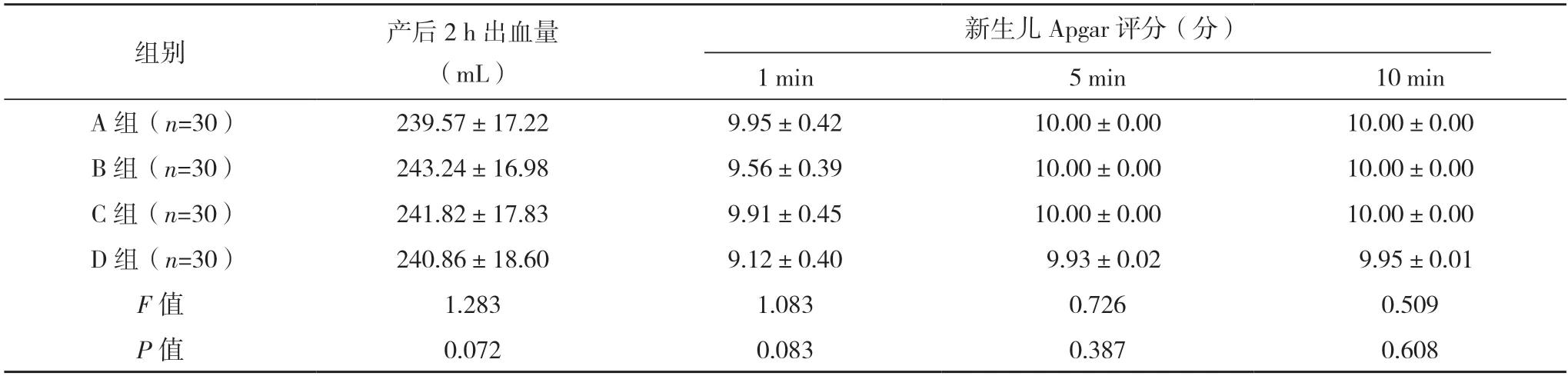
表3 各组产后2 h出血量、新生儿Apgar评分比较()
2.3 各组阴道产产妇产程用时比较 各组第一产程、第二产程和总产程用时比较差异均有统计学意义(P<0.05)。各组第三产程用时差异无统计学意义(P>0.05)。组间两两比较:A 组、B 组第一产程和总产程用时均明显长于C 组、D 组;A 组、C 组第二产程用时均明显短于B 组、D 组,差异均有统计学意义(P<0.05)。A 组与B 组,C 组与D 组第一产程和总产程用时差异无统计学意义(P>0.05)。A 组与C 组,B 组与D 组第二产程用时差异无统计学意义(P>0.05)。见表4。
表4 各组阴道分娩产妇产程用时比较[min,()]
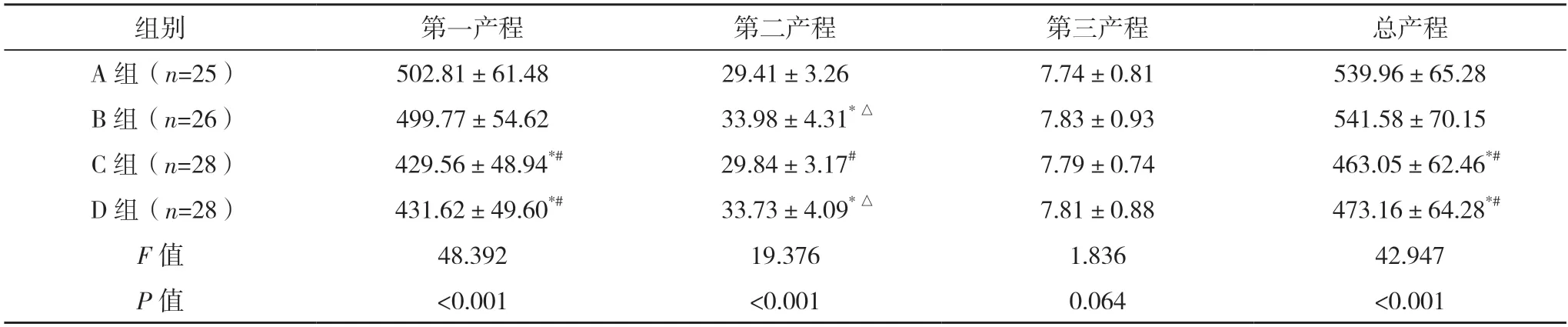
表4 各组阴道分娩产妇产程用时比较[min,()]
*与A 组比较,P<0.05;#与B 组比较,P<0.05;△与C 组比较,P<0.05。
2.4 各组并发症发生情况比较 各组下肢麻木、尿潴留、痛痒恶心、发热等并发症发生率比较差异无统计学意义(χ2=0.973,P=0.172),见表5。

表5 各组并发症发生情况比较
3 讨论
胎位、骨盆、产力及临床干预等多种因素均会影响产程[8-10]。第一产程是指产妇临产开始至宫口开至10 cm 的这一过程,在此期间随着宫缩的收缩作用的增强,子宫下段肌肉逐渐缩短,宫口不断扩张,此上述多因素的作用下产妇会感到剧烈的疼痛或胀痛[11]。椎管内镇痛可明显减轻分娩疼痛,提高产妇分娩的舒适度,并在一定程度上提高母婴的安全性[12]。但不否认,任何违背自然生理的干预都有两面性,椎管内镇痛也有一定的副作用,目前发现的副作用是对产程的影响[13-14]。Grant 等[15]研究结果显示,椎管内镇痛组产妇第一产程与第二产程时间明显长于未镇痛组,差异有统计学意义(P<0.05)。本研究结果显示,于宫口扩张≤3 cm 时行椎管内镇痛的A 组和B 组第一产程、第二产程用时均明显长于宫口扩张>3 cm 时行椎管内镇痛的C 组、D 组;差异均有统计学意义(P<0.05)。分析原因可能是椎管内镇痛使子宫颈口开放速度减慢、有抑制宫缩、造成胎头在产道内旋转不良的作用,所以潜伏期镇痛会延长第一产程,本研究结果与Grant 等[15]研究结果相符。但另有研究认为,如果延迟镇痛,导致产妇必须经历潜伏期疼痛,有悖于分娩镇痛的宗旨[16]。且有文献[17]报道,在潜伏期开始椎管内镇痛可减轻产妇疼痛,改善产妇的焦虑状态,并缩短第一产程时间。本研究进一步比较了各组分娩结局,虽然各组新生儿窒息率、产后2 h 出血量、出生后1、5、10 min 新生儿Apgar 评分差异均无统计学意义(P>0.05)。但C 组、D 组顺产率高于A 组、B 组,催产素使用率低于A 组、B 组,差异均有统计学意义(P<0.05)。椎管内分娩镇痛通过刺激椎管肌电活动的传播失调,致宫缩信号中断,导致产程时间延长。另外,胎头旋转动作的完成还需要靠肛提肌收缩的力量来提供帮助,在胎头下降至盆底时,由于在潜伏期过早行椎管内镇痛,产妇肛提肌较为松弛,导致胎头下降的压力明显减小,影响胎头机转,使其在第一产程内无法充分完成内旋转,从而引起宫口开全而胎先露下降迟缓的情况发生,从而降低了顺产率。提示宫口扩张>3 cm 行椎管内镇痛组产妇的分娩结局显著优于宫口扩张≤3 cm 时行椎管内镇痛组。
目前椎管内镇痛多在宫口开全时就停止镇痛,忽视第二产程及后期的疼痛。第二产程疼痛的主要来源是子宫不间断收缩及产道被迫扩张造成的肌肉牵拉,所以主要表现为锐痛[18]。本研究结果显示,A 组、C 组第二产程用时明显短于B 组、D 组,差异均有统计学意义(P<0.05)。说明全程镇痛延长了第二产程时间,但从对分娩结局的影响比较显示,B 组与A 组间,D 组与C 组间器械助产率、催产素使用率差异均无统计学意义(P>0.05)。说明第二产程是否行椎管内镇痛对分娩结局无明显影响。产妇第二产程中最主要的产力为腹壁肌肉及膈肌的收缩产生的压力(即腹压),能够帮助胎头下降及胎儿娩出。而行椎管内镇痛的产妇感觉较迟钝,虽然在助产士的指导下进入第二产程后产妇有使用腹压的意愿,但对肌肉用力却缺少直观的感受,不能有效利用腹压,因此在宫口开全后继续行椎管内镇痛的B 组和D 组第二产程略长于A 组、C 组,但相较于可减轻产妇疼痛程度而言,全程镇痛无疑是理想的方式。在分娩镇痛并发症方面,椎管内镇痛引起的主要并发症是产时发热,但引起产后发热的机制尚不明确。据相关报道,椎管内镇痛是产时发热非感染因素中最主要的原因,其发生率在11%~36.7%[19]。本研究中各组发热的发生率在10%左右,与相关文献报道基本相符,但各组并发症发生率比较差异无统计学意义(P>0.05)。
综上所述,本研究结果显示,过早介入椎管内镇痛会增加产程,并增加器械助产率和催产素使用率,对母婴产生不良影响。而在宫口开全时终止镇痛会增加产妇的痛苦,违背分娩镇痛的初衷,所以多种时机的比较显示,宫口扩张>3 cm 时全程椎管内分娩镇痛是较适宜的镇痛方法,可缩短产程,对母婴结局的影响较小。

