244例MMD患者介入治疗术后脑梗死风险影响因素的Logistic回归分析
王猛,吕彤,陈德鹏,殷霜霜,郝乔
( 南阳医学高等专科学校第一附属医院 神经内科重症监护室,河南 南阳 473000 )
烟雾病(MMD)为到现在病因不明的一类慢性脑动脉闭塞病变,其血管主要特征为颈内动脉末端、大脑中动脉或者大脑浅动脉起始端出现进行性狭窄闭塞性变化[1-2]。MMD于世界各地均有发现,多见于东亚国家,尤其是中国、日本与韩国[3]。报道指出,中国MMD者产生症状中位年龄是30.36岁,年龄分布为双峰型,5~9岁为一高峰,35~46岁为一高峰,男女比例是1∶1[4]。MMD有效治疗方案是血管重建,可有效改善临床症状,但术后存在多个并发症发生风险。脑梗死为MMD介入术后一种较严重并发症,影响生活质量,甚至引起死亡[5]。故了解MMD介入术后发生脑梗死危险因素具有积极意义。笔者查找相关文献发现,临床关于MMD介入术后关于脑梗死的影响因素相关研究较少,鉴于此,本研究选取我院MMD介入术后患者244例作为调查对象,分析发生脑梗死的影响因素以及创建Logistic回归预测模型的预测价值,期望为临床制定早期预防措施提供科学依据,现报道如下。
1 资料和方法
1.1 一般资料
抽样选取南阳医学高等专科学校第一附属医院接收的MMD介入术后患者244例作为研究对象(2018年3月至2022年2月),男124例、女120例;年龄37~60岁,平均(48.61±5.52)岁;102例高血压、41例糖尿病、12例高脂血症。
1.2 纳入标准及排除标准
纳入标准:符合《2012日本烟雾病(Willis环自发性闭塞)诊断治疗指南》[6]中MMD诊断标准;通过数字脑血管造影等检查确诊MMD;年龄不低于18岁;符合血管重建术指征,并行手术治疗者;术前、术中、术后均行统一药物干预者;自愿参加并签知情同意书;符合学术与伦理委员会审核要求。
排除标准:伴自身免疫性病变者;伴神经纤维瘤者;合并唐氏综合征者;伴脑膜炎者;合并头部外伤或者头部放射后脑血管受损者;伴脑肿瘤与脑动脉瘤者;合并肾、肝功能异常者;非介入性手术治疗者;中途自愿退出者。
1.3 方法
资料收集:由研究者结合临床资料收集,即性别、吸烟史、饮酒史、年龄、高血压状况、糖尿病状况、高脂血症状况、脑出血状况、手术方式、术侧、术前收缩压、术前舒张压、术后收缩压、术后舒张压、术中收缩压、术中舒张压、术中脉压差、术中动脉平均动脉、术中动脉收缩压、术中动脉舒张压、术中心率等。
质量控制:研究者对符合纳入标准MMD介入术后患者实施调查,在开展之前由研究者告知调查目的与调查意义,获得患者知情同意后实施调查;针对视力欠佳或者无法理解项目含义者,由研究者通过统一指导语予以指导填写;针对临床专业性因素,研究者结合病历资料进行填写;问卷填写完毕收回之后,利用双人核对结果方式确认问卷完整性与准确性之后,录入系统。共发放244份调查问卷,全部有效收回。
1.4 观察指标
①统计MMD介入术后患者脑梗死发生状况。脑梗死诊断标准:与《急性缺血性脑卒中早期血管内介入治疗流程与规范专家共识》[7]中相关诊断标准相符。②分析MMD介入术后患者发生脑梗死的单因素。③分析MMD介入术后患者发生脑梗死的影响因素。④分析Logistic回归预测方程模型的拟合度、有效性。⑤分析Logistic回归预测方程模型对MMD介入术后患者发生脑梗死的预测价值。
1.5 统计学方法
采用统计学软件SPSS 22.0处理数据。计量资料经Bartlett方差齐性、Kolmogorov-Smirnov(K-S)正态性检验,均确认有方差齐性和近似服从正态分布,以均数±标准差(±s)表示,两组间比较用独立样本t检验;计数资料以百分率(%)表示,行χ2检验;Logistic实施多因素回归分析,似然比卡方、Wald卡方、拟合优度检验评估Logistic回归模型;预测价值用受试者工作特征(ROC)曲线,获取曲线下面积(AUC)、置信区间、敏感度、特异度分析。P<0.05为差异有统计学意义。
2 结果
2.1 MMD介入术后患者脑梗死发生状况
244例MMD介入术后患者发生脑梗死者24例,发生率为9.84%(24/244)。
2.2 MMD介入术后患者发生脑梗死的单因素
单因素分析:术后动脉收缩压、术中收缩压、术后舒张压、术前脑梗死状况、高血压状况为MMD介入术后患者发生脑梗死的影响因素(P<0.05),见表 1。
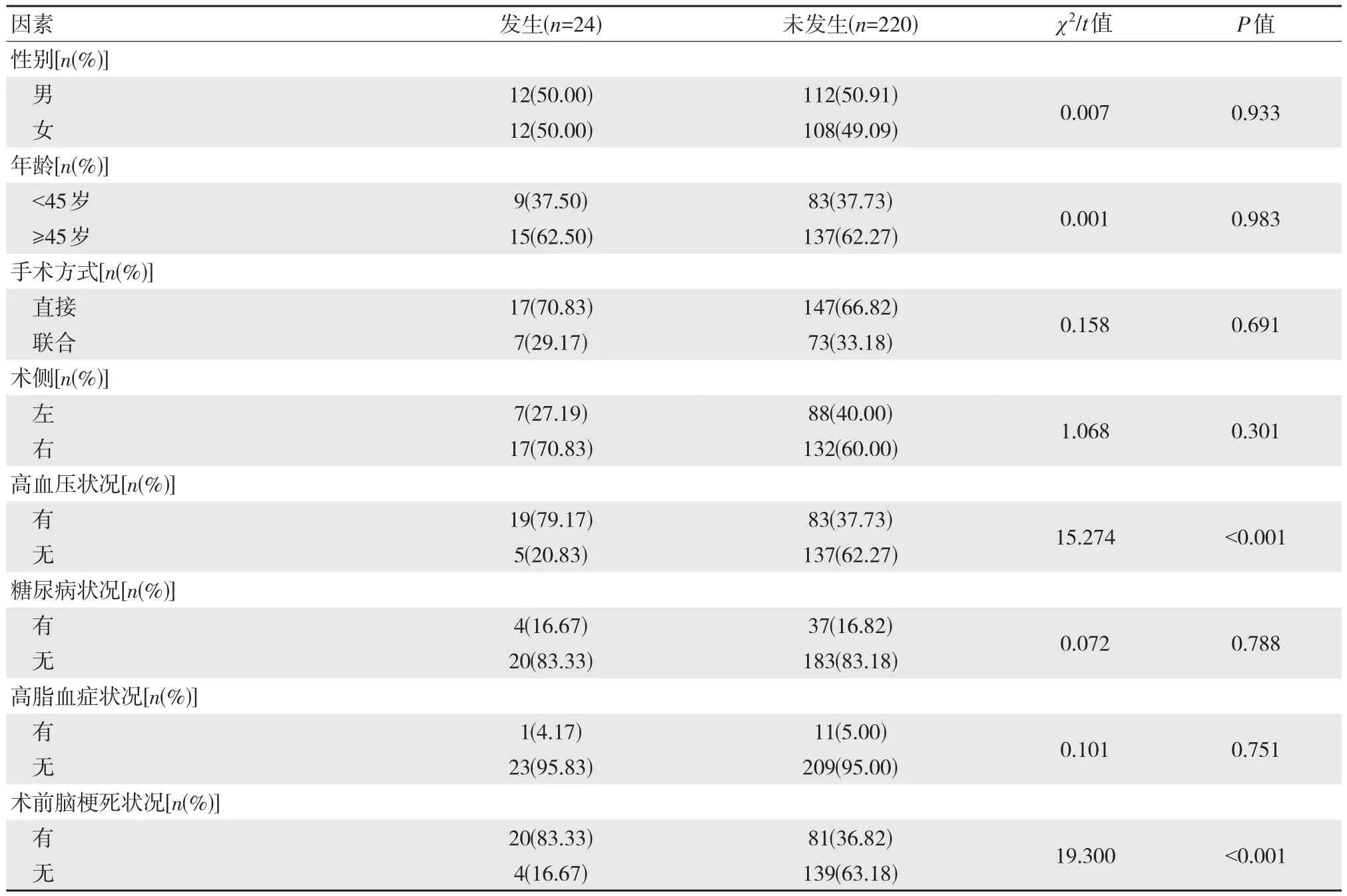
表1 MMD介入术后患者发生脑梗死的单因素比较
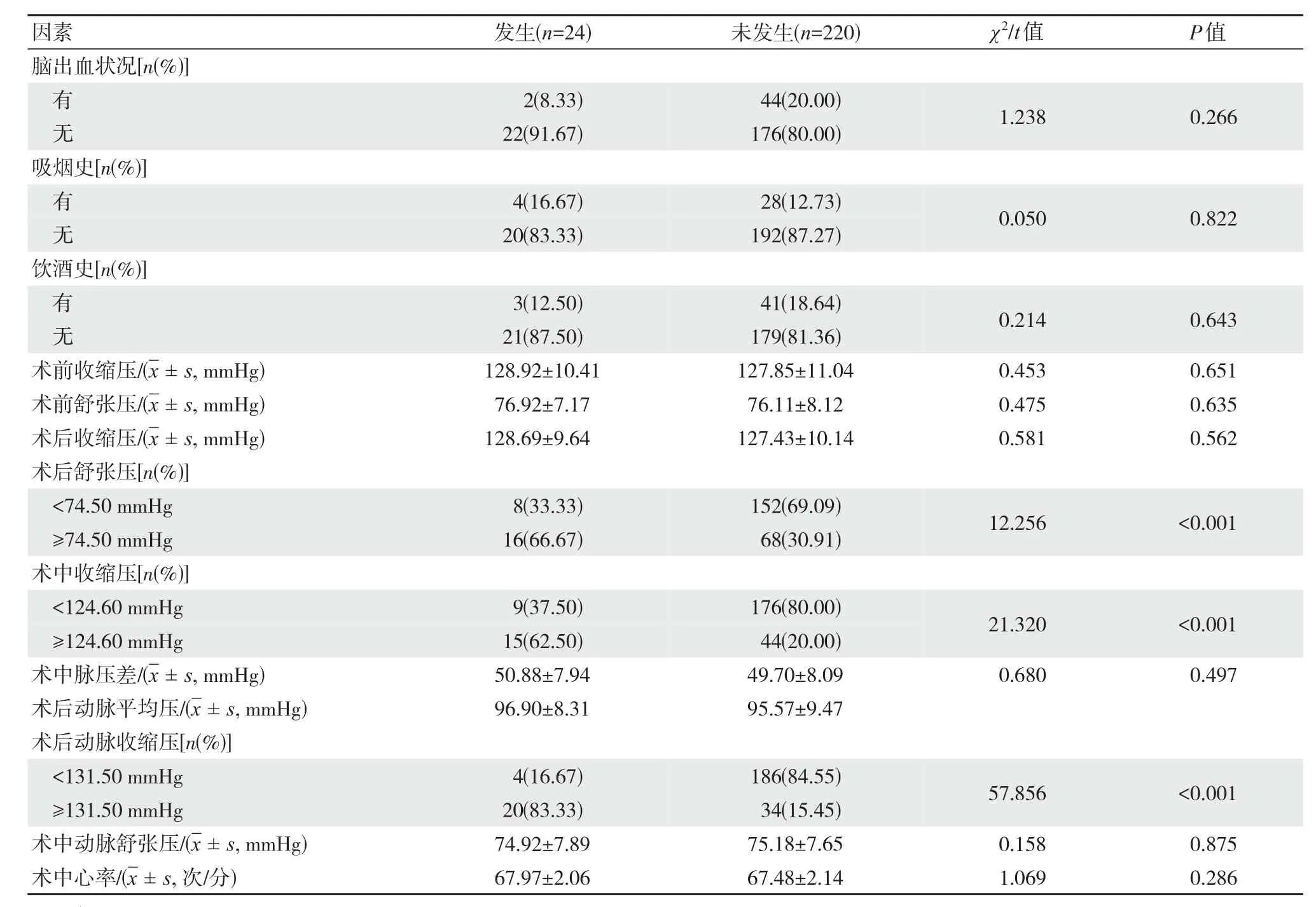
续表1 MMD介入术后患者发生脑梗死的单因素比较
2.3 MMD介入术后患者发生脑梗死的影响因素
Logistic回归预测方程模型分析,高血压、术前脑梗死、术后舒张压≥74.50 mmHg、术中收缩压≥124.60 mmHg、术后动脉收缩压≥131.50 mmHg为MMD介入术后者发生脑梗死的独立危险因素(P<0.05),详见表2。Logistic方程=12.475+高血压状况×1.252+术前脑梗死状况×1.257+术后舒张压×1.337+术中收缩压×1.231+术后动脉收缩压×1.205。
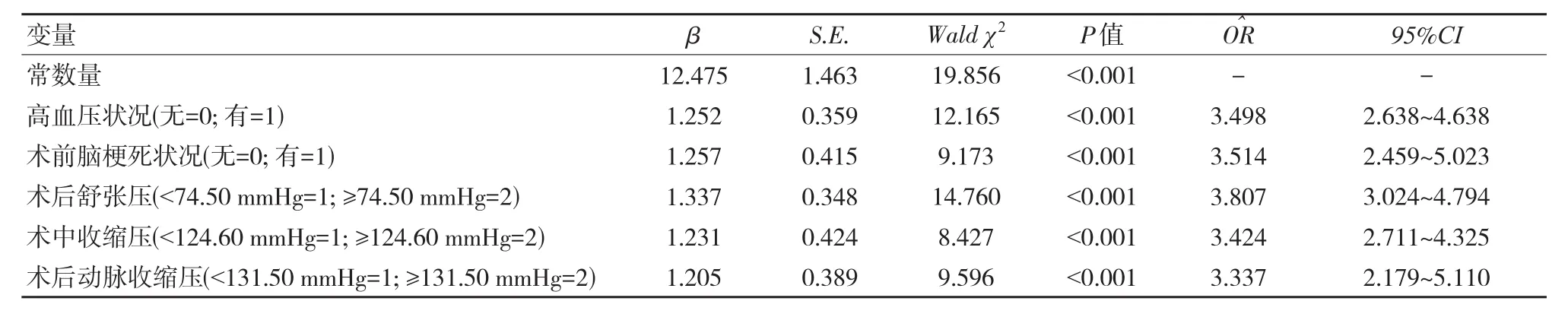
表2 分析MMD介入术后者发生脑梗死的影响因素
2.4 Logistic回归预测方程模型的拟合度、有效性
评判创建MMD介入术后患者发生脑梗死的Logistic回归预测方程模型,似然比卡方是149.862,DF为6,P<0.001,说明模型存在统计学意义;Wald卡方是124.517,DF为6,P<0.001,方程系数差异存在统计学意义,预示模型有效。利用Hosmer-Lemeshow拟合优度检验,结果表明模型拟合度较好,Chi-Square为8.637,DF为6,P=0.794。
2.5 Logistic回归预测方程模型对于MMD介入术后患者发生脑梗死的预测价值
Logistic回归方程预测模型对数据集行统计、分析,获得MMD介入术后患者发生脑梗死的预测概率P。依据预测值、真实值绘制ROC曲线,AUC是0.854, 95%CI是 0.815~0.894,Z统 计 =9.968,P<0.001,敏感度是83.33%,特异度是90.00%。
3 讨论
MMD患者血流重建术具有手术难度大以及出血风险高等不足[8],手术应激、麻醉深度、精细度和身体素质均可干扰血压稳定[9],尤其是术中需阻断动脉,减少脑部血流灌注,使术中血液波动控制难度增加,难以确保脑组织具有稳定灌注量,进而增加术后脑梗死发生几率[10]。脑梗死为MMD者血管术后较常见并发症,可对预后效果产生影响[11]。故临床需降低MMD介入术后发生脑梗死风险以改善预后。本研究中244例MMD介入术后发生脑梗死概率是9.84%,与高静等[12]研究结果接近,说明MMD介入术后发生脑梗死风险较高,因此临床需早期制定针对性干预措施以降低脑梗死发生风险,增强预后效果。
鉴于以上描述,本研究分析244例MMD介入术后患者全部临床资料,高血压、术前脑梗死、术后舒张压≥74.50 mmHg、术中收缩压≥124.60 mmHg、术后动脉收缩压≥131.50 mmHg为MMD介入术后患者发生脑梗死的独立危险因素,且Logistic回归预测方程模型对发生脑梗死预测价值为AUC是0.854,95%CI是0.815~0.894,敏感度是83.33%,特异度是90.00%,说明MMD介入术后患者发生脑梗死受多个因素干扰,临床可和针对性制定干预措施,且能有效预测脑梗死发生风险,可作为临床预测指标。①术中收缩压。术中收缩压升高预示患者血液调节功能减弱,导致术中脑组织灌注缺乏,从而提高术后脑梗死发生风险。于手术期间,医护人员需结合手术进程预见性实施措施,通过调节手术室温湿度、变温毯调节体温实施输液输血加热、创建2条静脉通路以补充血容量、分次小剂量行诱导麻醉、设置心电监护仪的血压报警相关参数等,协助保持手术期间血压稳定;监测血压动态变化,尤其是手术期间收缩压变化,制定个性化控制血压目标;以每日于病房监测袖带血压均值作基础血压,最大限度保持于基础血压之上10 mmHg左右。②术前脑梗死、高血压为MMD介入术后者发生脑梗死的独立危险因素,其原因是,自身脑血管的自动调节能力减弱,脑血流动力学状况稳定性欠佳,手术可引发交感神经兴奋、肾上腺皮质能力增强、调节作用降低等,致使儿茶酚胺类激素释放过量,诱发应激性血压上升,进一步降低MMD介入术后患者血压调节功能,提高手术期间脑组织灌注缺乏的发生风险[13-14]。
综上所述,MMD介入术后患者具有较高脑梗死发生率,受多个因素干扰,临床可针对性制定干预措施,且创建Logistic回归预测方程模型可有效预测脑梗死的发生风险,临床可动态监测为早期预防提供依据。

