胃癌根治术后早期并发症的危险因素分析及列线图模型的建立*
李虎,高飞,郭茂森,韩斌
450014 郑州,郑州大学第二附属医院 普外科
GLOBOCAN 2020统计数据报告显示,胃癌居全球癌症发病谱的第5位与死因谱的第4位[1]。全球43.9%的胃癌新发病例和48.6%的胃癌致死病例发生在中国,胃癌居于我国癌症发病谱和死亡谱的第3位[2]。对于非转移性胃癌,以胃癌根治术+D2淋巴结清扫术为代表的手术治疗方式是首选的治疗方案。但是,胃癌患者术后可能会出现吻合口瘘、出血、术后感染、胰瘘、顽固性呃逆等术后早期并发症[3]。术后早期并发症会延长胃癌患者的住院周期,使术后化疗、靶向治疗、免疫治疗延期,甚至严重影响患者的远期预后[4]。本研究旨在探究并筛选出影响术后发生早期并发症的危险因素,基于多因素回归预测模型建立列线图,使预测模型可视化,可简单、直观地计算出临床事件的发生概率[5],为临床实践提供参考。基于预测模型,临床医生可评估患者发生术后早期并发症的风险,以便及时对潜在危险因素进行积极干预,制定针对危险因素的科学、有效的治疗策略,促进胃癌患者术后快速恢复,避免对长期生存产生不利影响。
1 对象与方法
1.1 研究对象
入组标准:(1)病理结果显示为胃癌;(2)行胃癌根治性切除术+D2淋巴结清扫术;(3)胃癌病灶未出现远处转移。排除标准:(1)肿瘤远处转移或手术难度大行姑息切除;(2)临床资料或常规病理资料不完整。
本研究已通过医院伦理委员会审批(伦审批件号:2022199)全部入组患者及家属均已签署知情同意书。
1.2 临床资料的收集及风险指标判定标准
收集患者年龄、性别、高血压病史,糖尿病病史,术前检验科常规项目(血红蛋白、白蛋白、前白蛋白、白球比、中性粒细胞、淋巴细胞、总胆固醇、甘油三酯、低密度脂蛋白)、手术切除方式、切口类型、手术时间、CA199值、CEA值、AFP值、中性粒细胞淋巴细胞比值、肿瘤原发部位、术中出血量、T分期,分化程度,肿瘤最大径、淋巴结转移、脉管癌栓等资料。
按照Clavien-Dindo分级系统,术后30天之内发生的Ⅱ级及以上的并发症定义为术后早期并发症,未发生早期并发症或发生Ⅰ级早期并发症定义为不具有早期并发症[6-7]。Ⅰ级并发症指术后非正常恢复过程,但不需使用除镇痛、利尿和电解质以外的药物治疗或外科治疗等;Ⅱ级指Ⅰ级并发症以外的药物治疗,包括输血和全肠外营养;Ⅲ级指需要手术或介入治疗的并发症;Ⅳ级指危及生命的并发症,包括中枢神经系统并发症,需要重症医学科管理;Ⅴ级为术后死亡[8]。
1.3 列线图预测模型的构建
应用R 4.2.0软件进行分析,联合多因素分析结果中P < 0.05的危险因素,运行R软件的“rms”软件包构建胃癌术后早期并发症的列线图预测模型,结局变量为胃癌根治术后发生早期并发症的风险,依据单一危险因素对应列线图上方的分值刻度得到该因素分值,综合纳入各危险因素评分得到最终得分,最终得分对应的值即为该列线图模型预测胃癌根治术后早期并发症的发生概率,总得分越高说明患者术后早期并发症出现的风险越高。使用Bootstrap法对列线图预测模型进行内部验证,自动重复抽样1 000次。模型的辨别能力通过计算一致性指数(C-index)衡量。绘制校准曲线评估预测事件结局与实际事件结局的一致性。绘制ROC曲线和计算AUC检验内部验证中列线图模型的预测效能。采用Hosmer-Lemeshow拟合优度检验判别模型的拟合效果。以P < 0.05为差异有统计学意义。
1.4 统计学方法
应用SPSS 26.0软件进行统计分析。正态分布的连续变量资料用均数±标准差表示,偏态分布的连续变量资料用中位数(四分位数间距)表示。分类变量资料用相对数(%)表示。单因素分析采用t检验、Mann-Whitney U检验或χ2检验;单因素分析结果P < 0.05的变量纳入二元Logistic回归模型,明确胃癌早期术后并发症的独立危险因素。P < 0.05为差异有统计学意义。
2 结 果
2.1 胃癌根治术后并发症发生情况
本研究共纳入340例胃癌患者,84例(24.7%)发生了术后早期并发症。包括:(1)腹腔并发症57例:12例吻合口瘘,给予禁食水、抗感染、引流管冲洗等治疗后逐渐好转;5例腹腔出血,给予输血、止血药物等保守治疗后好转;2例胰瘘,嘱禁食水、抑制胰腺分泌、胰酶活性等对症处理后好转;4例术后胃瘫,留置胃管、给予全胃肠外营养疗法等治疗后好转;10例顽固性呃逆,给予胃肠减压、促胃肠动力药物治疗后好转;2例乳糜漏,给予腹腔引流,禁食水,给予肠外营养支持等治疗后好转;8例切口感染、12例切口脂肪液化,给予加强引流、换药后好转;2例术后腹泻,给予禁食水、补液、抗感染药物等治疗后好转。(2)胸腔并发症11例:5例胸腔积气积液,给予胸腔闭式引流等治疗后好转,6例肺部感染,给予抗感染药物治疗后好转。(3)其他并发症16例:4例贫血,给予营养支持、输血治疗后好转;1例房颤,给予地高辛等药物控制心室率后转入心内科继续治疗;2例完全性右束支传导阻滞,给予营养心肌药物治疗后好转;3例持续高热,血培养阴性,给予经验性抗菌药物治疗后好转;1例颈内静脉血栓,给予抗凝等治疗后好转;5例麻醉清醒晚,转至ICU监护治疗后好转。
2.2 胃癌根治术后早期并发症发生的危险因素分析
单因素分析:患者年龄≥60岁、切口类型为开放、手术时间≥270 min、甘油三酯水平、肿瘤最大径≥5 cm、前白蛋白 < 250 mg/L与术后早期并发症有关(均P < 0.05)(表1)。将上述单因素纳入二元Logistic回归分析,结果显示:切口类型为开放、手术时间≥270 min和前白蛋白 < 250 mg/L是胃癌根治术后早期并发症发生的独立危险因素(均P < 0.05)(表2)。
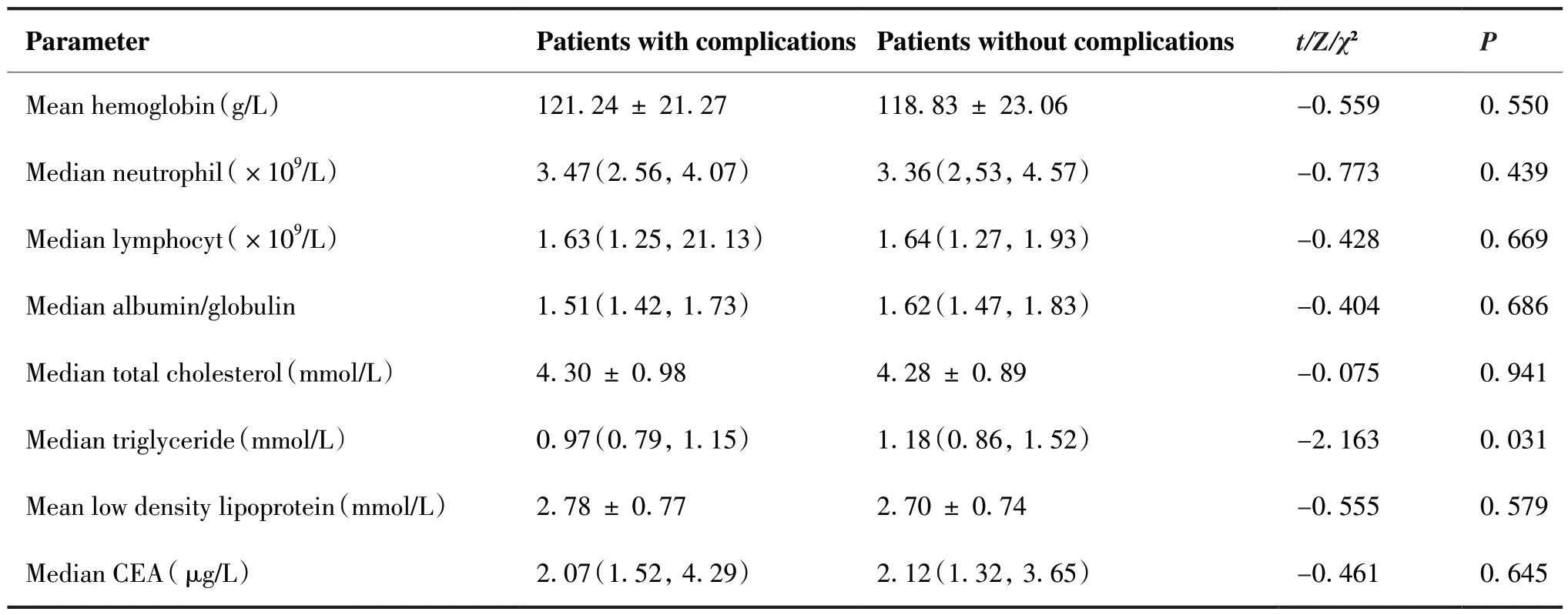
表1 340例胃癌根治术后患者基本资料描述分析Table 1.Basic Data of 340 Cases after Radical Gastric Cancer Resection

表2 340例胃癌根治术后发生早期并发症的多因素分析Table 2.Multivariate Logistic Regression Analysis of Early Complications after Radical Gastrectomy for Gastric Cancer
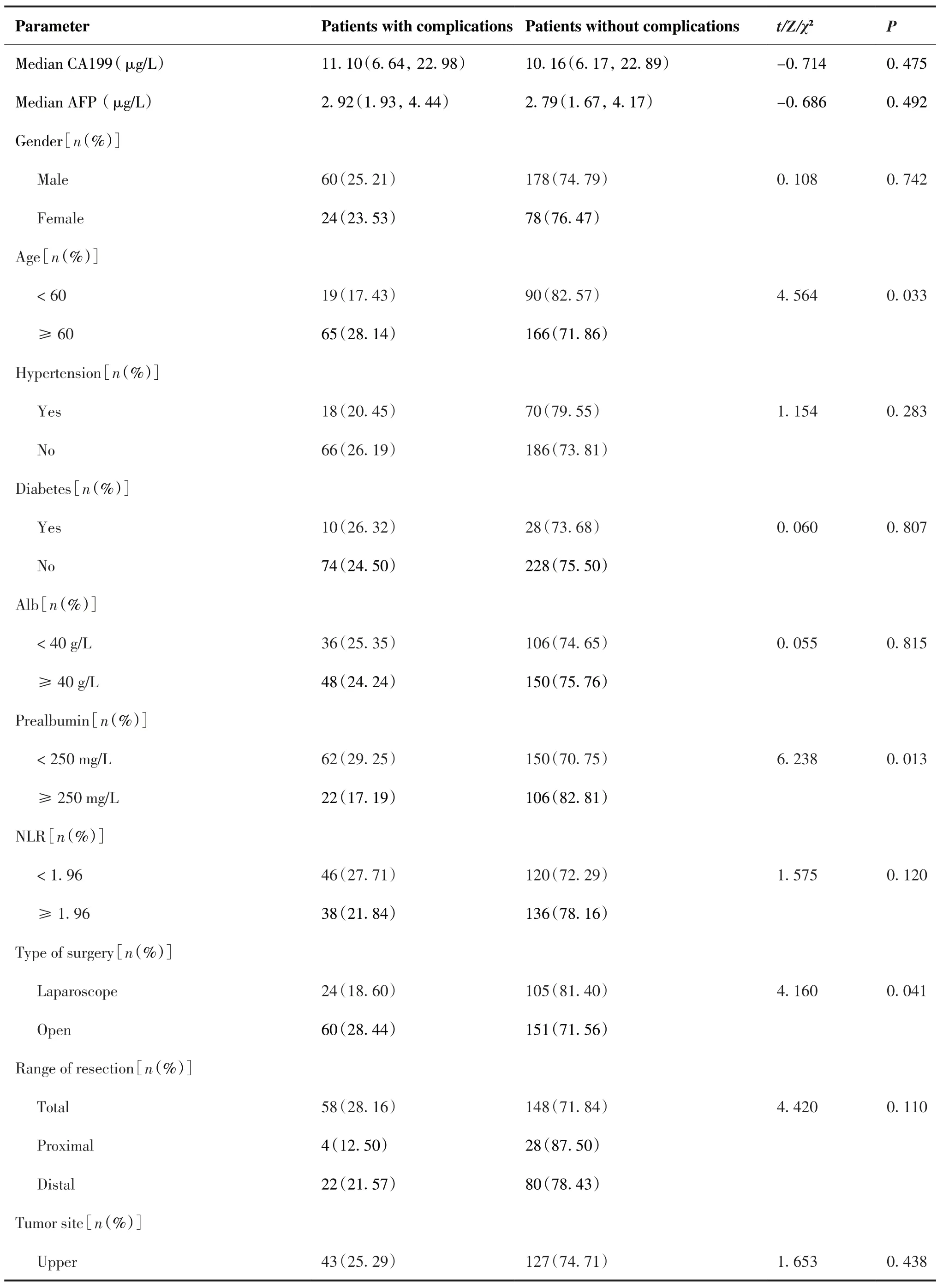
(Continued from previous page)

(Continued from previous page)
2.3 列线图模型的建立
运用R软件,将切口类型为开放、手术时间≥270 min和前白蛋白 < 250 mg/L联合构建列线图预测模型(图1)。列线图预测模型采用Bootstrap法,自动重复抽样1 000次进行内部验证,C-index值为0.720,说明模型具备较好的区分度。绘制ROC曲线显示,前白蛋白、切口类型、手术时间、列线图模型的AUC值分别为0.608(95%置信区间 = 0.513 ~ 0.702)、0.588(95%置 信 区 间 = 0.492 ~ 0.684)、0.609(95%置 信 区 间 = 0.508 ~ 0.711)、0.720(95%置 信 区 间 = 0.633 ~ 0.807),表明该列线图模型相对于前白蛋白、切口类型、手术时间单一预测具有更好的预测准确性(图2)。校正曲线表明,列线图模型的预测结果和实际结果之间具备良好的一致性(图3)。该列线图模型的拟合优度判断采用Hosmer-Lemeshow检验,结果显示,P = 0.981,说明基于本研究构建的列线图模型拟合优度较好。

图1 影响胃癌根治术后早期并发症发生的列线图预测模型Figure 1.Nomogram Prediction Model for Early Complications after Radical Gastrectomy
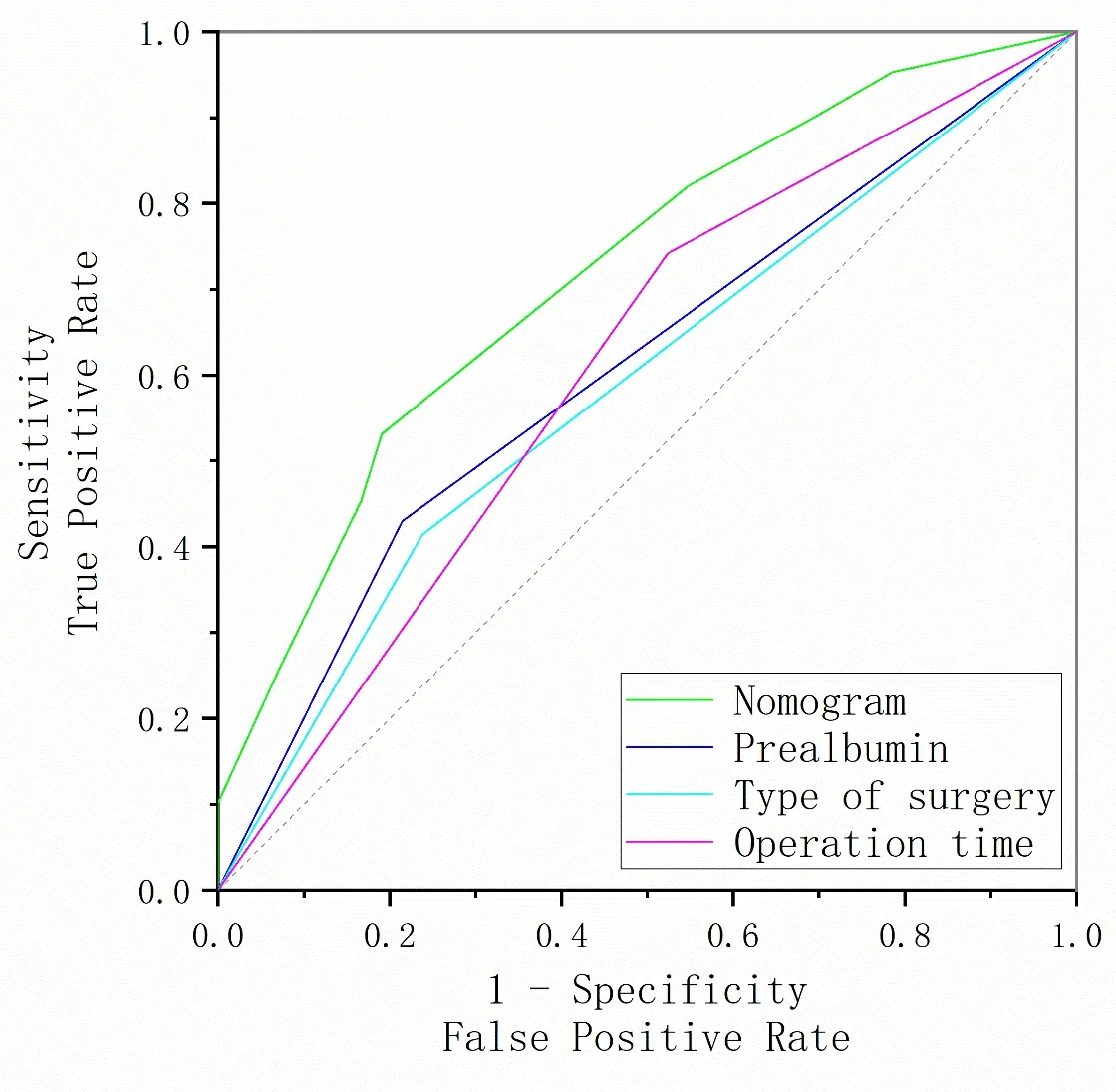
图2 各危险因素及列线图预测模型的ROC曲线Figure 2.Receiver Operating Characteristic Curves of Risk Factors and a Nomogram Predicting Model

图3 列线图预测模型的校正曲线Figure 3.Calibration Curve of the Prediction Model of a Nomogram Model
3 讨 论
手术切除是胃癌治疗的核心方案,当代胃癌的外科手术治疗具有精准化、微创化等特点,患者术后早期并发症的发生情况较前明显改善。但是临床工作者仍要重视术后早期并发症带来的一系列影响,积极发现并有效干预影响术后早期并发症发生的危险因素,对患者的后续治疗及术后恢复就显得尤为重要[9]。
本研究结果表明,术前前白蛋白浓度是预测胃癌患者术后早期并发症的有效指标,前白蛋白浓度越低,术后不良事件的发生率越高。此外,本研究进一步确定250 mg/L的前白蛋白临界值,当术前患者前白蛋白低于这一数值时,提示临床医师加强患者围手术期营养支持治疗,给予抗炎、保肝治疗。前白蛋白是反映机体营养状况的指标和免疫状态的标志,营养不良与免疫功能的降低关系十分密切,营养不良将会减弱机体的抗肿瘤免疫力。与白蛋白相比,前白蛋白能更好地反映近期的蛋白质水平,具有更高的灵敏性[10]。低前白蛋白水平与术后早期并发症的关系尚不清楚,可能与癌症的相关炎症状态有关。炎症因子肿瘤坏死因子α、白细胞介素1和白细胞介素6,导致高敏C反应蛋白(highsensitity C-reactive protein,hs-CRP)生成增加,前白蛋白水平较低的患者hs-CRP水平较高,作为一种负性急性期蛋白,前白蛋白的合成在炎症状态下受到抑 制[11-12]。有研究提示:术前前白蛋白水平可预测胃癌术后感染性并发症,术后并发症发生率随C反应蛋白的升高和前白蛋白浓度的降低而显著升高,是胃癌患者预后的独立危险因素[13],与本研究结果较一致。
既往研究显示,腹腔镜技术明显改善术后早期并发症发生情况,提高胃癌患者的临床疗效[14]。腹腔镜技术有着腹部切口小、视野放大的优势,有助于术者清晰判断解剖层次、结构,从而减小手术操作难度,减少因视野受限引起的出血,加速患者术后康复。本研究结果显示,切口类型为开放是术后发生早期并发症的独立危险因素,开放组并发症发生率为28.44%,明显高于腹腔镜组18.60%。与开放手术相比,腹腔镜组可减少术中出血量,减轻术后切口疼痛,减少吞咽困难、进食明显受限的发生,缩短术后住院时间[15-17]。Lian等[18]分析了2 966例接受不同切口类型胃癌根治术患者的术后并发症发生情况,结果表明腹腔镜胃癌根治术组术后肺部感染、手术切口并发症的发生率显著低于开放式胃癌根治组[18]。
本研究显示,手术时间≥270 min增加术后早期并发症的发生率。手术时间的延长,可能与解剖层次不清、术中出血量多以及手术切除范围大等有关,且增加患者手术创伤的风险。全麻手术时间的延长,意味着呼吸机机械通气时间延长,导致肺过度扩张和气道黏膜损伤,进而增加了肺部并发症的发生。手术时间>5 h的患者肺部并发症风险是手术时间 < 3 h患者的6倍[19]。既往研究显示手术时间是腹部手术后肺部并发症发生的独立危险因素[20]。国内学者孙娟等[21]的研究表明,手术时间≥222 min是影响胃癌根治术后早期并发症发生的危险因素。
综上所述,前白蛋白 < 250 mg/L、手术时间≥ 270 min、切口类型为开放是胃癌根治术后发生早期并发症的危险因素,本研究据此构建出具有较好拟合优度的列线图预测模型,可用于评估术后早期并发症发生风险并制定治疗方案。对于具有术后早期并发症风险的患者应结合每个危险因素,开展个体化治疗,术前制定营养支持方案,经验丰富的临床医生可优先考虑行腹腔镜手术,减少因手术时间过长带来的创伤,术后给予必要的抗炎治疗。列线图模型以简单直观的图表形式,直观地显示出临床事件的风险,有利于临床医生及时预防及诊断术后早期并发症[22-23]。ROC曲线的AUC值为0.720,表明本研究建立的列线图模型能够较为准确地评价胃癌根治术+D2淋巴结清扫术后早期并发症发生情况。本研究仍存在一些不足之处,首先,本研究采用内部验证的方法,如果建立一组外部数据验证预测模型的准确性将更具优势。第二,考虑本研究预测模型基于单中心研究得出,后续仍需多中心、扩大样本量对模型进行优化。
作者声明:本文全部作者对于研究和撰写的论文出现的不端行为承担相应责任;并承诺论文中涉及的原始图片、数据资料等已按照有关规定保存,可接受核查。
学术不端:本文在初审、返修及出版前均通过中国知网(CNKI)科技期刊学术不端文献检测系统的学术不端检测。
同行评议:经同行专家双盲外审,达到刊发要求。
利益冲突:所有作者均声明不存在利益冲突。
文章版权:本文出版前已与全体作者签署了论文授权书等协议。

