神经康复病房肺部多重耐药菌感染的病原学特点及影响因素分析*
蒋 玮,谭波涛,文思阳,李 浪,宋云玲,虞乐华,贾 朗△
(重庆医科大学附属第二医院:1.康复医学科;2.检验科,重庆 400010)
多重耐药菌(MDROs)感染后治疗难度大,易在院内暴发流行,严重影响患者安全和医疗质量。神经康复病房收治的患者以意识障碍、肢体活动障碍、吞咽言语障碍为主要表现,伴发肺部感染的概率较高,其卧床时间长,大量使用抗菌药物,抵抗力差,是MDROs感染的高危人群[1]。康复治疗涉及较高频次的人员接触、设备共用等,会加剧MDROs扩散风险[2]。MDROs感染不仅会提高患者致死率,还影响患者整体功能的康复[3]。了解神经康复病房MDROs感染的病原学特点及影响因素,对减少医院获得性感染和治疗患者耐药至关重要。本研究收集本院神经康复病房2016年6月至2020年6月收治的并发肺部感染患者427例作为研究对象,回顾性分析MDROs的病原学特点和相关危险因素。现报道如下。
1 资料与方法
1.1 资料
1.1.1一般资料
选取本院2016年6月至2020年6月神经康复病房收治、并发肺部感染的患者427例作为研究对象。本研究经过医院伦理委员会批准。
1.1.2纳入和排除标准
纳入标准:(1)患者符合MDROs感染诊断标准;(2)入住神经康复病房时间≥7 d;(3)入院时无肺部感染相关症状;(4)临床资料完整。排除标准:(1)临床资料不全;(2)患者入住康复病房前已存在肺部感染;(3)入住康复病房时间<7 d。
1.1.3相关定义
(1)肺部感染:肺内出现新的或进展性浸润影,且同时存在发热、中性粒细胞增多(>10×109/L)或减少(<4×109/L)、脓性痰等上述2种及以上的症状。(2)MDROs:对通常敏感、常用的3类及以上抗菌药物同时耐药的细菌,也包括泛耐药(XDR)和全耐药(PDR)细菌[3]。(3)多重耐药定植菌:可培养出MDROs,但患者临床上没有发热、白细胞升高、痰性状改变、降钙素原(PCT)增高和相关影像学变化。
1.2 方法
1.2.1标本处理
本研究只统计原始的分离株,排除来自同一患者的重复分离株。标本按常规实验室诊断方案进行处理,包括形态学、生化和培养特征鉴定。使用分析特征指数生化检测试剂盒(bioMerieux,法国)鉴定纯化的分离株。抗菌药敏试验采用微量稀释肉汤法(最小抑菌浓度)进行,结果根据抗菌药敏试验性能标准[美国临床和实验室标准协会(CLSI)M100,2017版]确定。此外,进行MDROs表型特征的测定。
1.2.2资料收集
设计患者一般资料收集表,查阅患者病历资料。回顾性收集以下信息,包括患者姓名、性别、年龄、入住神经康复病房的时间、意识水平、有无糖尿病、血清清蛋白的水平、有无入住重症监护室(ICU)、机械通气情况、治疗期间气管切开情况、导尿管留置情况、胃管留置情况、入住神经康复病房期间抗菌药物使用情况、抗菌药物使用时间等。
1.3 统计学处理
采用SPSS 20.0统计学软件处理数据,计数资料以频数或百分比表示,单因素分析采用χ2检验。将χ2检验差异有统计学意义的变量纳为自变量,将是否发生MDROs感染作为因变量,以二元logistic回归进行多因素分析,以P<0.05为差异有统计学意义。
2 结 果
2.1 一般资料情况
在427例并发肺部感染患者中,首要诊断以脑出血、脑梗死、颅脑外伤、脊髓损伤、多处骨折为主,男283例,女性144例,平均年龄(61.5±16.0)岁。79例检出MDROs,阳性率为18.50%(79/427)。
2.2 病原学分析
79例MDROs感染患者共分离出多重耐药(MDR)的病原菌95株,其中以革兰氏阴性菌为主(91株,占95.79%),见表1。
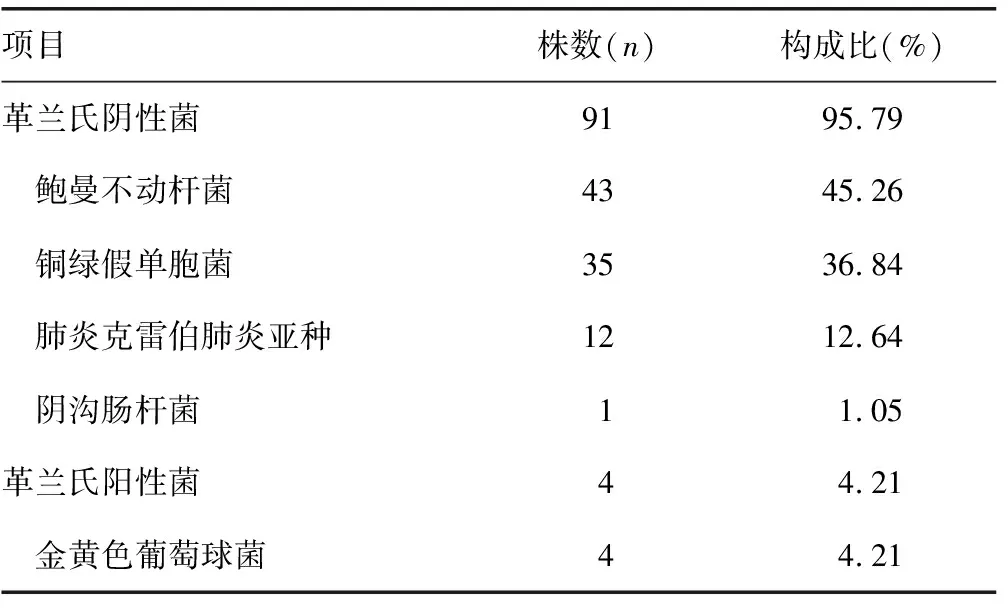
表1 肺部感染者检出MDROs构成比(n=95)
2.3 耐药性分析
革兰氏阴性菌对大多数抗菌药物呈不同程度的耐药,对头孢哌酮/舒巴坦、替加环素敏感度较高,见表2。耐甲氧西林金黄色葡萄球菌(MRSA)的耐药情况见表3。
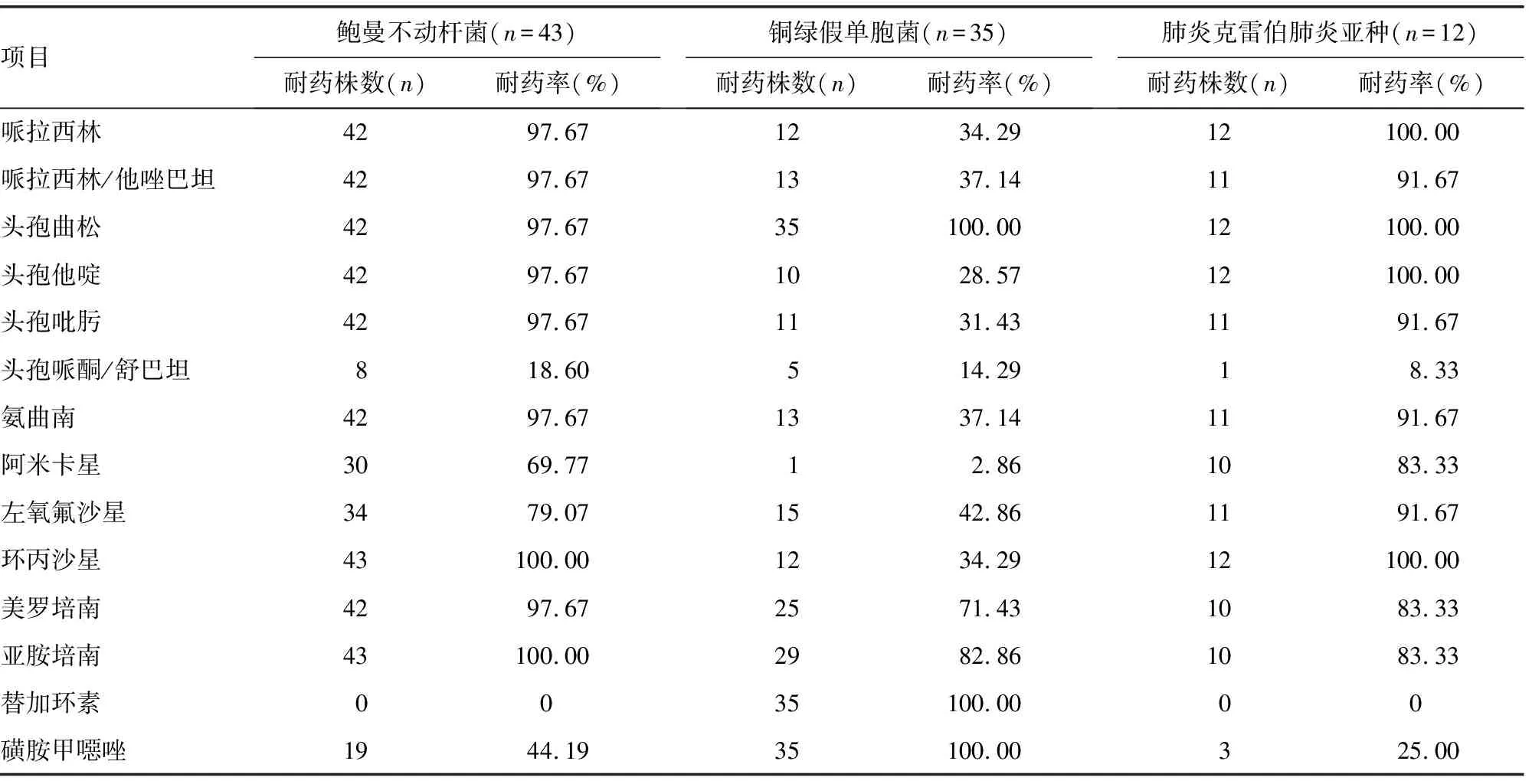
表2 革兰氏阴性肺部感染MDROs耐药性分析
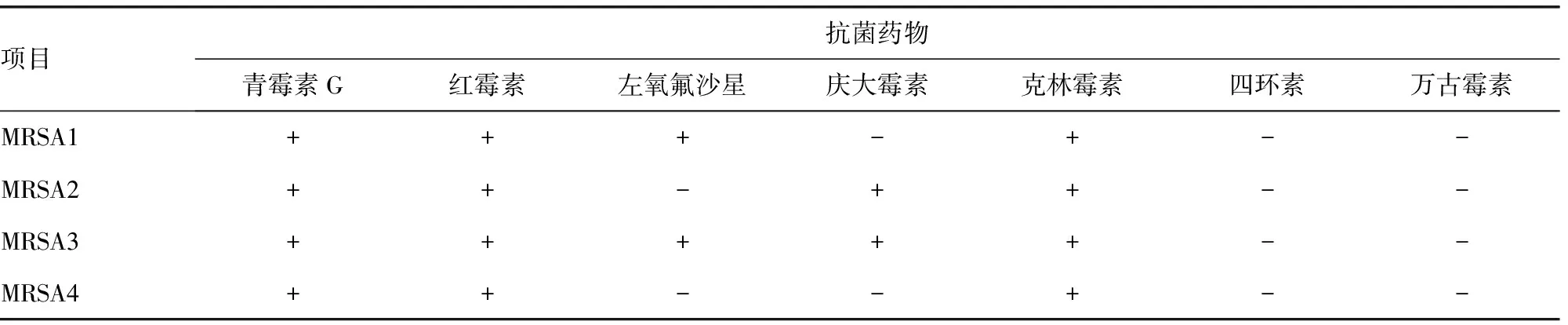
表3 MRSA菌株耐药性分析
2.4 MDROs感染的单因素分析
高龄、男性、血清清蛋白水平<40 g/L、有入住ICU史、机械通气史、气管切开、胃管、尿管、抗菌药物使用>7 d是感染患者发生MDROs感染的影响因素(P<0.05),见表4。
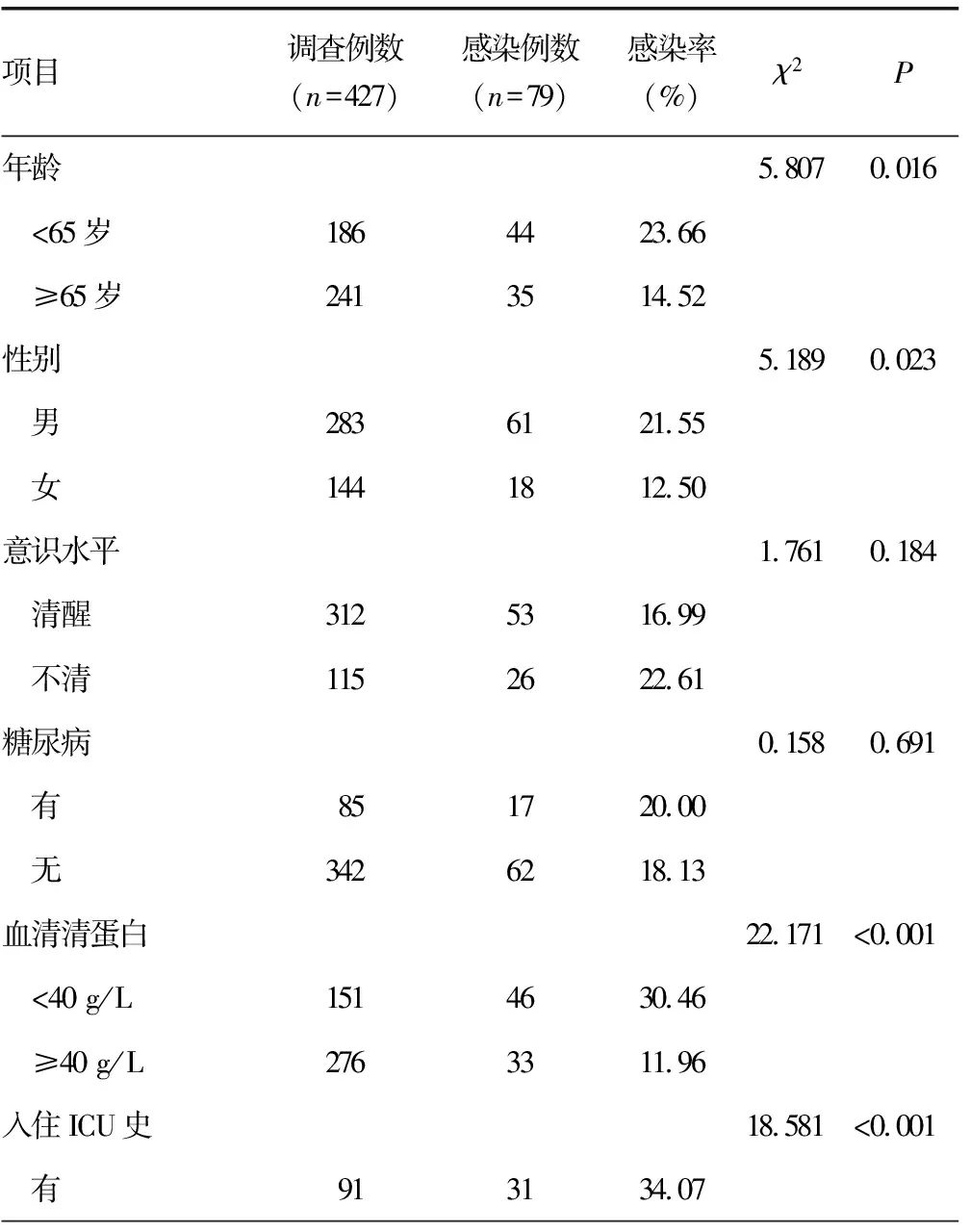
表4 神经康复病房MDROs肺部感染单因素分析
2.5 肺部感染MDROs的多因素logistic回归分析
将单因素分析中有统计学意义的因素纳入多因素logistic回归方程,结果显示,血清清蛋白水平<40 g/L、气管切开、抗菌药物使用>7 d是神经康复病房患者发生MDROs感染的危险因素(P<0.05),见表5。
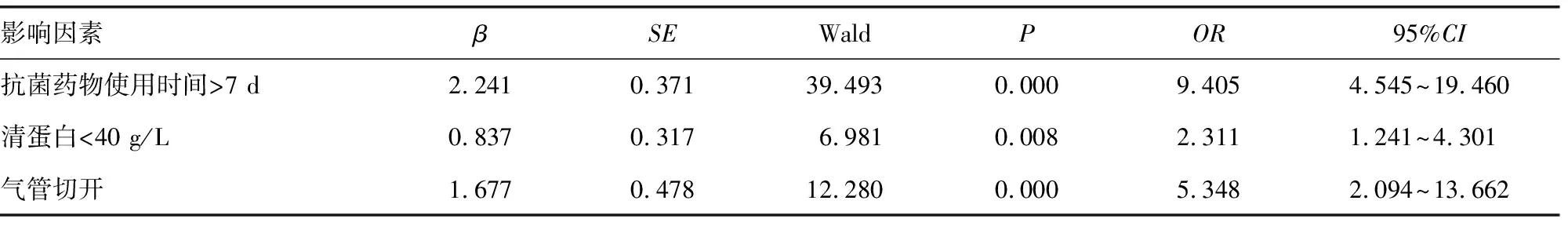
表5 神经康复病房MDROs感染多因素分析
3 讨 论
MDROs感染呈逐年增加态势,是公共卫生领域的挑战之一[4]。本研究在神经康复病房进行,虽然转入神经康复病房的患者病情相对稳定,但是因中枢神经损伤导致的肢体功能低下、多种并发症、抵抗力差等会增加MDROs感染风险。由于神经康复病房的互动性质,如共享治疗设施、与治疗师/护士密切接触等,加大了病菌的传播机会[5]。
本研究发现,神经康复病房肺部感染患者MDROs检出率为18.50%(79/427),革兰氏阴性菌占比高达95.79%(91/95),革兰氏阳性菌仅占4.21%(4/95),未见真菌感染。MDROs构成比由高到低依次为鲍曼不动杆菌(45.26%)、铜绿假单胞菌(36.84%)、肺炎克雷伯菌(12.64%)、金黄色葡萄球菌(MRSA)(4.21%)、阴沟肠杆菌(1.05%)。程晓增等[6]报道,在神经外科病房中,MDR金黄色葡萄球菌占比为15.5%。HEUDORF等[5]人研究发现,MRSA发生率在接受神经康复治疗的患者中仅为1.3%,这与本研究结果类似。根据相关数据显示,中国MRSA患病率已从2005年的69.0%下降到2017年的35.3%[7]。
虽然革兰氏阴性菌是MDROs肺部感染的主要菌种,但不同分离株的抗菌药物敏感度不同。例如,鲍曼不动杆菌主要对哌拉西林、头孢菌素和碳青霉烯类耐药,但对头孢哌酮/舒巴坦类、替加环素和磺胺类药物敏感。铜绿假单胞菌对替加环素和磺胺类药物的耐药率为100%,对碳青霉烯类药物的耐药率也超过70%。肺炎克雷伯菌对碳青霉烯类、氨曲南、阿米卡星、左氧氟沙星、头孢曲松和哌拉西林耐药率为100%。近年来,耐碳青霉烯类革兰氏阴性菌,尤其是MDR肺炎克雷伯菌的检出率不断增加,逐渐成为威胁患者生命的重要菌种,引起全球范围的关注[8]。由于碳青霉烯类通常被认为是严重肺炎克雷伯菌感染最后选择的抗菌药物,如果出现耐碳青霉烯类肺炎克雷伯菌,治疗将变得非常困难[9]。国内学者发现,接触碳青霉烯类药物是耐碳青霉烯类肺炎克雷伯菌感染的主要危险因素之一[10]。因此,限制使用碳青霉烯类药物有助于减少MDROs的产生。
长时间应用抗菌药物在杀灭病原体的同时,也起到了筛选优势菌的作用。本研究结果显示,抗菌药物使用>7 d是感染患者发生MDROs感染的独立影响因素,这与RENK等[11]的研究结果相吻合。接受长时间的抗菌药物治疗,MDROs感染或定植的风险会提高4倍以上,而短程抗菌药物治疗的引发MDROs感染的概率更低。一旦确诊患者发生MDROs感染,应及早用药,且根据临床证据适时降阶梯治疗。
蛋白质营养不良常导致患者免疫能力低下,使感染严重程度增加。而良好的营养状态有利于免疫系统的重建,增强机体的病原微生物抵抗能力[12]。低清蛋白血症可能会增加药物的表观总分布容积和清除率,这将转化为较低的抗菌暴露量,特别是对于时间依赖性抗菌药物,其会导致有效药物浓度下降,诱导耐药产生。有学者提出,清蛋白水平低是老年MDROs感染患者死亡的危险因素[13]。本研究结果显示,血清清蛋白水平<40 g/L是引起患者发生MDROs感染的独立危险因素(OR=2.311)。因此,要关注患者营养状态,早期进行营养管理的多学科介入。对于有吞咽功能障碍的患者,早期、规范地进行吞咽功能训练,选择合适的途径进行营养供给,重视供给成分结构的合理性,保证蛋白质的摄入,是神经康复病房医护人员的工作重点。
有研究发现,气管切开是下呼吸道发生MDROs感染的独立危险因素[14]。气管切开后,耐碳青霉烯类肺炎克雷伯菌的感染和定植危险性增加[9]。本研究也证实了这一发现。气管切开患者发生MDROs肺部感染的风险较对照组高5.348倍。可能原因是气管造口管增加了气流阻力和呼吸功,减少了空气加湿和加热,从而促进了黏膜改变和感染。因此,早期拔管尤为重要。积极的综合康复治疗(肢体活动、体位管理、肺康复等)不仅能增加呼吸肌力量,还可通过增加肺活量、促进峰值咳嗽流量来促进排痰,进一步减少反复的肺部感染[15]。
近年来,三甲医院的神经康复病房逐步向重症、早期康复拓展,MDROs感染的防控形势更加复杂、严峻。长时间应用抗菌药物、营养状况差、气管切开是引起MDROs感染的独立危险因素。早期积极介入吞咽和肺康复训练,重视营养管理,合理使用抗菌药物可以有效降低MDROs患病率。本研究结论对于指导临床康复诊疗措施有一定指导意义,由于是单中心研究,后续需要开展更大规模的流行病学调查。

