无缝连接一体化急救护理模式在高热惊厥患儿护理中的应用
孔建宜,杨凤华,柯 丹
(肇庆市第一人民医院 广东肇庆526060)
高热惊厥是儿科常见的急症,在高热惊厥发作期间患儿会出现四肢及面部肌肉抽动,表现为双侧眼球斜视、神志不清,通常持续数秒至几分钟。而反复发作的热性惊厥会损伤患儿脑部组织,严重者可能会出现智力低下、继发癫痫的风险,多数家长缺乏对高热惊厥知识及相关应急能力,患儿预后差,因此,在临床治疗中采取科学、有效的护理措施十分关键[1]。无缝连接一体化是一种新型的护理模式,主要集院前救护、途中转运、院内急救、专科治疗、手术治疗、ICU监护及信息网络告知为一体的,环环相扣、整体化、信息化的急救模式,改变了指挥型、独立型、依托型、院前急救型等常见急救体系中存在的院内急救、院前急救、指挥调度三者协调不一致的格局,但无缝连接一体化急救护理模式在高热惊厥患儿急救中研究较少[2-3]。2018年10月1日~2019年3月1日,我们对进行急救治疗的40例高热惊厥患儿实施无缝连接一体化急救护理,效果满意。现报告如下。
1 资料与方法
1.1 临床资料 选取同期收治的80例高热惊厥患儿为研究对象。纳入标准:①符合小儿高热惊厥诊断标准[4],体温>38.5 ℃,存在不同程度的抽搐、发热、呼吸紊乱、意识障碍症状;②一般临床资料完整者。排除标准:①合并先天性疾病者;②其他颅内感染、遗传性疾病者。采用信封法随机分为观察组和对照组各40例。观察组男24例、女16例,年龄6个月~5岁,平均(2.04±0.31)岁;急性支气管炎8例,肺炎16例,急性胃肠炎2例,上呼吸道感染14例;家长受教育程度:高中以下8名,高中、中专20名,大专及以上12名。对照组男26例、女14例,年龄5个月~5岁、平均(2.07±0.41)岁;急性支气管炎7例,肺炎17例,急性胃肠炎3例,上呼吸道感染13例;家长受教育程度:高中以下9名,高中、中专21名,大专及以上10名。两组一般资料比较差异无统计学意义(P>0.05)。本研究经医院医学伦理委员会同意。
1.2 方法
1.2.1 对照组 给予常规急救护理。护理人员将患儿平放后松解衣领,将其头部侧向一边,清除干净口腔中分泌物,确保患儿呼吸通畅;对患儿肌内注射地塞米松、复方氨基比林进行降温处理,并静脉注射地西泮抗惊厥,使用面罩式吸氧;针对部分紧闭牙关及抽搐反复的患儿,及时给予开口器预防咬伤舌头口唇。
1.2.2 观察组 在对照组基础上联合无缝连接一体化急救护理,具体内容如下。①组建小组:由临床骨干医护人员及临床专科主任组成的专科抢救小组,并对小组内成员“120”司机、护士、医生、话务员进行相关培训及考核,在理论及急救技术过关后才可上岗。院前急救护士必须在ICU、急诊科进行专科培训,掌握急救技能,并优化急救流程,在救护车上备用急救所需器械、设备,“120”按照一线、辅助一线、二线、三线、四线排班,急诊科护士采用三班五人制度,且各班次搭配固定的医生、护士、司机,保证配合,并在院内设计绿色通道交接本,规范化急救及护理措施。②信息管理:话务员在接到急救报警电话后立即通知急救人员出车到现场,并在转回途中指导急诊科做好抢救准备,为抢救节省时间。在接到“120”报警后,于3 min内召集儿科医生出诊。③院前急救:在转回途中按照患儿发热惊厥情况,及时采取紧急抢救措施,并给予气管插管维持呼吸。在到达现场途中,儿科医生电话指导家属做好急救措施,防止受伤、保持呼吸道通畅等,并根据患儿实际病情,通知科室备好相应的急救仪器、CT室检查。④院内急救:由院内急救小组成员对患儿进行惊厥护理、病情护理、皮肤护理、健康教育。a.惊厥护理:给予患儿静脉注射地西泮,控制惊厥状态,并在治疗期间观察患儿表现,若出现症状消失的情况则停止注射,避免影响患儿呼吸功能;若患儿发生呼吸障碍,则给予水合氯醛与生理盐水治疗,在未缓解的情况下给予静脉注射苯妥英钠。b.病情护理:随时检查患儿生命体征各项指标,在出现惊厥时及时抱起,松开衣领,将患儿头部偏向一侧,及时清除口、鼻、咽分泌物,避免出现窒息。c.皮肤护理:在发病期间,患儿新陈代谢较快易出汗,部分患儿可能出现大小便失禁,及时更换衣物及床单被褥,清洁患儿皮肤,保证皮肤干燥,并根据患儿汗液流失情况,及时补充体液。d.健康教育:在患儿发病期间,若家长缺乏对疾病的必然认知,可能会延误早期抢救治疗。因此,小组成员应强化对家属健康知识教育,并在出院后指导患儿进行体育锻炼,合理指导饮食,强化免疫力,嘱家属在家中备常退烧药,学会简单物理降温方式,告知在出现惊厥时用拇指按压患儿人中穴和合谷穴,从而缓解临床症状。
1.3 观察指标 ①知晓情况:比较两组家属对惊厥知识的知晓情况,包括疾病认知、急救知识、降温方式。②护理情况:包括患儿体温、退热时间、惊厥消退时间、住院时间。③满意度:采用自制调查问卷比较两组家属满意度,包括护理态度、护理工作及护理效果,满分100分,>90分为非常满意,60~89分为满意,<59分为不满意,满意度(%)=(非常满意人数+满意人数)/总人数×100%。④并发症:包括水电解质紊乱、食欲缺乏、口腔炎。⑤不良事件:包括舌咬伤、跌伤、烫伤。
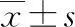
2 结果
2.1 两组家属惊厥知识知晓情况比较 见表1。

表1 两组家属惊厥知识知晓情况比较(名)
2.2 两组护理情况比较 见表2。

表2 两组护理情况比较
2.3 两组家属满意度比较 见表3。

表3 两组家属满意度比较(名)
2.4 两组并发症发生情况比较 见表4。

表4 两组并发症发生情况比较(例)
2.5 两组不良事件发生情况比较 观察组出现舌咬伤1例,跌伤1例,不良事件发生率5.00%(2/40);对照组出现舌咬伤2例,跌伤4例,烫伤2例,不良事件发生率20.00%(8/40)。两组比较差异有统计学意义(χ2=4.114,P<0.05)。
3 讨论
小儿中枢神经系统尚未发育完善,大脑皮层对异常刺激的抑制能力不足,容易出现泛化兴奋性冲动,导致神经元异常放电,骨骼集群则出现不随意、短暂性的收缩运动,随即出现牙关紧闭、口吐白沫、面色青紫、意识丧失、眼球斜视、头向后仰、大小便失禁等症状,随着体温升高,惊厥发作率逐渐升高,而高热惊厥则会损伤患儿大脑且病情反复,在治疗后需要给予定期监测,因此,在高热惊厥患儿急救中给予科学、有效的护理非常重要[5-7]。
无缝连接一体化急救护理模式是一种新型的护理模式,主要是医生、护士、家属环环相扣,集信息化、整体化为一体,对患者进行干预管理。本研究中在高热惊厥患儿急救中,应用无缝连接一体化急救护理模式,建立专科抢救小组,并培训、考核小组内成员,在考核通过后上岗,优化护理流程,可在一定程度上提高护理质量,合理安排急救各岗位工作人员的工作排班情况,保证急救工作的顺利进行[8-9]。对急救过程的信息进行有效管理,节省急诊工作时间,并进行院前抢救,对情况特殊患儿及时给予抢救措施,并进行气管插管维持患儿呼吸,缩短患儿抢救时间。在发病后患儿会出现惊厥症状,一旦反复发作则对大脑组织产生影响,因此,在本研究中强调对患儿进行惊厥护理,并随时关注患儿的临床症状,根据症状进行给药治疗。一般在上呼吸道感染或其他传染性疾病的早期,会发生高热惊厥,家属多数缺乏对疾病的认知,而本研究中对家属给予健康教育,详细解释疾病、治疗及护理相关知识,使家属能全面了解疾病情况,并有效配合临床抢救、治疗、护理,提高护理效率。另外,指导家属对患儿进行饮食管理,有效维持治疗过程中营养需求,给予适当的按摩可有效促进患儿血液循环,缓解惊厥状态[9]。护理过程中患儿经常会出汗,若处理不当可能会出现压力性损伤,影响治疗效果,因此,本研究中指导家属及时更换清洗患儿衣物、床单被褥,并清洗患儿皮肤,保证干燥清爽,避免出现皮肤问题。
本研究结果显示,观察组家属对疾病认知、急救知识、降温方式知晓情况均优于对照组(P<0.05,P<0.01),提示无缝连接一体化急救护理模式可提高高热惊厥患儿家属对疾病相关知识的掌握程度。本研究结果显示,护理后,观察组患儿体温、退热时间、惊厥消退时间、住院时间及护理满意度均优于对照组(P<0.05),与其他研究结果相似,提示无缝连接一体化急救护理模式可缩短高热惊厥患儿的退热时间、惊厥时间、住院时间,改善患儿临床症状。本研究结果显示,观察组并发症、不良事件发生率均低于对照组(P<0.05),提示无缝连接一体化急救护理模式可降低高热惊厥患儿并发症及不良事件发生率。

