eCASH镇静干预的高流量吸氧护理在ICU呼吸衰竭患者中的应用
茅敏敏,陆玉梅,陈玉梅,丁菊红,杜凤燕
(南通市第三人民医院 江苏南通226007)
呼吸衰竭是ICU常见的重症疾病,因机体外呼吸功能障碍导致无法进行正常的气体交换,引起二氧化碳潴留和缺氧,主要临床表现为呼吸急促、精神症状、循环症状、发绀及严重的呼吸困难等[1]。目前,临床治疗呼吸衰竭的主要原则是强化呼吸支持,纠正缺氧症状,维持呼吸通畅,加重病情的同时,降低治疗效果[2]。eCASH镇静理念是利用最小剂量镇静药物,主要对患者进行镇痛、镇静治疗,从而使患者在治疗获得最大耐受性和舒适性,提高治疗依从性。2018年5月1日~2021年5月1日,我们对ICU住院治疗的53例呼吸衰竭患者实施eCASH镇静干预的高流量吸氧护理,取得满意效果。现报告如下。
1 资料与方法
1.1 临床资料 选取同期收治的98例ICU住院治疗的呼吸衰竭患者作为研究对象。纳入标准:①经临床体征评估,动脉血氧分压(PaO2)<60 mm Hg(1 mm Hg=0.133 kPa)者;②常规吸氧状态下氧合指数(PaO2/FiO2)150~250 mm Hg者;③监测呼吸频率≥25次/min者;④符合《2018年呼吸衰竭诊断指南》者;⑤符合实施镇静干预的相关指征,视觉疼痛评分≥4分、汉密顿焦虑量表(HAMA)评分≥14分者;⑥体质量指数(BMI)为18~30者;⑦家属对本研究内容了解并知情,签订知情同意书;⑧本研究经医院医学伦理委员会同意。排除标准:①长期酗酒或应用镇痛、麻醉药物者;②合并心、肝、肾等组织器官功能障碍者;③呼吸频率>40次/min或<8次/min者;④镇静躁动评分Riker≤2分,意识障碍者;⑤既往存在Ⅱ度及以上房室传导阻滞者;⑥心率<60次/min者;⑦呼吸道分泌物较多,无法进行引流者;⑧处于妊娠期或哺乳期者。根据倾向性评分将患者分为对照组45例和研究组53例,对照组男31例(68.89%)、女14例(31.11%),年龄(60.24±3.24)岁;病程(4.32±1.37)个月;急性生理与慢性健康评分(APACHEⅡ)为(10.56±2.34)分。研究组男34例(64.15%)、女19例(35.85%),年龄(61.19±3.08)岁;病程(4.51±1.18)个月;APACHE Ⅱ为(10.48±3.19)分。两组一般资料比较差异无统计学意义(P>0.05)。
1.2 方法
1.2.1 对照组 实施常规ICU护理干预。监测患者各项生命体征并定时准确记录;密切监测患者病情状况,若出现异常及时报告医生,并协助进行处理;遵医嘱实施用药治疗、检查化验、呼吸机治疗;定期协助患者翻身、叩背,取舒适的姿势和体位;实施吸痰护理时动作应轻柔、压力应适中,并在吸痰过程中密切观察患者表情及生命体征变化,避免出现抵抗心理和行为;遵医嘱实施药物镇静、饮食护理,随着意识状态进行心理疏导[3]。
1.2.2 研究组 在对照组基础上实施eCASH镇静干预的高流量吸氧护理,具体内容如下。
1.2.2.1 组建干预小组 选取1名责任医生,主要负责病情评估及下达医嘱;选取科室护士长为组长,负责组间干预计划、落实干预流程和规范,对整个干预计划进行监督和管理;选取科室主管护师作为副组长,符合培训、考核、监督及记录;选取科室工作≥5年责任护士作为组员,负责干预计划实施、问题反馈及措施的改进[4]。
1.2.2.2 疼痛评估及干预 急性评估患者的疼痛程度,同时明确引发疼痛的主要原因,在实施操作时或操作后15 min进行评估。对可正常交流患者应用数字评分量表(NRS),无法交流患者应用非语言疼痛量表(NVPS),当NRS≥4分或NVPS≥6分,应及时报告医生遵医嘱进行镇痛药物治疗,控制疼痛水平NRS≤3分或NVPS≤2分[5]。
1.2.2.3 镇静评估及干预 利用Richmond躁动镇静量表(RASS)对患者躁动情况进行评估,应每隔2 h评估1次。若RASS评分≥2分应排除疼痛对机体产生刺激,如低血压、尿管堵塞、呼吸抑制等;若无其他原因刺激,应遵医嘱选取右美托咪定静脉滴注,输注速度保持为0.02~0.07 g/(kg·h),使患者RASS评分维持在-2~0分[6]。
1.2.2.4 人文关系干预 ①睡眠护理:应尽量在22:00前完成诊疗及护理操作,在7:00后护理人员每2 h提醒患者1次时间,使其存在时间观念,按时入眠,询问患者意见利用眼罩等物品以提高睡眠质量[7]。②有效沟通:在患者清醒期间,每隔2 h询问1次感受,并给予鼓励和安慰;指导无法语言表达者,通过点头、眨眼或伸手来表达自己内心感受;与家属加强沟通,嘱其给予支持,并增加每日探视时间。
1.2.2.5 肢体康复训练 ①意识模糊者:此类患者主要由护理人员协助实施关节被动活动训练,在肩部至趾关节等全身关节进行被动的屈曲、伸展训练,每次训练时间15 min,2次/d。②意识清醒者:逐渐抬高清醒者床头,以耐受为宜。指导未实施机械通气者进行缩唇呼吸训练,吸气时保持缩唇状态,缓慢将气体呼出并收缩腹部,保持吸气和呼气比例为1∶2,每次训练15~20 min,3~4次/d;指导实施机械通气者进行腹式呼吸训练,将双手分别放置在腹部和胸部,利用鼻子缓慢吸气,感受膈肌松弛状态,并感受手在腹部抬起,另一只手保持不动,然后进行呼气,感受手在腹部下降,每次练习5~15 min,5~7次/d。
1.2.2.6 高流量吸氧 调整氧流量为20~40 L/min,保持浓度为30%~50%,温度维持37 ℃,湿度100%,连接氧气面罩实施氧气吸入,并密切监测血液动力学指标和生命体征变化。
1.3 评价指标 ①血液动力学变化:比较两组干预前后呼吸频率、血氧饱和度、平均动脉压。②呼吸功能:比较两组干预前后第1秒时间肺活量(FEV 1.0)、呼气流速峰值(PEF)、肺活量(VC)。③镇静效果和治疗指标:比较两组镇静达标、镇静达标时间、停药清醒时间、转机械通气治疗率、ICU住院时间、转机械通气治疗时间。④不良反应:比较两组低血压、心动过缓、谵妄、低氧血症发生情况。
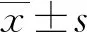
2 结果
2.1 两组干预前后血液动力学变化、呼吸功能指标比较 见表1。

表1 两组干预前后血液动力学变化、呼吸功能指标比较
2.2 两组镇静效果、治疗指标比较 见表2。

表2 两组镇静效果、治疗指标比较
2.3 两组不良反应发生情况比较 见表3。
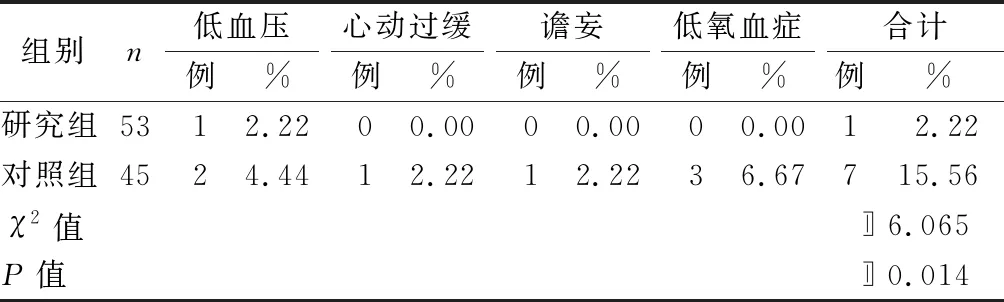
表3 两组不良反应发生情况比较
3 讨论
呼吸衰竭患者存在气体交换障碍和肺通气不足症状,使机体在治疗中出现严重缺氧,引起代谢和生理功能紊乱,故在治疗中及时纠正缺氧是治疗呼吸衰竭的关键。大部分呼吸衰竭患者需要进行机械通气,虽然能够维持呼吸状态,但在治疗中机体营养状态、生理功能降低及抑郁情绪的产生,易出现人机对抗、导管脱落等不良事件,降低疾病治疗效果[8]。而以往常规镇静中,无法准确掌握镇静程度,易导致镇静过度,不仅影响机械通气患者正常脱机,还易引起多种不良反应,对生命安全造成威胁。
eCASH镇静干预结合eCASH理念、镇静治疗及镇静护理,其中eCASH理念主要重视以患者为主体的镇静治疗和护理。而eCASH镇静干预是在进行镇静评估基础上实施最小剂量的镇静治疗,并配合科学、完善的护理措施,使患者在治疗过程中保持平静舒适的状态。而镇静药物右美托咪取得显著的镇痛、镇静效果,从而有效预防谵妄发生。而相对低流量氧气吸入,本研究应用高流量氧气吸入,保证患者吸入氧气的温度、湿度及浓度,避免因氧浓度过高抑制呼吸,同时帮助患者减少呼吸做功,改善呼吸状况。本研究结果显示,干预后1周,两组呼吸频率、平均动脉压、血氧饱和度、FEV 1.0、PEF、VC均优于干预前(P<0.01),且研究组优于对照组(P<0.01);研究组镇静效果、治疗指标改善均优于对照组(P<0.01,P<0.05),与闫伟华等[9]研究结果一致。分析原因:通过实施eCASH镇静干预的高流量吸氧,通过镇静治疗和护理,在达到镇痛目标后实施最小化的镇静方式,使护理人员对镇静效果做出及时、明确的评估,进而实施镇静治疗后达到较好的镇静效果,提高镇静达标率的同时,缩短镇静达标时间及机械通气时间。而高流量吸氧的实施,通过低水平气道正压通气将外界气体进行湿化,保证适宜的湿度和温度,提高氧气吸入的浓度,减少吸气阻力的同时,降低呼吸做功,改善呼吸功能,维持血液动力学指标的改善[10]。本研究结果显示,研究组低血压、心动过缓、谵妄、低氧血症等不良反应发生率低于对照组(P<0.05),与其他研究结果一致。分析原因:实施 eCASH镇静干预的高流量吸氧,具有较高的安全性且干预效果显著,在实施镇痛、镇静干预基础上,配合相应人文关系和肢体康复训练,促进机体功能快速恢复的同时,提升免疫能力,从而减少不良反应的发生。
综上所述,在ICU呼吸衰竭患者中应用eCASH镇静干预的高流量吸氧护理,能够达到有效镇静的目的,纠正缺氧症状,促进呼吸功能恢复,提高疾病治疗效果。

