子宫广泛缩减-重建术联合LNG-IUS治疗重度弥漫性子宫腺肌病的临床研究
谢 愿,董 燕,孙 琳
(济宁医学院附属医院妇产科,济宁 272100)
子宫腺肌病是子宫内膜侵入子宫肌层生长而引起的病变,其中病变呈弥漫性生长者被称为弥漫性子宫腺肌病,其作为异常子宫出血和继发性痛经的主要原因,导致慢性盆腔疼痛和月经紊乱[1],严重影响患者的生活质量。目前,临床上治疗子宫腺肌病的方法有多种,但都存在着不足和局限性。由于缺乏良好的药物治疗弥漫性子宫腺肌病,手术治疗仍是主要治疗方式。传统子宫切除术可根治子宫腺肌病,但随着生活质量的提高,越来越多的子宫腺肌病患者要求保留子宫,保守性手术逐渐被大众认可[2]。近年来,“双瓣法”“三瓣法”逐步用于治疗弥漫性子宫腺肌病患者,特别是要求保留生育功能者,术中需避免损伤输卵管间质部,往往存在残留部分病灶可能,增加复发风险[3-4]。肌壁广泛缩减术借用减瘤术的理念,在能重建子宫的前提下尽量多地切除病灶组织,相对于“双瓣法”“三瓣法”切除病灶更为彻底,尤其适用于要求保留子宫且无生育要求的患者。研究表明,与单独手术治疗相比,手术与左炔诺孕酮宫内缓释系统(levonorgestrel intrauterine system,LNG-IUS)或促性腺激素释放激素激动剂(gonadotropin releasing hormone agonist,GnRH-a)联合对于子宫腺肌病有更好的临床治疗效果[5-6]。本院尝试实施子宫广泛缩减-重建术(radical uterine volume reduction and reconstruction of the uterus,RURU)联合LNG-IUS治疗重度弥漫性子宫腺肌病,现就该术式的安全性及临床疗效报道如下。
1 资料与方法
1.1 资料来源 回顾分析济宁医学院附属医院2020年9月至2021年6月收治的40例重度弥漫性子宫腺肌病患者的临床资料。患者均有痛经史,且经妇科检查、糖类抗原125(carbohydrate antigen 125,CA125)、经阴超声及盆腔MRI确诊为重度弥漫性子宫腺肌病。所有参与者都获得了书面知情同意。纳入标准:证实为弥漫性子宫腺肌病且病变直径>50mm的重度患者。排除标准:有生育要求的轻中度患者,局灶性腺肌病患者,有手术禁忌证,合并恶性肿瘤等。
1.2 手术方法 患者取平卧位,全麻后于下腹部做横切口,提出子宫,垂体后叶素稀释液注射宫体肌层,止血带于子宫峡部环扎阻断子宫血运。沿宫底部中心纵行或“H”型切开子宫肌层至宫腔,于浆膜层下0.5cm向两侧及宫颈方向分离浆肌层与肌壁病灶,直至子宫峡部水平。于内膜外约0.5cm分离黏膜下肌层与肌壁病灶,并逐渐切开达峡部水平,切除两切口之间及峡部上方的大部分肌层组织。修剪多余浆肌层及内膜层(预留宫腔纵径3~4cm),放置LNG-IUS,用2/0可吸收线缝合关闭内膜层以重建宫腔。将两侧修剪后浆肌层向中线靠拢、间断缝合关闭死腔,使剩余浆肌层和内膜层重新形成新的子宫壁。移除止血带,对腹腔进行清洗,盆腔放置引流管。见图1。
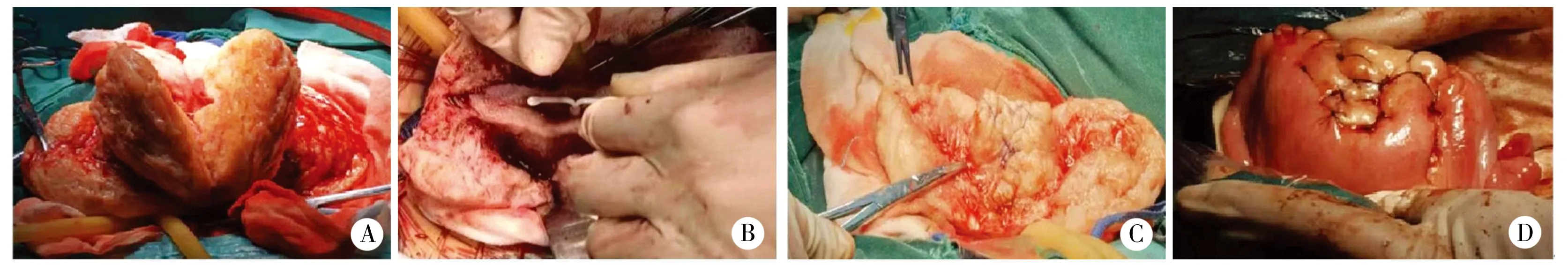
图1 手术方法及步骤
1.3 观察指标 观察术中出血量、手术时间、留置尿管及引流管时间、住院时间及术后并发症,评估手术安全性;术后3、6个月对患者随访并收集患者血清CA125水平、抗苗勒氏管激素(Anti-Mullerian hormone,AMH)、子宫体积、痛经疼痛评分及月经量,评估临床疗效。痛经的程度用视觉模拟量表(visual analogue scale,VAS)评估。月经量用感觉量表(sensation quantity scale,SQS)评估,分为以下六个程度:非常大的量、大的量、中等的量、小的量、非常小的量和零,分别用5、4、3、2、1和0分的相应分数表示。子宫体积根据公式计算,V=π/6×a×b×c(V指子宫体积;a、b和c分别表示MR测量的子宫长度、宽度和厚度)。
1.4 学习曲线 学习曲线主要依据手术时间、术中出血量、住院时间、输血率及留置引流管时间等指标来评价。手术时间及术中出血量是术中客观记录指标,也是最直接反映术者是否熟练掌握手术的指标。手术均由同一术者主刀及同组医师共同完成,根据总手术时间(切皮到切口缝合结束)、术中出血量分析手术的学习曲线图。

2 结 果
2.1 一般情况 患者均有痛经、经量增多及子宫增大,术前均表现出不同程度的痛经和经血量增加。患者平均年龄(39.50±3.47)岁,平均BMI为(25.38±3.09)kg/m2,孕次(1.70±0.61)次,产次(3.30±1.40)次。术前平均痛经VAS评分和月经量SQS评分分别为(8.28±1.11)分和(4.75±0.59)分,平均子宫体积(V)为(270.29±146.53)cm3。
2.2 手术安全性 患者均顺利完成手术,无输血,无术后严重并发症。平均手术时间(132.45±38.4)min,平均术中出血量(62.75±52.03)mL,术后排气时间(1.68±0.57)d,术后第一天平均引流量(137.7±13.42)mL,术后留置引流管时间(4.08±1.07)d,术后留置尿管时间(1.20±0.46)d。住院时间(6.63±1.17)d。术后病理均证实子宫腺肌病。
2.3 手术效果 患者术后痛经情况较术前明显改善(P<0.05),经量较术前明显减少(P<0.05),血红蛋白较术前升高(P<0.05),CA125已降至正常水平(P<0.05),AMH术前术后比较差异无统计学意义(P>0.05),MRI显示子宫的大小形态恢复正常。见表1、图2。

表1 手术前后不同指标参数比较

图2 重度子宫腺肌病术前及术后3月MRI图像比较
2.4 学习曲线绘制 以患者手术日期先后顺序每10例为1个小组,40例患者共分为A组、B组、C组和D组。手术时间方面,A组手术时间[(167.0±13.5)min]明显长于B组[(127.1±17.5)min]、C组[(118.3±20.0)min]、D组[(107.7±29.6)min],且差异有统计学意义(P<0.001),后三组比较差异无统计学意义(P>0.05)。术中出血量方面,A组的术中出血量[110.0(50.0,300.0)mL]明显多于B组[53.0(30.0,80.0)mL]、C组[46.0(20.0,80.0)mL]和D组[42.0(20.0,100.0)mL],差异有统计学意义(P<0.001),后三组比较差异无统计学意义(P>0.05)。对手术时间和手术出血量采用X-Y散点图及对数变化曲线拟合处理后,可以看出随着手术例数的增加,手术时间和出血量在明显下降后逐步趋于平稳,进入平台期,见图3、4。表明术者经10例手术后,学习曲线进入平台期。
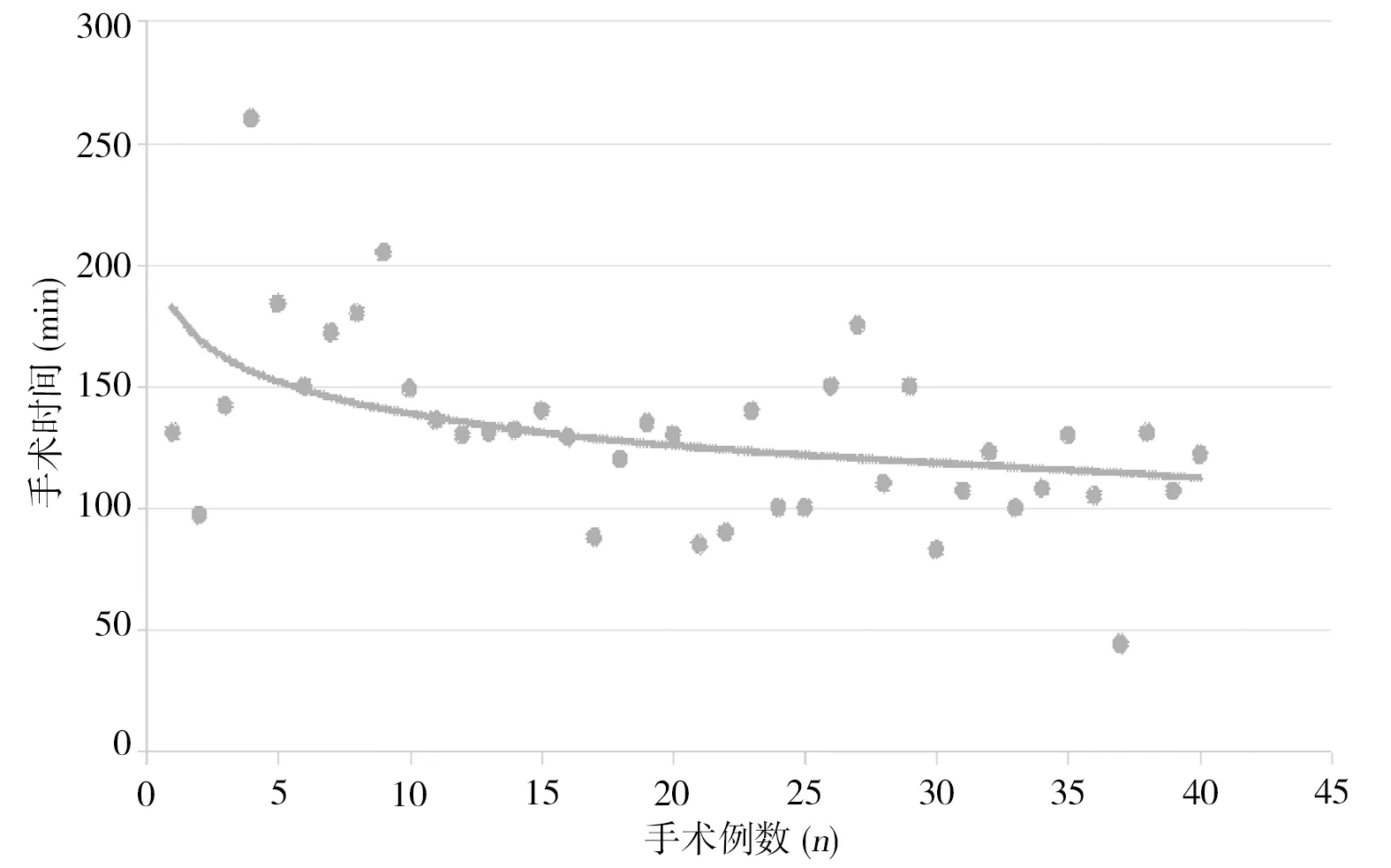
图3 手术时间与手术例数关系
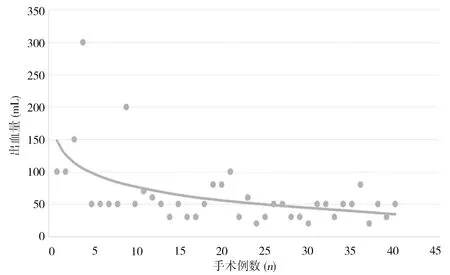
图4 出血量与手术例数关系
3 讨 论
子宫腺肌病的发病率逐年增多,主要表现为继发性痛经并进行性加重、异常子宫出血、子宫增大及生育力低下等诸多临床问题[7]。研究结果显示,子宫腺肌病患者肌层异常纤维化和痛经VAS评分正相关,随着病程的进展,纤维化程度逐渐加重,导致药物治疗困难[8],严重影响患者生活质量,增加医疗支出和社会负担。
近年来,随着生活质量的提高,越来越多的子宫腺肌病患者要求保留子宫。LNG-IUS作为一种高效孕激素,逐步用于治疗轻度子宫腺肌病,单独应用可明显减少病灶大小[9]。然而,在重度子宫腺肌病,特别是重度弥漫性子宫腺肌病患者中没有观察到这些效果,可能是因其有效成分(左炔诺孕酮)主要在子宫内膜附近而无法释放到弥漫增厚的子宫肌层中[10]。子宫腺肌症是一种雌激素依赖性疾病,GnRH-a可将雌激素水平降低至绝经期水平,促进子宫腺肌病术后残余病灶萎缩,但GnRH-a应用一般不超过6个月,停药后复发风险高[11-12]。由于缺乏良好的药物治疗弥漫性子宫腺肌病,诸多学者开始逐步研究保守性手术治疗该病。Tellum等[13]描述了一种治疗弥漫性腺肌病的新型手术,但手术仅限于切除部分肌壁,相当于病变的局部扩大切除,通常难以完全切除病灶,导致术后疼痛复发。肌壁广泛缩减术在能重建子宫的前提下尽量多地切除病灶组织,相对于“双瓣法”“三瓣法”切除病灶更为彻底,尤其适用于要求保留子宫且无生育要求的患者。因此,本研究旨在探讨子宫广泛缩减-重建术联合LNG-IUS治疗重度弥漫性子宫腺肌病的可行性、安全性及临床疗效。
研究显示,子宫体积超过150mL是LNG-IUS治疗失败的独立危险因素。本研究术中大部分子宫肌层病灶被切除,宫腔明显缩小,恢复宫腔形态同时放置LNG-IUS,可以降低LNG-IUS的排出率,持续对抗雌激素,大大降低了腺肌病灶复发或新发的可能[14]。术后随访结果显示,约3例患者术后1月出现少量阴道流血,第一次月经来潮时,痛经情况明显改善,术后3、6个月的痛经评分和月经量显著降低,AMH无明显变化,CA125降至正常水平,子宫恢复正常体积且维持良好。表明该术式治疗弥漫性子宫腺肌病的疗效确切。
因术中广泛切除肌壁腺肌病灶,保留的浆肌层和宫腔之间几乎完全脱离,部分患者宫腔过大需要开放宫腔并修整,因此常见的并发症是术中出血、术后感染、子宫血肿等。术中应确切止血及术后给予预防感染治疗,避免严重并发症发生。术中出血是术中最严重的并发症之一。本研究中,2例术中出血超过200mL,发生在开展手术早期阶段,通过学习曲线(10例)后,术中出血量明显减少。子宫体的血供主要来源于宫体两侧的子宫动脉上行支以及分支,切除病灶时避免过度靠近子宫侧缘伤及血管,以有效减少出血。此外,重建子宫过程中,采取间断缝合浆肌层与对应宫腔周围肌层的方式,可有效关闭死腔,避免夹层出血。尽管能量器械可减少出血,但其热效应可致病变组织变性及变色,不利于区分病变和正常组织,且对于创面的愈合存在不利的影响,应尽量采取冷刀切割。因术中宫腔开放、创面大、存在腔隙夹层等原因,术后感染亦是严重的并发症之一,严重影响患者的安全与疗效。术中注意无菌操作、关闭宫腔后及时更换手套、生理盐水反复冲洗创面等措施可有效减少术后的感染风险,同时术后应加强预防感染治疗,本研究40例患者均未发生严重感染。LNG-IUS放置的时机存在争议,本研究采取了术中放置后关闭宫腔的方式,随访期间LNG-IUS位置正常,无脱落以及异位等不良事件发生。
本研究对该术式的学习曲线进行了分析。学习曲线初期病例的出血量及手术时间显著高于后期组。但随着手术经验的积累及操作的熟练,手术的安全性和流畅度明显提升,手术时间明显缩短。本研究表明,对于已有丰富开腹经验的外科医师,需积累约10例手术,来度过学习曲线,达到稳定和高效。
综上所述,子宫广泛缩减-重建术联合LNG-IUS对于重度弥漫性子宫腺肌病,尤其药物治疗效果不佳且无生育要求的患者,能明显减轻痛经,减少月经量,满足患者保留子宫的愿望,是治疗重度弥漫性子宫腺肌病的一种安全、有效及可行的治疗方式,可在多级医院推广。本研究样本量较小、随访时间较短,长期疗效、复发率及安全性仍需后续大样本、长时间观察。此外,对于子宫重建后血流动力学的影响、卵巢功能的影响仍需进一步研究。

