降钙素原联合血小板/淋巴细胞比值对脓毒症28 d死亡预测价值
陈丽君 瞿嵘
脓毒症是一种常见而严重的疾病,导致高死亡率和发病率,也导致生活质量下降[1]。在脓毒症患者中生物标记物的应用效果已得到证实,包括诊断、预后评估和治疗指导等[2]。脓毒症生物标志物可以提供其他指标无法提供的信息,因此可以帮助临床决策,如果生物标记物能够早期准确诊断脓毒症,则可以进行及时和适当的抗生素治疗[3]。许多潜在的脓毒症生物标志物已经被提出,降钙素原(PCT)和C反应蛋白(CRP)是最常研究的。目前,血小板/淋巴细胞比值(PLR)已经在临床中得到较多应用,取得满意效果,如杨原等[4]的研究显示,PLR是维持性血液透析患者全因死亡的强预测因子;华科雷等[5]研究亦指出,PLR与新辅助化疗胃癌患者预后密切相关。本研究分析了PCT联合PLR对脓毒症患者28 d死亡的预测价值,现报道如下。
1 资料与方法
1.1 一般资料 通过便利抽样法,回顾性分析2020年1月-2021年6月惠州市中心人民医院收治的130例脓毒症患者的临床资料。纳入标准:(1)年龄18周岁及以上;(2)临床资料齐整;(3)均符合文献[6]中的临床诊断标准。排除标准:(1)入院24 h内死亡;(2)放弃治疗;(3)伴有自身免疫性疾病、恶性肿瘤或血液系统疾病。根据患者28 d预后情况分为存活组(n=94)和死亡组(n=36)。本研究符合《赫尔辛基宣言》要求。
1.2 方法(1)一般资料收集。由专人通过自制一般资料收集问卷详细收集患者的一般资料,包括性别、年龄、身高、体重、体重指数、平均动脉压、感染部位、基础疾病、序贯器官衰竭(SOFA)评分、急性生理与慢性健康状况评价Ⅱ(APACHEⅡ)评分及28 d预后情况等。(2)实验室指标。患者入院24 h内完成实验室指标检测,包括血小板计数、淋巴细胞绝对值、PCT、白细胞计数等,并计算血小板与淋巴细胞绝对值的比值,即PLR。
1.3 统计学处理 通过SPSS 22.0统计分析数据,计量资料用(xˉ±s)表示,比较采用t检验;计数资料用率(%)表示,比较采用χ2检验;通过logistic回归进行多因素分析;通过ROC曲线进行预测价值分析。P<0.05为差异有统计学意义。
2 结果
2.1 存活组和死亡组一般资料比较 死亡组患者PCT、PLR、APACHEⅡ评分及SOFA评分均高于存活组(P<0.05)。两组年龄、性别、体重指数、平均动脉压、白细胞计数、糖尿病、冠心病及感染部位比较,差异均无统计学意义(P>0.05)。见表1。

表1 存活组和死亡组一般资料比较

表1 (续)
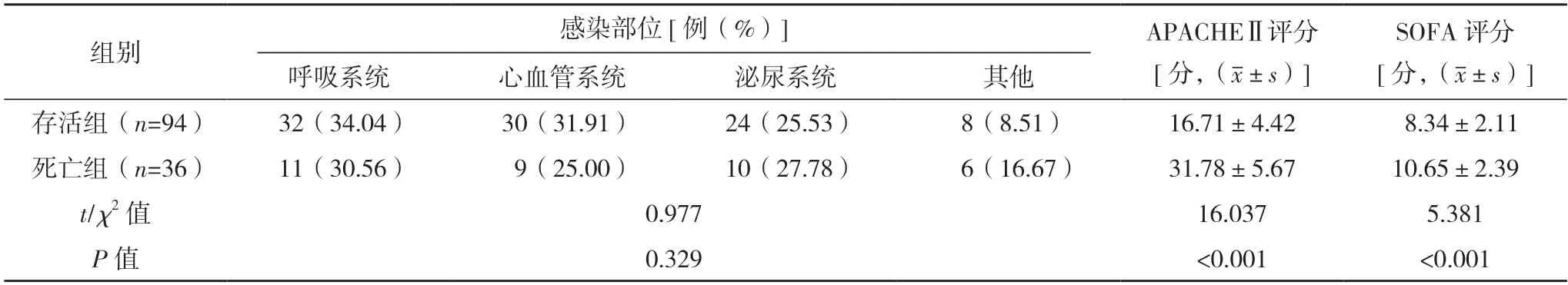
表1 (续)
2.2 影响脓毒症患者预后的多因素分析 将PCT(实际值)、PLR(实际值)、APACHEⅡ评分(实际值)、SOFA评分(实际值)作为自变量,将28 d预后情况(存活=1,死亡=0)作为应变量进行logistic回归分析,结果显示,PCT、PLR、APACHEⅡ评分及SOFA评分是脓毒症患者28 d预后的独立危险因素(P<0.05),见表2。
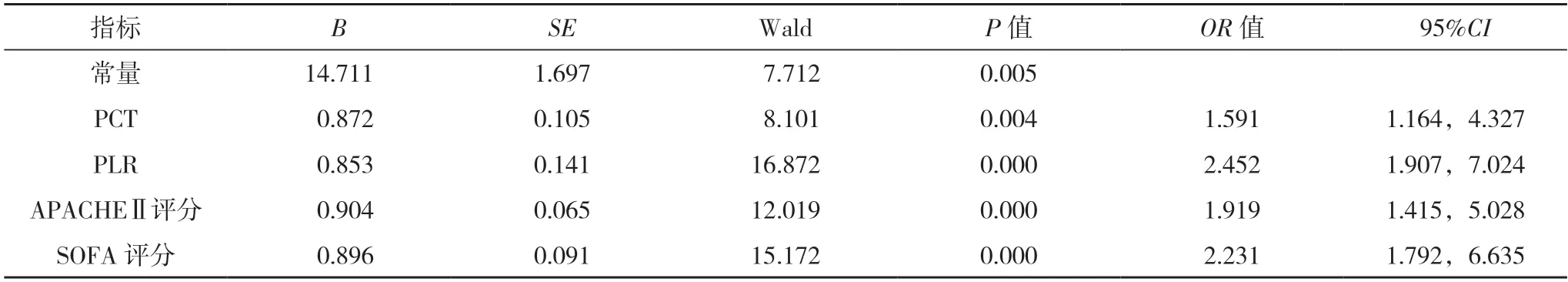
表2 影响脓毒症预后的多因素分析
2.3 PCT联合PLR对脓毒症患者死亡的预测价值 ROC曲线分析结果显示,PCT联合PLR对脓毒症患者28 d预后的预测价值优于PCT、PLR单独应用,曲线下面积(AUC)为0.862,95%CI(0.772,0.951),见表3、图1。

图1 PCT、PLR、PCT联合PLR早期预测脓毒症患者死亡的ROC曲线

表3 PCT联合PLR对脓毒症患者死亡的预测价值
3 讨论
脓毒症是一种威胁生命的器官功能障碍综合征,由宿主对感染反应的失调引起。脓毒症的主要病因是细菌、真菌和病毒感染,过去几十年的临床和临床前研究有助于更好地理解脓毒症的病理生理。由于其异质性,脓毒症的临床诊断、治疗及预后评估等工作仍然具有挑战性,并且仍然缺乏针对脓毒症的治疗选择[7-8]。但目前依靠某一种生物标记物难以协助临床医生做出准确的病情评估,迫切需要寻找新的生物标记物,单独或联合应用来提高评估脓毒症病情的准确性,为治疗提供帮助,最终降低脓毒症患者的死亡率[9]。
研究指出,炎症反应在脓毒症的病理生理过程中起着关键作用,这与死亡率的增加密切相关[10-11]。PCT是评价炎症反应常用的生物标记物,敏感度高,其血清PCT水平与炎症反应程度及器官功能障碍程度存在密切关系[12]。在脓毒症患者中,炎症介质可促进PCT大量合成及释放,使得血清PCT水平在脓毒症发病早期持续升高[13]。本研究结果显示,死亡组患者的血清PCT水平高于存活组(P<0.05);进一步分析发现,PCT是影响脓毒症患者预后的独立危险因素(P<0.05),说明PCT与脓毒症患者28 d预后密切相关,这与临床相关研究结果基本一致[14]。
脓毒症患者存在免疫抑制特征,例如会出现迟发型高敏反应降低等。同时,机体内环境也是脓毒症患者抗炎治疗无效的重要原因,在脓毒症发病早期患者体内炎症介质会明显增多,而在发病晚期会出现免疫抑制情况[15]。在脓毒症发病期间,血小板功能障碍是导致患者器官功能障碍的重要因素。研究显示,血小板在机体炎症变化及免疫调节中起到了重要作用,可以通过促使炎性细胞因子释放及与巨噬细胞、淋巴细胞等免疫细胞相互作用,从而发挥促炎作用[16]。有研究显示,当机体血液中的淋巴细胞水平明显降低时,反映了炎症反应亢进[17]。近年来,越来越多的研究结果显示,PLR与全身炎症存在密切关系,PLR可能对多种疾病发展及预后存在影响,如糖尿病和动脉粥样硬化等[18-19]。
尽管脓毒症的病理生理学和治疗策略取得了重大进展,但死亡率仍然很高。因此,在脓毒症的早期阶段,确定预后差的高危患者对于及时、充分的干预至关重要。本研究结果显示,死亡组PLR高于存活组(P<0.05);进一步分析发现,PLR是影响脓毒症患者预后的独立危险因素(P<0.05),说明PLR不仅能够在一定程度上反映脓毒症患者的炎症反应程度,而且与脓毒症患者28 d预后密切相关。王平等[20]研究中发现,PLR与脓毒症患者的病情程度相关,PLR越高则患者的病情程度越严重。Shen等[21]的一项回顾性研究发现,入院时高PLR与脓毒症患者的死亡率增加相关。本研究中通过ROC曲线发现,PCT联合PLR对脓毒症患者28 d预后的预测价值优于PCT、PLR单独应用,AUC为0.862,95%CI(0.772,0.951),说明PCT、PLR二者联合可进一步提高脓毒症患者28 d预后的预测效果。既往研究证实,APACHEⅡ评分、SOFA评分与脓毒症患者28 d预后密切相关[22]。本研究发现,APACHEⅡ评分及SOFA评分是脓毒症患者28 d预后的独立危险因素(P<0.05),这与临床相关研究结果一致。因此,还需要加强脓毒症患者入院时整体情况评估,以更好地改善患者预后。
PCT、PLR是影响脓毒症患者28 d预后重要因素,在患者死亡预测中具有重要应用价值,且二者联合可进一步提高预测效果,值得临床重视。不过本研究属于横断面形式的研究,样本量不足,可能对研究结果造成偏倚,随后可开展前瞻性、大样本及多中心研究,进一步阐释脓毒症患者28 d死亡与PCT、PLR之间的明确关系,为临床针对性干预提供准确参考。

