CD3+T淋巴细胞计数联合早期预警评分对重症肺炎患者28 d死亡风险的预测价值*
于乃浩,褚玉茹,刘娜娜,王玥,李亚莉,阚建英
(天津市中医药研究院附属医院 重症医学科,天津 300120)
重症肺炎是由细菌或病毒引起的肺部炎症,重症肺炎易引起严重肺损伤及呼吸衰竭,还会导致肝肾功能不全、脓毒症及多器官功能障碍综合征,是医院重症监护室(intensive care unit,ICU)患者死亡的主要病因[1-2]。准确预测重症肺炎患者预后情况,在指导临床治疗,合理分配医疗资源中具有重要意义[3]。目前,重症肺炎预后评估多依靠临床症状、实验室指标及影像学资料等,但以上方法均具有一定局限性。寻找有效预测重症肺炎预后的新指标,一直是临床研究的重点。早期预警评分(early warning score,EWS)是临床评估入院患者病情的常用量表,其评估内容简单,结果获取时间短。有研究表明,EWS 能准确判断重症肺炎患者的危险程度,在预测患者预后状况中也有较高的应用价值[4]。T 淋巴细胞是人体免疫的重要组成部分。有研究表示,T 淋巴细胞亚群异常变化在反映重症肺炎病情及预后中效能良好[5]。目前,我国EWS 评分联合T 淋巴细胞亚群评估重症肺炎患者预后的研究较少,为此本研究探讨其联合应用在评估重症肺炎患者预后中的价值。
1 资料与方法
1.1 研究对象
选取2020 年6 月—2021 年5 月天津市中医药研究院附属医院收治的78 例重症肺炎患者为研究对象。本研究经医院医学伦理委员会批准,患者及其家属签署知情同意书。
1.2 纳入与排除标准
1.2.1 纳入标准 ①符合2007 年美国感染疾病协会与美国胸科学会制定的重症肺炎诊断标准:符合以下任意1 项主要标准或3 项次要标准即可确诊;主要标准包括需有创机械通气、感染休克需血管收缩剂治疗;次要标准包括呼吸频率≥ 30 次/min、氧合指数(PaO2/FiO2)≤ 250、多肺叶浸润、意识障碍/定向障碍、血尿素氮(blood urea nitrogen,BUN)≥7 mmol/L、白细胞计数(white blood cell count,WBC)<4.0×109/L、血小板<10.0×109/L、体温<36℃、低血压需强力液体复苏。②患者基础性疾病及病史资料完整。③可配合完成研究。
1.2.2 排除标准 ①合并恶性肿瘤;②肝硬化;③自身免疫性疾病;④急性肺栓塞、肺结核;⑤住院时间<24 h;⑥28 d 随访资料缺失。
1.3 外周血T淋巴亚群检测
采集患者静脉血2 mL,用流式细胞仪检测外周血T 淋巴亚群分布情况,检测指标包括CD3+、CD4+、CD8+,并计算CD4+/CD8+。
1.4 EWS评分
由同一位接受过专业训练的人员对患者进行入院时EWS 评分,评分标准见表1[6]。EWS 评分>5 分时说明疾病恶化可能性较大,EWS 评分>9 分则提示死亡危险性明显增加,患者必须在医护人员陪同下外出,并备齐急救用品。
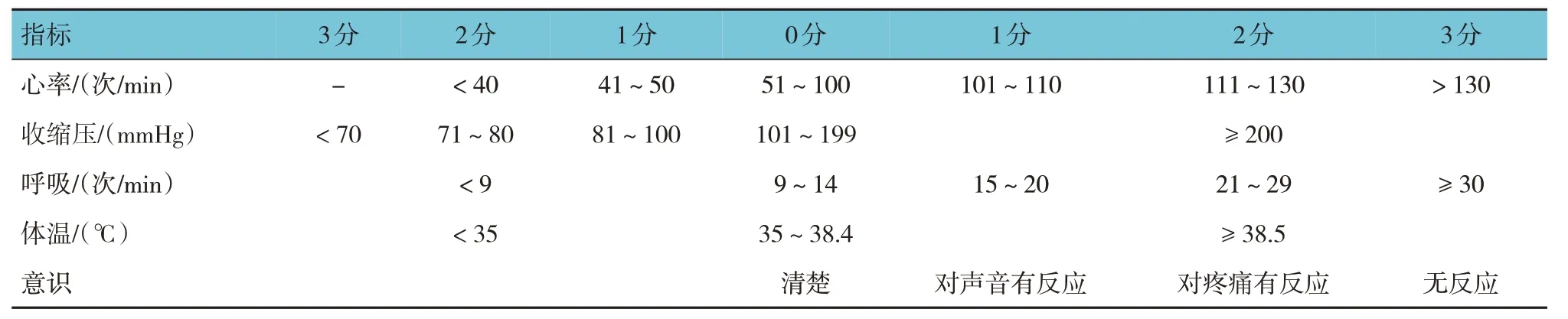
表1 EWS评分标准
1.5 资料收集
收集患者性别、年龄、基础性疾病、入院时急性生理学和慢性健康状况评估Ⅱ(acute physiology and chronic health evaluation Ⅱ,APACHE Ⅱ)评分、脓毒症相关性器官功能衰竭评价(sepsis-related organ failure assessment,SOFA)评分、Murray 肺损伤评分、入院时体温、呼吸频率、收缩压(systolic blood pressure,SBP)、舒张压(diastolic blood pressure,DBP)、动脉血氧分压(arterial partial pressure of oxygen,PaO2)、动脉血二氧化碳分压(arterial partial pressure of carbon dioxide,PaCO2)、PaO2/FiO2、ICU 住院时间、机械通气时间等资料。
随访28 d,统计患者生存情况,将其分为存活组与死亡组。比较两组入院时临床资料,分析影响重症肺炎患者28 d 死亡的危险因素。
绘制受试者工作特征(receiver operating characteristic,ROC)曲线,分析入院时外周血CD3+、EWS 评分在预测重度肺炎患者28 d 死亡中的价值。
1.6 统计学方法
数据分析采用SPSS 19.0 统计软件。计数资料以构成比表示,比较用χ2检验;计量资料以均数±标准差()表示,比较用t检验;相关性分析采用法;影响因素的分析用一般多因素Logistic回归模型;绘制ROC 曲线。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者入院时临床特征及基线资料比较
随访28 d,25 例患者死亡。死亡组与存活组入院时SOFA 评分、APACHEⅡ评分、ICU 住院时间及机械通气时间比较,经t检验,差异有统计学意义(P<0.05),死亡组SOFA 评分、APACHEⅡ评分高于存活组,死亡组ICU 住院时间和机械通气时间长于存活组。死亡组与存活组性别、年龄、基础性疾病、Murray 肺损伤评分、体温、呼吸频率、WBC、SBP、DBP、PaO2/FiO2及PaO2比较,差异无统计学意义(P>0.05)。见表2。
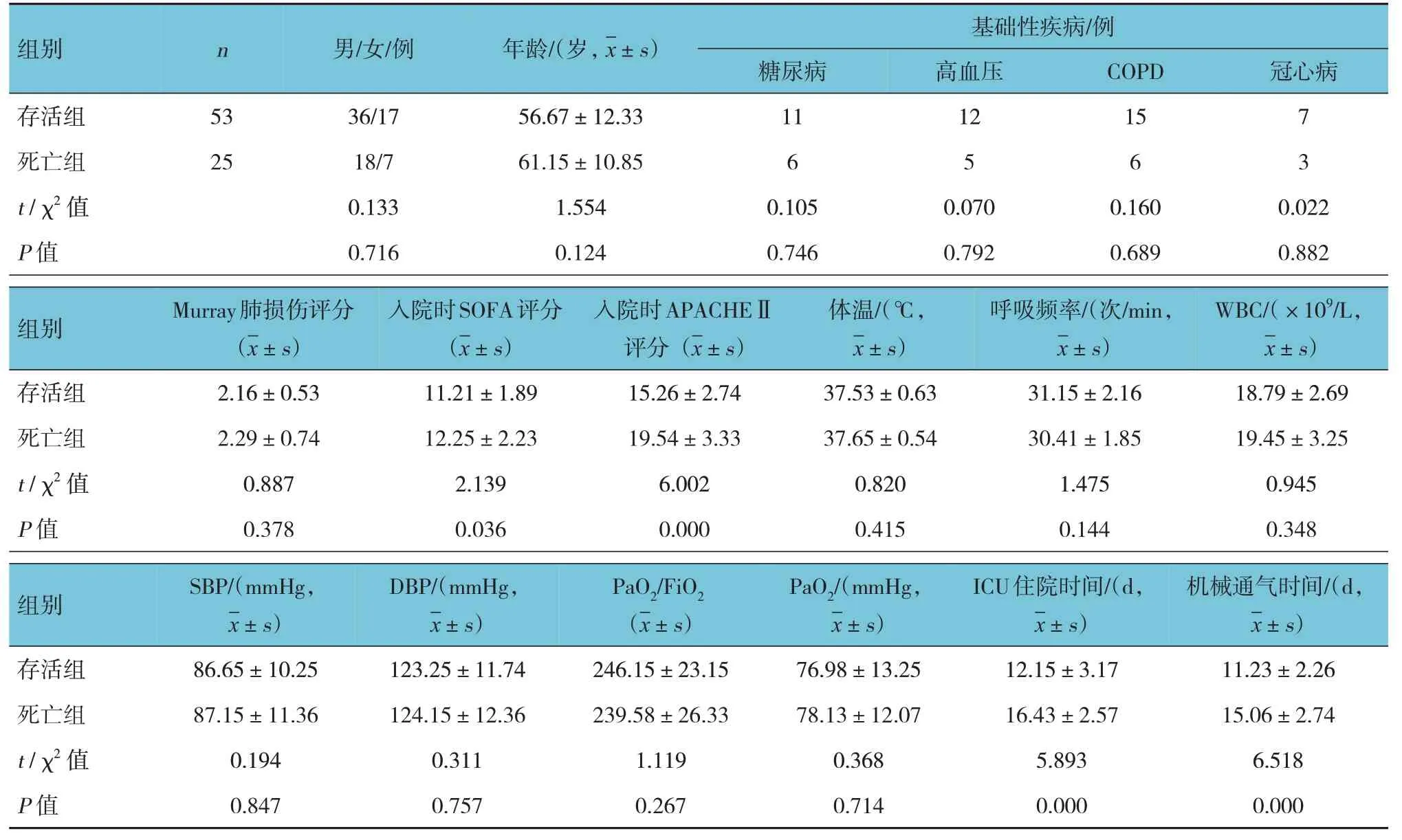
表2 存活组与死亡组入院时临床特征及基线资料比较
2.2 两组患者入院时外周血T 淋巴细胞亚群分布
死亡组与存活组入院时外周血CD3+、CD4+及CD8+比较,经t检验,差异有统计学意义(P<0.05),死亡组CD3+、CD4+及CD8+少于存活组;死亡组与存活组入院时CD4+/CD8+比较,经t检验,差异无统计学意义(P>0.05)。见表3。
表3 两组患者入院时外周血T淋巴细胞亚群分布()
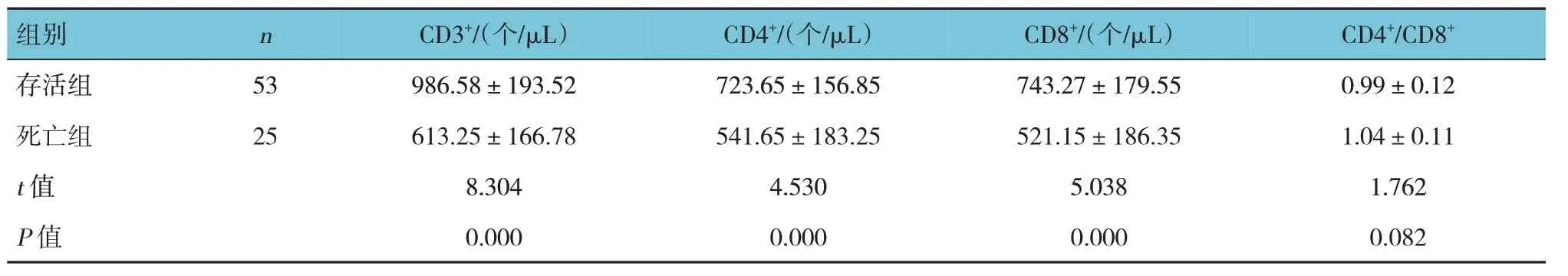
表3 两组患者入院时外周血T淋巴细胞亚群分布()
2.3 两组患者入院时EWS评分
存活组、死亡组患者入院时EWS 评分分别为(5.49±1.66)分和(7.69±1.79)分,经t检验,差异有统计学意义(t=5.327,P=0.000),死亡组EWS 评分高于存活组。
2.4 死亡组入院时外周血T 淋巴细胞亚群分布与EWS评分的相关性
Pearson 相关性分析结果显示,死亡组患者入院时外周血CD3+与EWS 评分呈负相关(r=-0.422,P=0.000),CD4+、CD8+、CD4+/CD8+与EWS评分无相关性(r=-0.113、-0.122 和-0.171,P=0.684、0.682 和0.661)。
2.5 入院时CD3+、EWS 评分预测重症肺炎患者28 d死亡的价值
ROC 曲线分析结果表明,入院时CD3+(敏感性为73.9%,特异性为81.1%)、EWS 评分(敏感性为91.3%,特异性为54.7%)预测重症肺炎患者28 d 死亡效能良好,且两者联合应用可有效提高各指标单独应用效能(敏感性为78.3%,特异性为77.4%)。见表4 和图1。

图1 入院时CD3+、EWS评分预测重症肺炎患者28 d死亡的ROC曲线
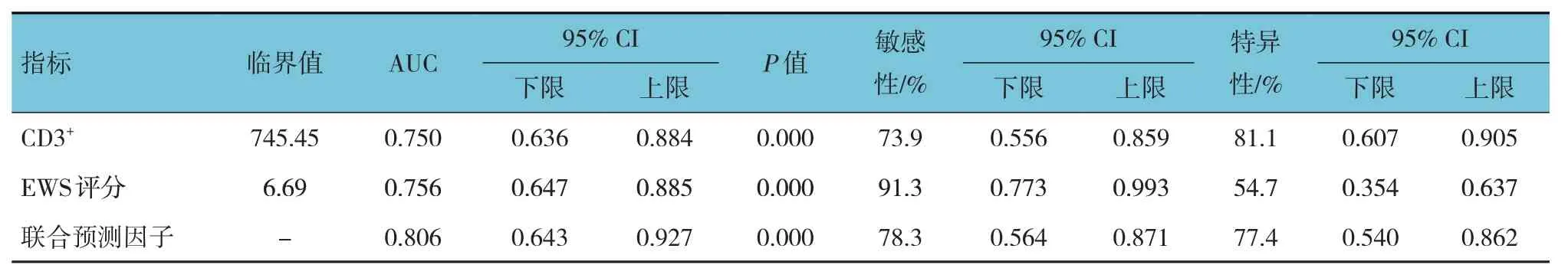
表4 入院时CD3+、EWS评分预测重症肺炎患者28 d死亡的效能分析
2.6 重症肺炎患者28 d死亡的多因素分析
将单因素分析中差异有统计学意义的指标作为自变量(入院时EWS 评分、入院时SOFA 评分、入院时APACHEⅡ评分、ICU 住院时间、机械通气时间、入院时外周血CD3+、CD4+及CD8+),重症肺炎患者28 d 生存状态作为因变量(存活=0,死亡=1),进行一般多因素Logistic 回归分析,结果:入院时EWS 评分[=1.701(95% CI:1.347,2.147)]、入院时APACHEⅡ评分[=1.578(95% CI:1.284,1.938)]、ICU 住院时间[=1.399(95% CI:1.095,1.788)]、机械通气时间[=1.335(95% CI:1.155,1.543)]是重症肺炎患者28 d 死亡的危险因素(P<0.05);入院时外周血CD3+[=0.679(95% CI:0.556,0.829)]是重症肺炎患者28 d 死亡的保护因素(P<0.05)。见表5。
3 讨论
准确预测重症肺炎患者预后生存情况,对合理应用医疗资源、指导临床治疗、改善患者预后具有重要意义[7-8]。临床上常常通过患者临床表现、外周血炎症因子、各种病情评估量表等对预后进行评估,而重症肺炎的临床表现多,常规炎症因子反映重症肺炎的特异性不高,APACHEⅡ评分、SOFA 评分等的评估项目多,耗时长。因此寻找评估患者预后的新指标或方法已成为临床研究的重点。
相比于APACHEⅡ评分、SOFA 评分、Murray 肺损伤评分等评分量表,EWS 量表涉及内容少,评分操作更简单。EWS 主要从心率、收缩压、呼吸频率、体温及意识5 个方面对患者病情危险程度进行划分[9-10]。张衡[11]研究发现,EWS 能有效划分重症肺炎小儿病情严重程度,并与重症肺炎小儿预后及转归密切相关。本研究发现,28 d 内死亡组患者入院时EWS 评分高于存活组患者,与上述研究结果相似。说明入院时EWS 评分可在一定程度上反映重症肺炎患者病情严重程度,并可能在预后预测中具有价值。
重症肺炎患者机体免疫系统与致病菌之间有着复杂的相互作用,故重症肺炎的病理生理机制与机体免疫力关系密切[12-13]。T 淋巴亚群是一组反映机体当下免疫状态的临床指标,包括CD3+、CD4+、CD8+细胞[14]。游正铭[15]研究发现,监测重症肺炎患者淋巴细胞亚群有助于临床评估患者机体免疫功能,并进行预后判断。本研究中,28 d 死亡组患者入院时外周血CD3+、CD4+、CD8+少于存活组,其中CD3+T 细胞分布在所有成熟T 细胞膜上,可协同T 细胞抗原受体转导抗原信息,活化T 细胞。以上研究结果说明,重症肺炎死亡者入院时机体免疫力较存活者更差。此外,Pearson 相关性分析提示,死亡组患者入院时外周血CD3+与EWS 评分呈负相关,而其余T 淋巴亚群与EWS 评分无相关性,说明外周血CD3+在反映重症肺炎患者病情严重程度上更具优势。
ROC 曲线分析结果表明,入院时EWS 评分与外周血CD3+预测重症肺炎患者28 d 死亡的AUC 均>0.75,证实其预测重症肺炎患者预后效能较好,而两者联合应用的AUC 大于单独应用,说明两者联合应用可提高单独应用效能,提示EWS 联合外周血CD3+可作为评估重症肺炎患者预后的潜在指标。一般多因素Logistic 回归分析发现,入院时EWS 评分、外周血CD3+、入院时APACHEⅡ评分、ICU 住院时间、机械通气时间是重症肺炎患者28 d 死亡的影响因素,其中入院时EWS 评分是危险因素、CD3+是保护因素。
本文纳入的病例数有限,且并未对入院时EWS评分、外周血CD3+在预测重症肺炎患者预后中的价值进行前瞻性研究。
综上所述,入院时EWS 评分联合外周血T 淋巴细胞亚群CD3+预测重症肺炎患者28 d 死亡效能良好,可作为临床评估患者预后的新指标。

