髋关节镜治疗髋关节撞击综合征的中长期临床疗效观察
张家国,牟虹霖,徐晓峰,包瑞,齐志明,王景靓
(大连市第二人民医院骨科,辽宁 大连 116000)
髋关节撞击征(femoroacetabular impingement,FAI)也称为股骨髋臼撞击征,由瑞士的Ganz教授首先命名并进行了详细的阐述[1]:由于髋臼和股骨存在先天发育不良,在屈髋时可发生髋关节的撞击,出现髋关节疼痛及活动受限的一组疾病。股骨髋臼撞击征等髋关节疾病,既往大多数采用保守治疗或切开手术进行治疗。目前流行微创髋关节镜手术,在过去的20余年里,世界各国都有报道,微创的髋关节镜手术治疗FAI等髋关节疾病可以取得良好的临床效果[2-3]。并且有报道表明[4],髋关节镜手术对合并髋臼盂唇损伤和髋臼发育不良的股骨髋臼撞击征患者同样可以取得满意的临床效果。
本研究对髋关节镜手术治疗股骨髋臼撞击征患者的术后效果进行了回顾性分析,2016年8月至2018年8月,大连市第二人民医院采用髋关节镜手术治疗髋关节撞击综合征86例94髋,临床效果满意,现报告如下。
1 资料与方法
1.1 一般资料 入选标准:(1)髋关节在活动后出现疼痛及功能受限,未发现其他髋关节疾病,经系统的保守治疗至少半年以上证实保守治疗失效患者;(2)髋关节撞击试验(+)的患者;(3)Cam畸形和/或Pincer畸形,和/或两种畸形同时存在,Tonnis评分不高于Ⅰ~Ⅱ级的轻度骨关节炎患者;(4)随访时间至少为36个月患者。排除标准:(1)放射学显示未发现髋关节有明显撞击因素的患者;(2)合并髋关节发育不良(developmental dysplasia of the hip,DDH)的患者;(3)合并髋臼后倾的患者;(4)合并其他髋关节内疾病,如合并股骨头缺血性坏死、Legg-Calv’e-Perthes病、关节内骨折、肿瘤、结核、血管坏死、翻修手术等的患者;(5)合并其他髋关节以外疾病,如伴有腰椎疾病、骶髂关节疾病、多发性关节松弛等的患者;(6)随访时间小于36个月的患者。
本组共86例94髋,其中男35例38髋,女51例56髋;年龄24~52岁,平均(36.3±11.2)岁。随访时间36~64个月,平均(50.7±15.8)个月。全部患者均经过正规保守治疗至少半年以上,证明保守治疗失效。患者症状为髋关节关节内和/或关节周围疼痛及关节活动受限,髋关节疼痛在屈髋、尤其伴有内外旋活动时会产生并加重,卧床休息时会减轻。其中82髋(87.2%)疼痛发生于腹股沟前方,76髋(80.9%)疼痛发生于髋关节侧方和/或后方,42例45髋(47.9%)伴随程度不等的关节弹响及关节交锁症状。
体格检查:入组患者双下肢无明显畸形及红肿热痛等炎症表现,评估入组患者髋关节有无剧烈运动后引起的疼痛及活动受限,腹股沟区有无压痛,关节主动及被动活动范围,记录前屈、后伸、内外旋、外展、内收角度、髋关节前方撞击试验、髋关节后方撞击试验,以能引起关节疼痛和/或活动受限记录结果为阳性。
放射学检查:术前及术后放射学检查采用X线、CT和MRI检查。髋关节的X线检查包括双下肢内旋15°的标准骨盆正位和Dunn位片。正位X线片可以评价髋臼的发育状态,即CE角(wiberg central-edgeangle)的大小。笔者在临床上通常把其>40°时定义为Pincer畸形,25°~40°定义为正常范围,20°~25°时定义为临界型髋关节发育不良,<20°时定义为髋关节发育不良。Dunn位X线片可以评价股骨的发育状态,即α角和offset的大小。笔者在临床上通常把α角>50°和/或offset<7.2 mm诊断为Camtype畸形。单侧髋关节MRI或MRI关节造影术可以看到盂唇的损伤及骨性撞击的存在。
1.2 手术方法 本组患者采用全麻,牵引患肢时使用增粗的会阴柱保护好会阴部,避免会阴部皮肤、软组织、神经、血管等组织产生挤压伤。首先建立髋关节的AL入路[5],其次建立髋关节的M入路,此时可逐一探查关节内外的结构。然后在必要时建立DALA入路和/或PL入路。如果探查到盂唇受损,可行清理、缝合或重建等治疗。如果探查到软骨受损,可行清理、微骨折或软骨移植等治疗。如果探查到髋臼有Pincer畸形,可根据术前放射学测量的结果磨除过度覆盖的Pincer畸形。如果探查到股骨侧有Cam畸形,可用刨刀磨除过度增生的Cam畸形。髋臼成形及损伤盂唇的处理可以同时进行,并且在上述处理后根据需要进行股骨成形术,最后释放牵引,在关节镜下评估髋臼、盂唇、残余的凸轮,在全范围屈伸和内外旋转活动过程中观察股骨头与髋臼、盂唇均无撞击现象出现。术中使用的X线透视成像可用于判断器械的方位,比较Cam畸形及Pincer畸形在成形的术前及术后的病变范围,可决定骨质磨除的范围和程度,在放射学下评估撞击因素已彻底去除,缝合已经切开的关节囊。近年有学者建议使用鞋带法缝合关节囊,比间断法缝合更优[6],最后缝合皮肤切口。
1.3 术后处理 术后常规抗炎,消肿,对症治疗。全部患者在术后均常规口服吲哚美辛(25 mg,每日3次)3周,防止异位骨化等并发症的发生。该组全部患者在关节镜治疗术后都按照同一标准康复方案进行康复。所有患者在术后即刻进行髋关节被动活动,主要包括屈伸、内外旋的活动训练。至手术后6周左右,指导患者进行完全负重下训练,逐渐恢复下肢活动。术后8周左右,指导患者完全负重下活动。术后12~24周,指导患者正常活动,逐渐恢复散步、小步慢跑等基本活动。术后门诊定期随诊复查,进行患侧髋关节的检查,评估术后放射学指标:包括Dunn位X线片上的α角、CE角、股骨偏移量等指标变化,定期复诊,进行改良Harris髋关节评分(modified Harris hip score,mHHS)、加利福尼亚大学洛杉矶分校评分(university of California Los Angeles score,UCLA)、疼痛视觉模拟评分(visual analogue scale,VAS)测评,了解患者疼痛不适等症状改善的状态及关节活动等功能恢复的状态,进行满意度评分及正确的康复指导。
1.4 评价指标 对全部入组随访的患者记录术前、术后3年、术后5年的复诊数据,包括mHHS评分,UCLA评分,VAS评分及满意度评分,根据标准的正位X线片、Dunn位片、髋关节三维CT、单侧髋关节MRI,测量α角、CE角、股骨偏移量等指标。
1.5 统计学处理 术前、术后3年、术后5年各评价指标采用SPSS18.0统计软件对所得数据进行统计处理,组间比较采用配对样本t检验,P<0.05为差异有统计学意义。
2 结 果
随访3年的75例患者中,单纯性钳夹型撞击(Cam)6例,单纯性凸轮型(Pincer)8例,混合型57例,圆韧带损伤1例,髋臼骨折2例,关节内游离体4例。
随访5年的11例患者中,单纯性钳夹型撞击(Cam)4例,单纯性凸轮型(Pincer)3例,混合型2例,髋臼骨折2例,关节内游离体2例。
完成所有随访的86例患者,有1例因下肢牵引出现了短暂的神经损伤,给予神经营养等对症治疗后逐渐恢复。其余患者未发生明显的并发症。
从完成随访的数据来看,术后3年、5年同术前相比差异有统计学意义,患者术后疼痛明显缓解或消失,活动明显改善或无活动受限,取得了满意的临床疗效。术后5年与术后3年相比差异无统计学意义,患者术后取得的满意临床疗效可较长时间维持。具体数据详见表1。
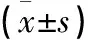
表1 术前、术后3年、术后5年各评价指标比较
典型病例为一45岁男性患者,自诉左髋疼痛,活动受限约11个月入院,疼痛在剧烈活动时出现,以屈髋伴内旋时为重,卧床休息时减轻。入院查体:左腹股沟区及左髋外侧压痛,髋关节前方撞击试验(+)。初步诊断为混合型FAI,髋臼盂唇撕裂。曾行半年的制动,功能锻炼,理疗,消炎,止痛,对症治疗,无明显缓解。有手术指征,决定采用髋关节镜手术治疗。术后患者左髋疼痛消失,活动无受限,患者恢复满意。手术前后影像学资料见图1~6。
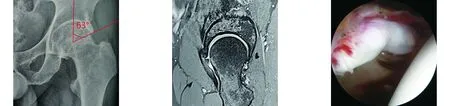
图1 术前骨盆正位X线片示Cam和Pincer畸形 图2 术前左髋MRI示Cam和Pincer畸形及髋臼前上方盂唇部撕裂 图3 术中髋关节镜下可见Cam和Pincer畸形,以及髋臼前上方盂唇部撕裂伤
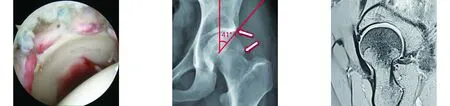
图4 术中关节镜下髋臼成形、股骨成形及盂唇修复情况 图5 术后骨盆正位X线片示Cam和Pincer畸形基本消失 图6 术后左髋MRI示Cam和Pincer畸形基本消失
3 讨 论
3.1 股骨髋臼撞击综合征的诊断及分型 股骨髋臼撞击综合征,也称为髋关节撞击征,是由于髋臼和股骨存在先天发育不良,在屈髋时可发生髋关节的撞击,出现髋关节疼痛及活动受限的一组疾病。FAI通常起病隐匿,病程缓慢,病理变化主要表现为股骨近端头颈结合部的异常骨质改变及髋臼盂唇和髋臼软骨的改变。在髋部疼痛的病例中,其发生率约为10%~15%[7],所以越来越受到大家的关注。
FAI在临床中一般分为三类:(1)凸轮型;(2)钳夹型;(3)混合型。凸轮型撞击形成的原因是在髋关节屈曲伴内外旋活动时,股骨头颈结合部与髋臼前缘发生撞击,造成损伤。互相接触的髋臼盂唇、软骨、软骨下骨也会发生损伤,长期的撞击可产生髋臼缘骨质的增生、硬化,股骨头颈结合处形成滑膜疝等放射学表现[8-9],好发于喜爱运动的青年男性。近年有人通过对MRI的研究发现,凸轮型撞击的患者髋臼前上方软骨下骨的厚度增加,提示与早期髋关节骨关节炎具有相关性[10]。标准的骨盆正位和Dunn位片是放射学筛选的首选方法,而髋关节三维CT重建及单侧髋关节MRI可进一步明确诊断,可以评价股骨的发育状态,即α角和offset的大小。α角可以用来评估股骨头颈结合处骨质凹陷的程度,笔者在临床上通常在α角>50°时要考虑是否有Cam畸形的存在。Notzli等[11]报道,α角在正常人群中约为42°,而Cam畸形的患者约为74°。股骨偏移量(偏心距,offset)是Dunn位X线片、CT和MRI上测量的数值,临床上通常在股骨偏移量<7.2 mm时要考虑是否有Cam畸形的存在。
钳夹型撞击是髋臼存在解剖结构的异常,如髋臼前倾过小、髋臼后倾、过深等发育不良时,当髋关节屈曲内旋时发生撞击,好发于喜爱运动的中年女性。标准的骨盆正位片是放射学的首选筛选方法,而髋关节三维CT重建及单侧髋关节MRI可进一步明确诊断。主要观察髋臼盂唇是否有变性或损伤,髋臼内部是否有囊性变,髋臼盂唇是否有骨化、髋臼是否有加深等异常的骨性结构,主要通过测量CE角来描述。笔者在临床上通常把其>40°定义为Pincer畸形,25°~40°定义为正常范围,20°~25°定义为临界型髋关节发育不良,<20°时定义为髋关节发育不良。当存在髋臼后倾时,X线投影表现为特有的“8字征”[12]。
混合型撞击是临床上发病率最高的类型,同时存在Cam和PincerType的特点[13]。CT重建可以更准确地表现出髋臼及股骨头的形态,髋臼是否存在过度覆盖、髋臼后倾、髋臼过深等解剖结构的异常,可以更准确地测量出α角、CE角、offset等指标。单侧的髋关节MRI或MRI造影可进一步确诊髋臼是否存在盂唇损伤、软骨损伤等骨性结构的损伤,是否存在滑膜增生及关节炎症的可能,是否存在其他疾病的可能,比如有学者提到的棘下撞击等关节外撞击的可能[14]。
3.2 髋关节镜治疗股骨髋臼撞击综合征的短期及中长期的随访结果 既往短期的随访结果告诉笔者,髋关节镜下治疗FAI的短期疗效是值得肯定的。Byrd等[15]选取37例(38髋)患者,术后平均随访了2年的时间,mHHS评分术前47.0分,术后88.6分;Urquhartetal等[16]对134例患者术后随访了平均2年的时间,mHHS评分术前59.5分,术后80.6分;Dippmann等[17]对87例患者术后平均随访1年的时间,mHHS评分术前为59.9分,术后为79.2分,VAS在术前6.8分,术后2.7分。
本研究进行术后3年的随访时,mHHS评分在术前为(52.9±11.4)分(41~64分),术后为(82.8±10.1)分(72~92分)。UCLA评分在术前为(4.8±2.4)分(2~7分),术后为(1.7±1.3)分(0~3分)。VAS在术前为(6.6±1.7)分(5~8分),术后为(2.2±1.8)分(0~4分)。满意度评分为(8.5±1.8)分(6~10分)。随访5年时,mHHS评分降为(80.9±11.2)分(70~92分)。UCLA评分稍有下降,为(1.6±1.2)分(0~3分)。VAS较前升高,为(2.3±1.7)分(0~4分)。满意度评分稍减低,为(8.2±1.4)分(5~10分)。术后5年和术后3年的结果比较,虽然稍有下降,但是差异没有统计学意义。参照本次的随访结果,可以看出髋关节镜治疗FAI可以取得满意的临床效果,而且可以较长时间保持这种临床效果。
3.3 本研究有不足之处 (1)未设对照研究,而且样本量较小,只是由一个单中心得到的结果;(2)利用髋关节镜进行治疗FAI的难度较大,获得的结果跟医生的经验有很大的关系,不适合初学关节镜、经验较少的医师;(3)本次研究的随访结果有一部分是经过电话回访的方式获得的,未能得到全部相关的放射学资料。
综上所述,本研究中长期的随访结果表明,髋关节镜手术治疗股骨髋臼撞击综合征可使髋关节疼痛得到明显缓解,功能得到明显改善,取得令人满意的临床效果并较长时间保持这种效果,是一种值得推荐的手术方法,可以替代传统的开放手术。

