腰肌指数、腰椎椎体骨髓脂肪分数与骨密度关系及对骨质疏松的诊断效能
苟静,岳建彪,易松,魏翾娣,张文举
(1.四川省骨科医院综合内科,四川 成都 610000;2.四川省骨科医院足踝2科,四川 成都 610000)
骨质疏松(osteoporosis,OP)是一种以骨量减少、骨微观结构退化为主要特征的全身性骨骼疾病[1]。OP多发于中老年群体,尤其是绝经后的女性群体,其主要表现全身多部位疼痛、身高缩短等,且患者易发生脆性骨折[2-3]。据流行病学调查推算中国50岁以上群体OP发病人数逾8 800万[4]。OP的诊断对OP相关治疗、预防及预后彰显重要。目前临床主要参照骨密度(bone mineral density,BMD)诊断OP,常用检查方法包括双能X线吸收法(dual energy X ray absorptiometry,DXA)及定量电子计算机断层扫描(computed tomography,CT),尽管可提供一定参考,但存在片面性或辐射剂量大等不足[5-6]。腰肌指数(psoasmuscle index,PMI)代表个体全身肌肉含量。近年国外有研究显示,PMI与身体骨骼肌总量呈正相关,且PMI测量简单,可为临床评估骨状态提供参考[7]。另外,临床证实,伴随骨量减少,骨髓中脂肪组织逐渐增加,且骨髓脂肪沉积是OP主要病机之一[8]。腰椎椎体骨髓脂肪分数(fat fraction,FF)是评估腰椎椎体骨髓脂肪含量的定量指标,或可作为临床评估骨质量及骨量的潜在生物学依据。本研究旨在探讨PMI、腰椎椎体骨髓FF与BMD间关系及对OP的诊断效能,为临床完善OP诊断机制提供参考,现报告如下。
1 资料与方法
1.1 一般资料 选取四川省骨科医院2018年3月至2021年5月BMD筛查的200例检查者作为研究对象。纳入标准:(1)年龄>35岁;(2)有长期吸烟、长期酗酒、睡眠不足等不良习惯或/和合并糖尿病等慢性基础疾病;(3)同时进行DXA检查、腰椎椎体骨髓FF、PMI检查;(4)知情本研究内容,签署同意书。排除标准:(1)有服用降钙素、皮质类固醇等影响骨代谢药物者;(2)有腰椎手术史、肿瘤疾病者;(3)腰椎体骨折或压缩变形;(4)有腰椎金属植入物者。
200例检查者根据BMD分为骨量正常组(T值≥-1.0,n=105)、骨量减少组(-2.5
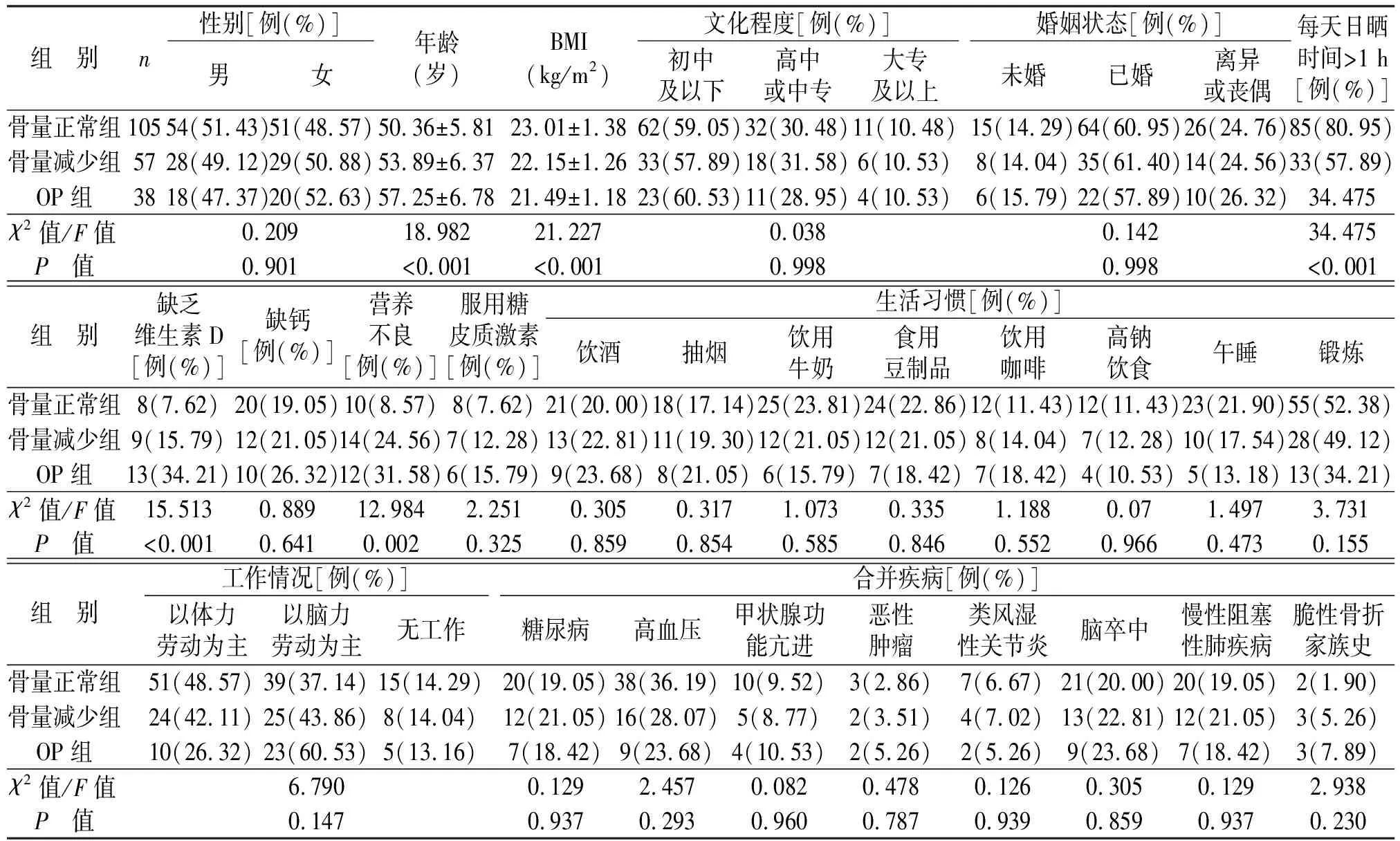
表1 三组一般资料比较
1.2 方法
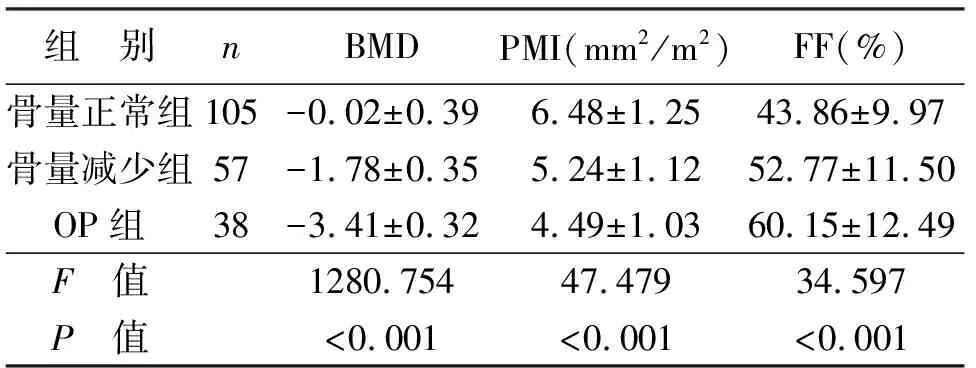
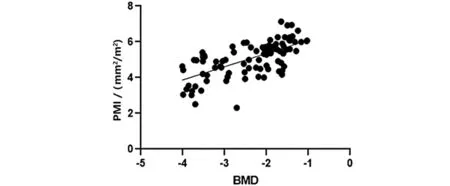
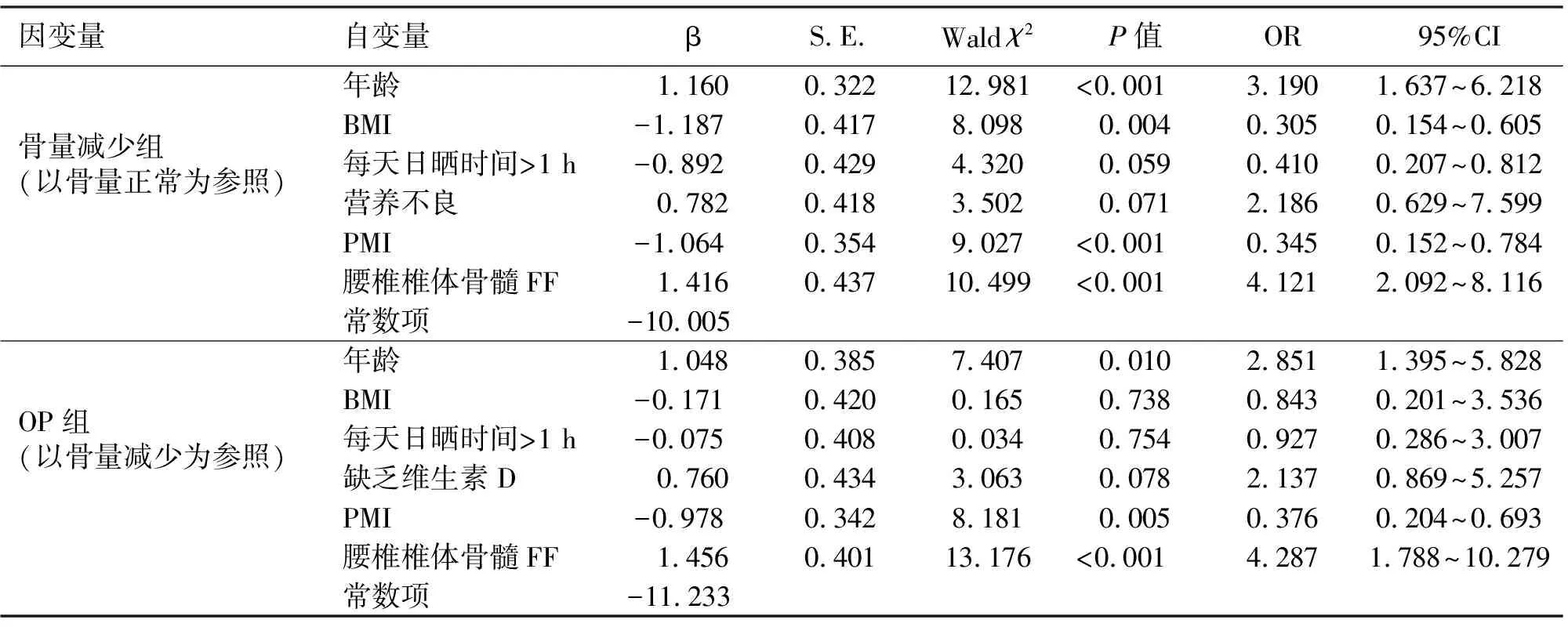
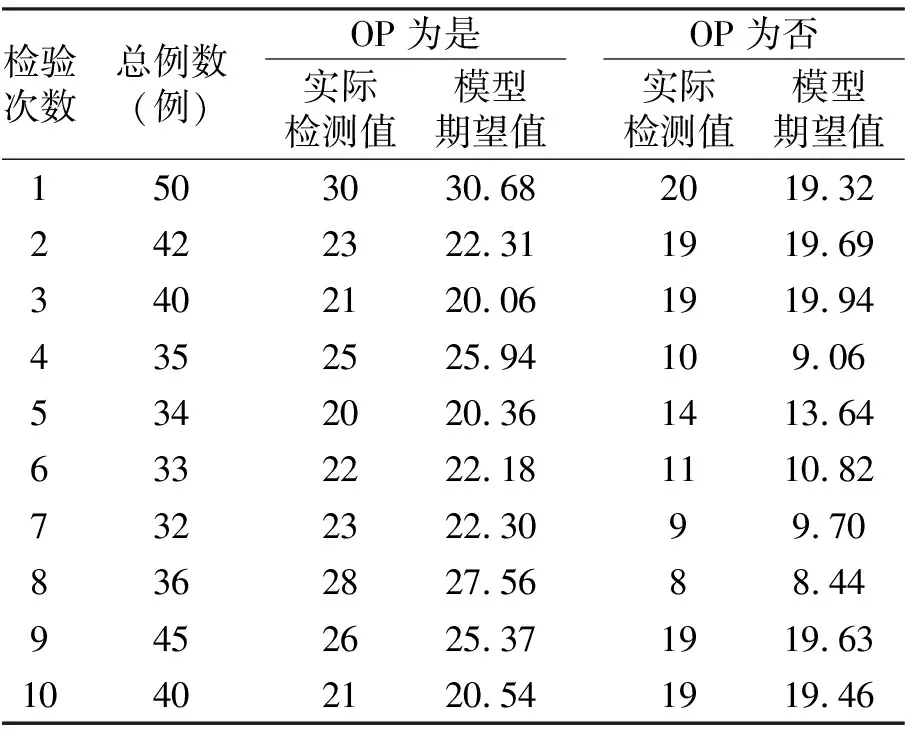
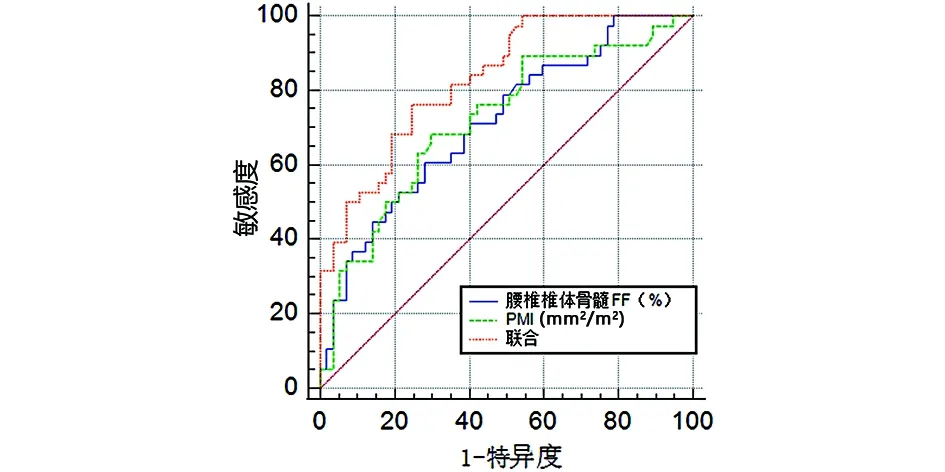
1.2.1 DXA检查 采用深圳市艾克瑞电气有限公司AKDX-09W-I仪检测腰椎L1~4椎体BMD(T值),参照《原发性骨质疏松症诊疗指南(2017)》[9]诊断标准分T值≥-1.0为骨量正常;-2.5 1.2.2 腰椎椎体骨髓FF检查 使用飞利浦Achieva3.0T磁共振成像(magnetic resonance imaging,MRI)系统,32通道体部线圈,6回波mDixon-quant梯度回波序列,矢状位。参数:重复时间(repetition time,TR)5.6 ms,回波时间(echo time,TE)0.98 ms,ΔTE 0.7 ms,反转角3°,体素2.5 mm×2.5 mm×3.0 mm,矩阵160×140,激励1次,层厚3 mm;磁共振视野400 mm×350 mm ×231 mm,扫描15 s,获得数据传至系统工作站ISP软件自动生成FF图像,获得FF值。 1.2.3 PMI检查 采用佳能医疗系统(中国)有限公司阿奎利安精密CT系统,参数设置120 kV、300 mA,切片厚度1 mm,扫描前6 h禁食,禁水,参照L3椎体中段参考线手动追踪检测双侧腰肌横截面积,测腰大肌横截面面积,计算PMI。PMI=总面积/身高2,单位mm2/m2。 1.3 观察指标 (1)对比三组BMD、PMI、腰椎椎体骨髓FF。(2)分析PMI、腰椎椎体骨髓FF与BMD间相关性。(3)分析OP、骨量减少的影响因素。(4)建立OP的Logistic回归模型的建立,并进行评价。(5)评估PMI、腰椎椎体骨髓FF对OP的诊断效能。 2.1 三组BMD、PMI、腰椎椎体骨髓FF比较 三组BMD、PMI、腰椎椎体骨髓FF经单因素方差分析,差异有统计学意义(P<0.05);两两对比,OP组BMD、PMI低于骨量减少组、骨量正常组,FF高于骨量减少组、骨量正常组(P<0.05);骨量减少组BMD、PMI低于骨量正常组,FF高于骨量正常组(P<0.05,见表2)。 表2 三组BMD、PMI、腰椎椎体骨髓FF比较 2.2 PMI、腰椎椎体骨髓FF与BMD的相关性 PMI与BMD呈正相关(r=0.654,P<0.001),腰椎椎体骨髓FF与BMD呈负相关(r=-0.802,P<0.001)。见图1~2。 图1 PMI与BMD间关系 图2 腰椎椎体骨髓FF与BMD间关系 2.3 影响因素分析 将表1中差异有统计学意义的因素及PMI、腰椎椎体骨髓FF纳入自变量,以是否发生骨量减少或OP为因变量,纳入Logistic回归模型,年龄、BMI、PMI、腰椎椎体骨髓FF是骨量减少的影响因素,年龄、PMI、腰椎椎体骨髓FF是OP的影响因素(P<0.05,见表3)。 表3 影响因素分析 2.4 OP的Logistic回归模型的建立及评价 (1)Logistic回归模型的建立:logit(P)=-11.233+1.048×年龄-0.978×PMI+1.456×腰椎椎体骨髓FF。(2)Logistic回归模型总有效性:似然比χ2=323.97,DF=6,P<0.001,证实模型建立有统计学意义。Wald检验结果显示Waldχ2=310.288,DF=3,P<0.001,可见回归方程的系数差异有统计学意义。(3)Logistic回归方程的拟合优度检验:经Hosmer-Lemeshow拟合优度检验显示,χ2=5.069,DF=7,P=0.758,表明该模型拟合度较好(见表4)。 表4 Hosmer-Lemeshow检验的随机性表 2.5 PMI、腰椎椎体骨髓FF对OP的诊断效能 PMI、腰椎椎体骨髓FF联合诊断OP的AUC为0.853,大于单一指标预测值(P<0.05,见图3,见表5)。 图3 PMI、腰椎椎体骨髓FF诊断OP的ROC曲线结果 表5 PMI、腰椎椎体骨髓FF对OP的诊断效能 OP是在遗传及环境因素共同作用下影响峰值骨量,导致骨量减少并最终进展至OP[10]。OP及相关并发症给患者家庭、社会带来沉重的经济负担。近年有关OP的研究主要集中在相关危险因素方面,相继有研究提出,高龄、存在糖尿病代谢性疾病等是OP发生的独立危险因素[11-13]。本研究发现,年龄、BMI、每天日晒时间、维生素D缺乏情况等均与骨量减少有关。此与上述研究存在一定异同,主要是因OP发生发展机制复杂,涉及机体内部环境及外部环境等,同时不难看出单纯从因素分析方面研究难以为临床诊断OP提供有力证据。而如何早期诊断OP指导临床及时制定干预策略仍是困扰临床的一大难题。 DXA是当前临床诊断OP主要手段,尽管其使得OP的诊断更加准确且更简便,但其检测部位存在一定争议,而多部位检测费用较高,不便于临床筛查及推广[14]。基于成骨细胞、脂肪细胞均起源于骨髓间充质干细胞,成骨-成脂分化稳态失衡是OP主要病机之一[15],推测骨髓脂肪占比或能侧面客观反应整体骨量变化。腰椎椎体骨髓FF检测是一种快速、无创性MRI定量技术,能直接计算组织内脂肪含量。张鑫涛等[16]提出,OP患者腰椎椎体骨髓FF值显著升高,但所测结果易受患者年龄、L3椎体层面内脏脂肪含量等因素影响,其与BMD呈中度相关。本研究发现,随骨量减少,腰椎椎体骨髓FF呈升高趋势,且腰椎椎体骨髓FF与BMD相关系数达-0.802,呈强负相关。分析主要是因本研究检测中采用mDixon-quant测量腰椎椎体骨髓FF时通过1次屏气连续采集6个回波,并7峰值脂肪模型及T2*校正,得到高质量3D FF图像以直接测量目标组织FF,能进一步确保所测结果的准确性。另外,腰椎椎体骨髓FF可反映骨量变化的机制是OP的发生发展过程始终伴随骨小梁变薄、骨小梁连续中断、间隙增加形成蜂窝样组织,与此同时脂肪逐渐充填蜂窝组织,呈现骨量、脂肪量间负相关关系[17-18]。本研究还进行OP的影响因素分析,结果发现,腰椎椎体骨髓FF与OP呈独立相关(P<0.05),前期推测得到证实,说明腰椎椎体骨髓FF可用于评估患者骨量变化。继续ROC分析显示,腰椎椎体骨髓FF诊断OP的AUC值为0.714,具有一定诊断价值,但也不难看出,其诊断效能中等,还需联合其他指标提升诊断效能。 近年来随着研究的深入,骨骼肌、骨量、BMD间的关系已被阐明,而骨骼肌被认为是借助收缩肌肉对骨施加机械负荷以促进骨代谢,抑制骨量、BMD的减少来促进骨细胞活化的信号传导途径。腰大肌在腹腔中位置固定,一定程度上能反映全身骨骼肌含量[19-20]。因此,检测PMI不仅在防治骨骼肌减少症中具有重要作用,且对诊断OP或具有同等效力。本研究发现,PMI与BMD呈正相关(P<0.05),符合上述研究特征。此外,本研究在校正混杂因素后,PMI仍进入OP的危险因素模型,分析可能原因是骨骼、肌肉联系紧密,构成骨骼肌系统,其功能、发育、衰老是一个有机整体,尽管随BMI变化,肌肉量会出现增加或减少等一系列变化,但相似的生理改变可能会同时体现在骨量变化层面[21];此外,肌肉在收缩过程中所释放的肌因子—鸢尾素,可促使成骨细胞活化并抑制骨吸收[22],由此说明肌肉对骨骼状态具有直接调控作用。因此,在排除BMI混杂因素后,PMI仍是OP的独立因素。Logistic二元回归对PMI、腰椎椎体骨髓FF诊断OP概率进行拟合,结果发现联合诊断的AUC值0.853大于单一指标诊断(P<0.05),提示PMI、腰椎椎体骨髓FF联合诊断OP,尤其是年龄达55岁以上时,更应注重二者联合检测,以早期确诊OP,指导临床积极完善干预方案。 综上可知,PMI、腰椎椎体骨髓FF与BMD降低密切相关,PMI、腰椎椎体骨髓FF联合可提升对OP的诊断效能。
2 结 果


3 讨 论

