COSSH-ACLFⅡ评分对慢加急性肝衰竭患者短期预后的预测价值
沈周明 陈伟杰 刘一村 张莉 薛红 卞兆连
慢加急性肝功能衰竭(acute on chronic liver failure, ACLF)是指在慢性肝病的基础上,由于各种急性损伤的作用,出现以乏力、黄疸、凝血功能障碍、消化道出血、肝性脑病为主要表现的一种危及生命的综合征,其早期病死率高达50%~90%[1-4]。ACLF是我国最常见的肝衰竭类型[5],肝移植仍然是唯一被证实对ACLF患者有益的治疗策略。然而,存在缺乏肝源及费用问题[6]。因此,监测疾病进展、早期诊断、评估ACLF患者预后对制定临床最佳治疗方案至关重要。
目前,我国临床预测ACLF患者短期预后的模型有:肝功能分级(Child-turcotte-pugh,CTP)评分,终末期肝病模型(model for end-stage liver disease,MELD),血清钠与终末期肝衰模型联合公式(MELD-Na)评分和整合终末期肝病模型评分(iMELD)评分。MELD评分已经被广泛用于评估终末期肝病或是否具有条件进行肝移植[7]。MELD-Na和iMELD是在MELD评分基础上纳入血清钠和年龄指标。近期,中国重症乙型病毒性肝炎小组(COSSH)推出新的ACLF评分模型COSSH-ACLF Ⅱ评分,以准确预测中国慢加急性肝衰竭患者的短期预后[8]。本研究比较了COSSH-ACLFⅡ、MELD、MELD-Na、iMELD和CTP评分,分析和探讨不同评分系统对于ACLF患者短期预后的预测价值,为临床决策提供依据。
资料与方法
一、研究对象
选取2020年1月至2022年1月南通市第三人民医院收治的首次入院ACLF患者73例,男性48例,女性25例,年龄(54.8±13.7)岁。ACLF病因:HBV感染42例,非HBV 感染31例。所有患者纳入标准均参照《肝衰竭诊治指南(2018年版)》。排除标准:①合并严重的循环、呼吸、神经、免疫等系统疾病;②急性病毒性肝炎(甲肝、戊肝);③合并原发性肝癌或继发性肝癌患者;④严重营养不良或代谢障碍患者;⑤临床资料缺失患者;⑥不遵医嘱及未进行随访患者。自确诊之日起随访90 d,根据患者生存状态分为生存组(n=49)和死亡组(n=24)。所有患者入院后予以规范内科综合治疗,部分患者根据病情需要予人工肝支持治疗。本研究经南通市第三人民医院伦理委员会批准(EL2018002)。
二、研究方法
所有患者入院后24 h内完成空腹采血。收集患者的一般资料及相关实验室检查指标,包括年龄、性别、ALT、AST、总胆红素(total bilirubin,TBil)、白蛋白(albumin, Alb),谷氨酰转肽酶(γ-glutamyl transpeptidase, GGT)、碱性磷酸酶(alkaline phosphatase, ALP)、血肌酐、尿素氮、血清钠、国际标准化比值(international normalized ratio,INR)、纤维蛋白原、白细胞计数、中性粒细胞计数、血小板计数等。收集患者相关并发症发生情况,如腹水,消化道出血,肝性脑病,细菌感染等。计算患者COSSH-ACLFⅡ、MELD、MELD-Na、iMELD和CTP评分[7-11]。
三、统计学方法
结 果
一、两组患者临床资料比较
两组患者临床资料结果显示,性别、腹水、细菌感染、ALT、AST、Alb、GGT、ALP、血清钠、纤维蛋白原、白细胞计数、中性粒细胞计数、血小板计数差异无统计学意义(P>0.05),而年龄、肝性脑病、消化道出血、TBil、INR、血肌酐、尿素氮,各评分模型差异均有统计学意义(P<0.05),见表1。
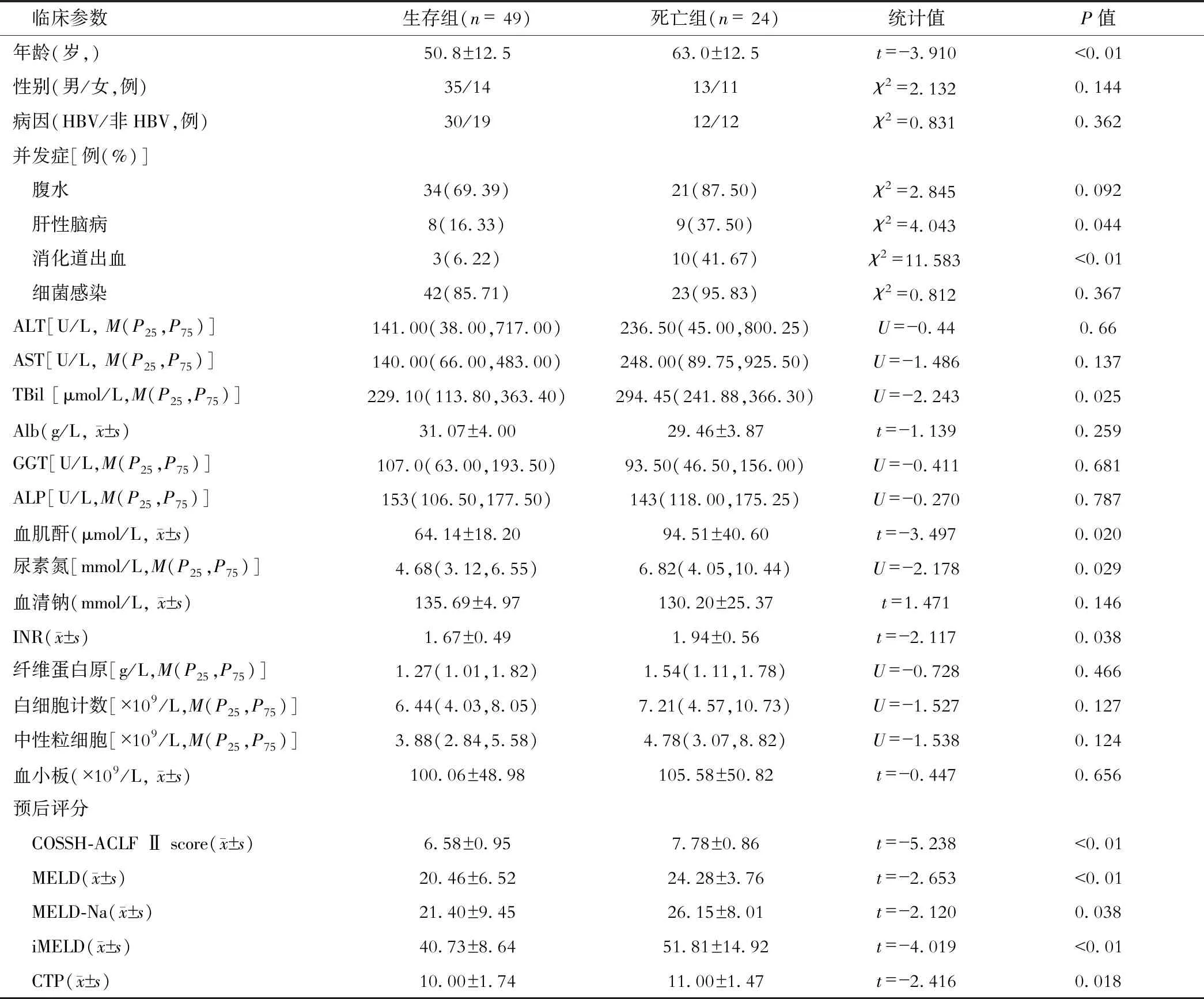
表1 ACLF患者生存组和死亡组基线资料和预后评分比较
二、不同评分系统对ACLF患者90 d预后的预测价值
根据ROC曲线分析并计算AUC值,结果显示COSSH-ACLFⅡ、MELD、MELD-Na、iMELD和CTP对ACLF患者预后均具有较好的评估能力(P<0.05),COSSH-ACLFⅡ(AUC=0.826,95%CI:0.727~0.925),MELD(AUC=0.688,95%CI:0.565~0.811),iMELD(AUC=0.765,95%CI:0.684~0.882),MELD-Na(AUC=0.651,95%CI:0.521~0.780)和CTP评分(AUC=0.640,95%CI:0.504~0.775)。
三、不同COSSH-ACLF II评分组ACLF患者的预后比较
依据ROC曲线选取最佳截断值,COSSH-ACLF Ⅱ评分最佳截断值为7.02。将患者分为COSSH-ACLFⅡ>7.02组(n=37)及COSSH-ACLFⅡ≤7.02组(n=36)。COSSH-ACLFⅡ>7.02组患者累计生存率明显低于COSSH-ACLFⅡ≤7.02组,Log-Rank=19.97,差异有统计学意义(P<0.01),见图1。
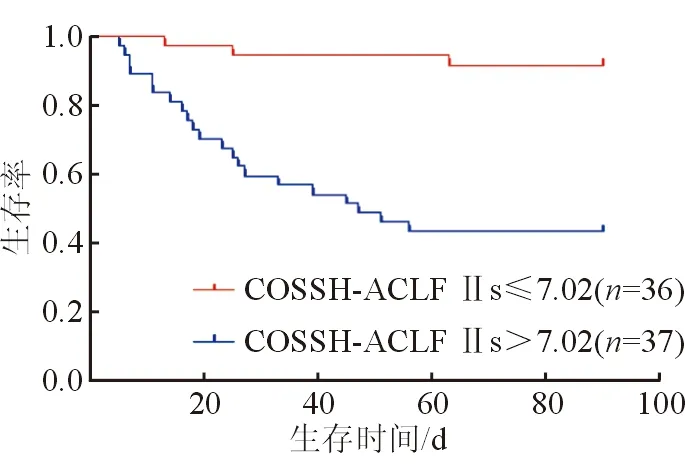
图1 不同COSSH-ACLF Ⅱ评分组生存曲线
讨 论
ACLF是我国最常见的肝衰竭类型,其发病可能与病毒、宿主免疫应答、代谢、内外毒素等多种因素相关[8]。早期判断ACLF患者的预后可以指导患者的临床管理和降低短期病死率[12]。
本研究生存组年龄小于死亡组,且差异统计学意义,而两组性别差异无统计学意义。两组患者的腹水和细菌感染无明显差异,而消化道出血,肝性脑病差异有统计学意义。说明肝性脑病和消化道出血均为ACLF严重并发症,病死率高,提示预后不良。本研究中死亡组总胆红素、INR、血清肌酐、尿素氮水平均高于生存组,肌酐及尿素氮高表明患者合并肾功能不全,高INR提示凝血功能障碍,高胆红素提示严重肝功能衰竭,ACLF患者合并多系统衰竭提示预后不良。此外,患者年龄、总胆红素、INR、尿素氮和血肌酐均与短期预后密切相关,这与国内外研究一致[13-16]。
预后评分的准确性和敏感性对于决定强化治疗策略和预测ACLF患者的预后也很重要。 AUROC通常用于评估预后评分的预测能力。本研究结果显示,与其他4个评分相比,COSSH-ACLFⅡ评分在预测 ACLF患者90 d病死率方面具有更高的预测能力,随后依次为iMELD,MELD,MELD-Na和CTP评分。CTP评分及其分级凭借其简便,长期以来一直用于评价肝脏储备功能、手术风险及其预后。但其评分仍有不足之处:①并发症中并没有感染相关指标,目前认为感染是影响ACLF预后的重要因素[17, 18]。②CTP评分并没有将反映肾功能的肌酐和反映机体内环境稳定的电解质引入评分,肝衰竭后期常并发急性肾衰竭和严重的电解质紊乱,因此CTP评分联合血清钠和肌酐对预测ACLF预后有所帮助,有研究表明肌酐、血清钠等生化指标与肝衰竭短期生存率密切相关[19]。本研究中,COSSH-ACLFⅡ评分预测ACLF患者短期病死率均优于MELD、MELD-Na、iMELD评分。MELD评分相较于COSSH-ACLFⅡ评分,缺少年龄,感染和肝性脑病这三项独立危险因素,而多了病因这一主观因素,有研究表明去除病因因素后,MELD评分评估预后准确度与原评分无明显差异。MELD-Na在MELD基础上加入血清钠,但本研究对比生存组和死亡组中血清钠并无明显差异,而iMELD评分在MELD基础上加入年龄这一独立危险因素,但对比新评分仍缺少感染和肝性脑病危险因素,综上考虑,本研究认为COSSH-ACLFⅡ评分能更加全面评估ACLF患者短期预后。由于CTP评分,MELD评分,MELD-Na评分和iMELD评分均为西方国家学者提出,西方国家肝衰竭主要病因为丙型肝炎、酒精肝和非酒精性脂肪肝等,而我国仍以HBV相关肝衰竭为主,可能由COSSH团队提出的COSSH-ACLF Ⅱ评分更适合中国临床医生预测HBV-ACLF短期生存率。
综上所述,COSSH-ACLF Ⅱ评分无需评估器官衰竭,可以准确预测ACLF患者短期病死率,用于指导临床管理、改善患者转归。COSSH-ACLFⅡ评分模型对于ACLF患者短期生存率的预测优于MELD、MELD-Na、iMELD和CTP评分。COSSH-ACLFⅡ评分>7.02提示慢加急性肝衰竭患者预后不良。本研究尚有不足之处:①为单中心回顾性研究,样本量偏小,仍需多中心、大样本、前瞻性研究进一步证实;②ACLF发展是动态过程,单一基线指标有局限性,将来可进行动态观察评分变化。
利益冲突声明:所有作者均声明不存在利益冲突。

