经颅微电流刺激对剖宫产术产妇产后抑郁的影响
赵秋 ,胡小义 ,刘鹤 ,曹君利 ,3
产后抑郁(postpartum depression,PPD)是孕产妇最常见的精神疾病之一,全球孕产妇的产后抑郁发生率为10%到15%[1],且发展中国家高于发达国家,我国的平均发生率高达14.7%[2]。其症状主要为情绪紊乱、睡眠障碍、食欲减退、体质量减轻、淡漠、认知障碍,甚至可能出现自杀意念[3-4]。产后抑郁对孕产妇及新生儿均会带来许多不利影响,如影响产妇的身心健康、母婴关系以及夫妻关系,增加5年内抑郁发作风险,甚至可能导致伤婴行为[5-6];此外,还有研究指出其可能影响婴儿体格发育,导致下丘脑-垂体-肾上腺轴异常,影响神经系统发育,并增加婴儿对抑郁症的易感性等等[7]。然而,目前来说,人们对于产后抑郁的关注度远远不够。国内外多项研究指出[8],及早识别产后抑郁、及时进行预防性干预,有助于延缓产后抑郁的发生、发展,保护产妇及婴儿的身心健康。因此,探讨安全有效的治疗方式对产妇和胎儿的身心健康具有重要的现实意义。目前常见的治疗方式是孕期及产后的健康教育和心理疏导,大多以鼓励安慰的方式,规劝产妇积极应对,减少消极情绪,然而这种方式的效果并不确切,大多数情况下并不能得到理想的结果。经颅微电流刺激(cranial electrotherapy stimulation,CES)作为一种非药物无创的脑刺激技术,可通过特定频率的微弱电流刺激目标区域,调节皮质功能、诱导神经可塑性,进而达到影响脑功能的目的[9]。已有研究证明CES在治疗多种情绪障碍中发挥均能发挥一定的治疗效果[10-11],而且对改善广泛性焦虑等不良情绪方面收益颇丰[12],但对产后抑郁的研究尚未见报道。因此,本研究对剖宫产术产妇实施CES干预,探究其对剖宫产术妇女产后抑郁能否具有改善作用,为产后抑郁的治疗提供帮助。
1 资料与方法
1.1 一般资料选取2021年3—6月于徐州医科大学附属医院麻醉科,腰硬联合麻醉下行选择性子宫下段剖宫产术的产妇120例作为研究对象。纳入标准:(1)年龄范围为18 ~ 45岁;(2)美国麻醉医师协会(american society of anesthesiology, ASA)Ⅱ~Ⅲ级;(3)选择性剖宫产;(4)采用腰硬联合麻醉方式;(5)孕龄范围为38~42周;(6)单胎、胎心良好(120 ~160次/分)。排除标准:(1)年龄小于18岁或大于45岁;(2)胎儿生长受限(fetal growth restriction,FGR);(3)妊娠相关疾病,严重的高血压、糖尿病、心脑血管疾病,及重大手术史;(4)使用过CES治疗,CES应用部位皮肤损伤;(5)有如下电刺激使用禁忌证:使用植入式电子装置(如心脏起搏器),颅内有金属植入器,发热、电解质紊乱或生命体征不稳定,局部皮肤损伤或炎症,有出血倾向,有颅内压增高,急性大面积脑梗死,癫痫及服用癫痫药物者,治疗区域有带有金属部件的植入器件,刺激区域有痛觉过敏;(6)有精神疾病(除外产前即存在抑郁症者)或颅脑重大外伤手术史;(7)无法理解或拒绝签署知情同意书。
1.2 伦理问题本研究已经于中国临床实验中心进行临床试验注册(注册号ChiCTR2000040963),并且获得徐州医科大学附属医院伦理委员会批准(伦理号XYFY2021-KL040-01),所有病例入选前经病人或其近亲属同意,并签署知情同意书。
1.3 观察指标
1.3.1 一般指标 (1)术前1 d确定入组后收集产妇基线信息:包括年龄、体质量指数(BMI)、胎龄、是否为初产妇、胎次、产次、术前血红蛋白计数、月经是否规律以及家庭人口数等;(2)手术当日术中收集信息:包括麻醉时长、手术时长、术中出血量、补液量、尿量、腰穿间隙、腰麻平面、是否发生低血压或高血压、新生儿1 min及5 min Apgar评分等。
1.3.2 观察指标 (1)在产妇入手术室前(T0)、入手术室后(T1)、出手术室前(T2)及术后24 h(T3)进行爱丁堡产后抑郁量表评分;(2)术后24 h(T3)随访收集产妇疲劳评分、产妇满意度、术后疼痛评分,以及是否发生恶心呕吐、术后寒战、呼吸困难、皮肤瘙痒及头晕等并发症。
1.4 随机化与盲法本研究采用计算机随机数字表法,分组方案隐藏于密闭信封内,于产妇入手术室后由一名不知情的医生打开信封,确定分组(120例产妇分为干预组和对照组,各60例)。本研究为双盲试验,所有产妇均佩戴刺激仪,刺激完成后立即摘除。因此产妇本人与随访者对分组情况不知情。
1.5 治疗方法
1.5.1 腰椎-硬膜外联合麻醉 所有产妇均给予标准的麻醉方案,由1 ~ 2名具有五年以上临床经验的麻醉医生实施,最大程度减少麻醉过程对结局的影响。产妇进入手术室后,由护士开放上肢外周静脉,然后常规监测无创血压、五导联心电图及脉氧饱和度。选择腰椎-硬膜外联合麻醉方式,使产妇左侧卧位,穿刺点为 L2 ~ L3或L3 ~ L4间隙。用1.5%利多卡因在选定棘突间隙逐层局部浸润麻醉,后用15G锐针刺破皮肤及韧带,再将硬膜外穿刺针从针眼沿正中矢状线刺入。当穿透黄韧带有阻力消失感、回抽无脑脊液、注射生理盐水无阻力时,提示进入硬膜外间隙。随后用25G腰麻针刺破硬脊膜与蛛网膜后,待脑脊液流出给予0.5 %布比卡因7.5~10 mg。然后取出腰麻针,将硬膜外导管穿入硬膜外腔。轻轻抽吸硬膜外导管,检查有无脑脊液,取出硬膜外针,将硬膜外导管沿头侧方向插入硬膜外间隙3~5 cm。根据手术需要通过硬膜外导管注入盐酸利多卡因注射液补充镇痛。麻醉完成后嘱孕产妇仰卧并调节手术台左倾15°,调节感觉消失平面至T6左右,开始手术。
1.5.2 经颅微电流刺激 由于嘈杂的多人病房常使产妇休息不佳,术前常规6 ~ 8 h的禁食禁饮常使产妇血糖降低,以及与家人分离,陌生的手术室环境等均使得产妇进入手术室前等待区域时,产妇的心理健康处于较差的状态,此时即完成第一次抑郁评分(T0)。进入手术室后,开始麻醉之前,由于产妇对于麻醉的恐惧、对手术是否顺利的未知以及对新生儿和自身安全的担忧等,导致产妇的心理健康状态达到谷底,此时进行第二次评分(T1)。当腰硬联合麻醉完成,产妇由侧卧位转为仰卧位后,前额局部皮肤用75%乙醇棉片擦拭干燥,拿出准备好的经颅微电流刺激仪,干预组立即在前额正中(即前额叶叶皮层)处放置凝胶电极并给予一个疗程(20 min)的CES刺激(最大输出电流2 mA;脉宽250 μs;频率120 Hz;脉冲持续时间500 μs),对照组同样放置凝胶电极并给予同等时长的假刺激,即正常显示,但不输出刺激信号。20 min后,取下刺激仪,刺激的同时产科医师正常完成手术。在产妇出手术室前完成第三次抑郁评估(T2),术后24 h随访时完成第四次抑郁评估(T3)。
1.5.3 术后镇痛 所有产妇均使用术后镇痛泵。药物配方由枸橼酸舒芬太尼100 μg、盐酸托烷司琼15 mg及地佐辛注射液10 mg组成,生理盐水配至120 mL,参数设置:背景输注2 mL,PCA剂量2 mL,锁定时间20 min,镇痛至术后48 h。
1.6 结局指标
1.6.1 主要结局指标 本研究以两组抑郁评分为主要结局指标。由一名不参与干预的研究者对产妇行爱丁堡产后抑郁量表评估(the edinburgh postnatal depression scale ,EPDS)[13]:EPDS 是一份由 10个项目组成的自我报告问卷,采用李克特量表(0 ~3)为4分制,用于评估产后抑郁症。这一量表反映了过去7 d内抑郁症状的严重程度。产后抑郁的阈值定义为总分≥13分。分数越高,说明抑郁症状越严重。
1.6.2 次要结局指标 (1)产后疲劳量表评估[14]:包括30个问题,每项1~4分,总分最低30分,最高120分。轻度疲劳为34.5分及以下,中度疲劳为34.6~68.4分,高度疲劳为68.5及以上。分数越高,表示疲劳程度越高。
(2)术后24 h随访产妇满意度评分:剖宫产术后满意度[15]问卷包括22个项目评估对四个要素的满意度:麻醉过程,穿刺针插入背部,麻醉副作用和手术室氛围。每项1 ~ 7分,总分最低22分,最高154分,分数越高代表满意度越高。
(3)术后24 h随访产妇疼痛评分:视觉模拟评分法 (visual analogue scale,VAS)[16],基本的方法是使用一条长约10 cm的游动标尺,一面标有10个刻度,两端分别为“0”分端和“10”分端,0分表示无痛,10分代表难以忍受的最剧烈的疼痛。0~3分为轻度疼痛,4~6分为中度疼痛,不影响睡眠;7~10分中度疼痛,影响睡眠。
(4)术后并发症的发生率:恶心呕吐、术后寒战、呼吸困难、皮肤瘙痒及头晕等的发生率。
1.7 知情同意本研究遵守《随机对照临床试验研究报告指南》(CONSORT指南)。每一位产妇入组前,均由干预实施者将向产妇者其授权者详细解释研究过程,阐明利弊以及补救措施,产妇签署知情同意书后将其纳入分组。
1.8 样本量计算本研究以产妇干预后抑郁评分为主要结局指标计算样本量。预试验结果显示,普通产妇不进行刺激时,出手术室前产后抑郁(T2)的评分12.79,标准差为3.82;进行刺激的产妇抑郁评分为 11.20。设α=0.05,检验效能 1-β=0.8,使用PASS 15.0软件计算得出样本量为120例,由于本研究于围术期进行观察,所以不考虑脱落率。
1.9 统计学方法采用SPSS 19.0统计学软件对数据进行统计分析。符合正态分布定量资料用±s表示;非正态分布的定量资料用中位数(下、上四分位数)表示,即M(P25,P75);正态分布资料且方差齐时,组间比较采用两独立样本t检验,非正态分布数据采用Mann-WhitneyU检验;计数资料用例(%)表示,组间比较采用χ2检验或Fisher确切概率法;等级资料采用秩和检验;对抑郁数据的多次测量(T0、T1、T2、T3)分析采用重复测量方差分析比较。P<0.05为差异有统计学意义。
2 结果
2.1 两组基线水平比较两组年龄、胎龄、BMI、初产妇比例、胎次、产次、术前血红蛋白(Hb)计数、月经规律、家庭人口数等方面差异无统计学意义(P>0.05)。具有可比性。见表1。
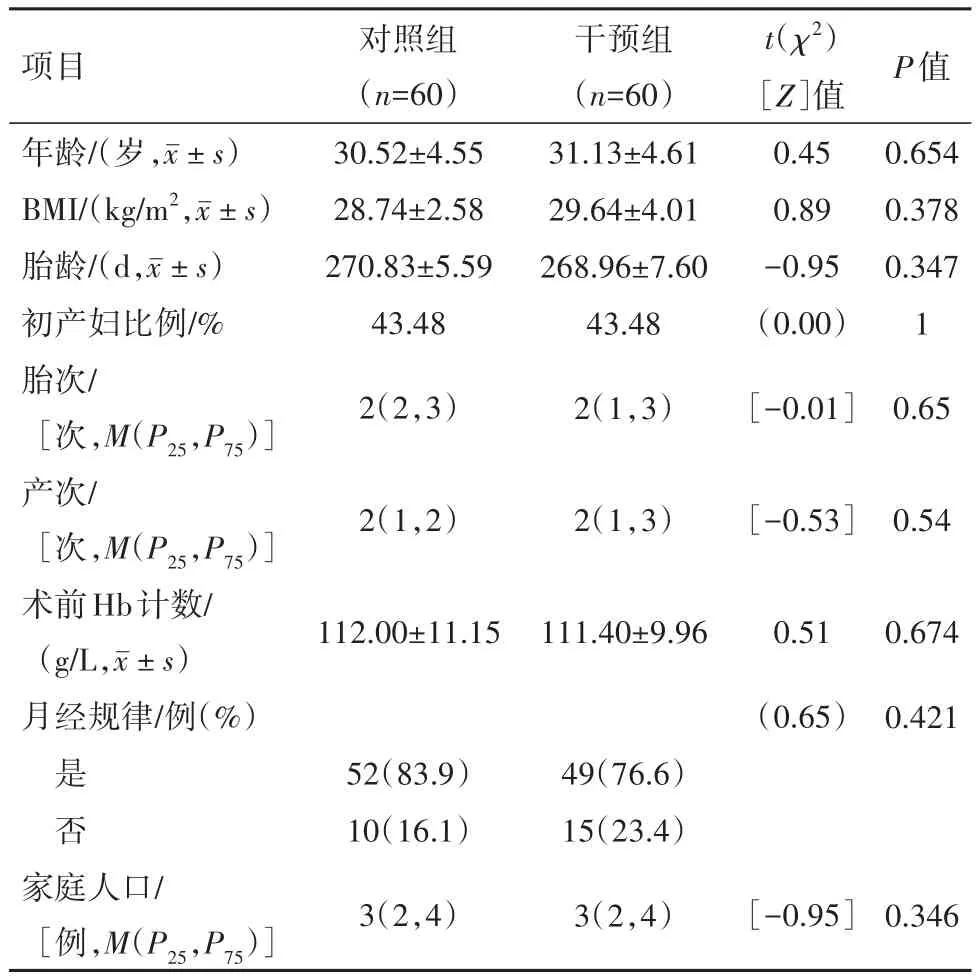
表1 行选择性剖宫产术产妇120例基本情况比较
2.2 两组术中情况比较两组麻醉时长、手术时长、术中出血量、补液量、尿量、腰穿间隙、麻醉完成后腰麻平面差异、术中低血压或高血压的发生率及新生儿1 min及5 min Apgar评分差异无统计学意义(P>0.05)。见表2。
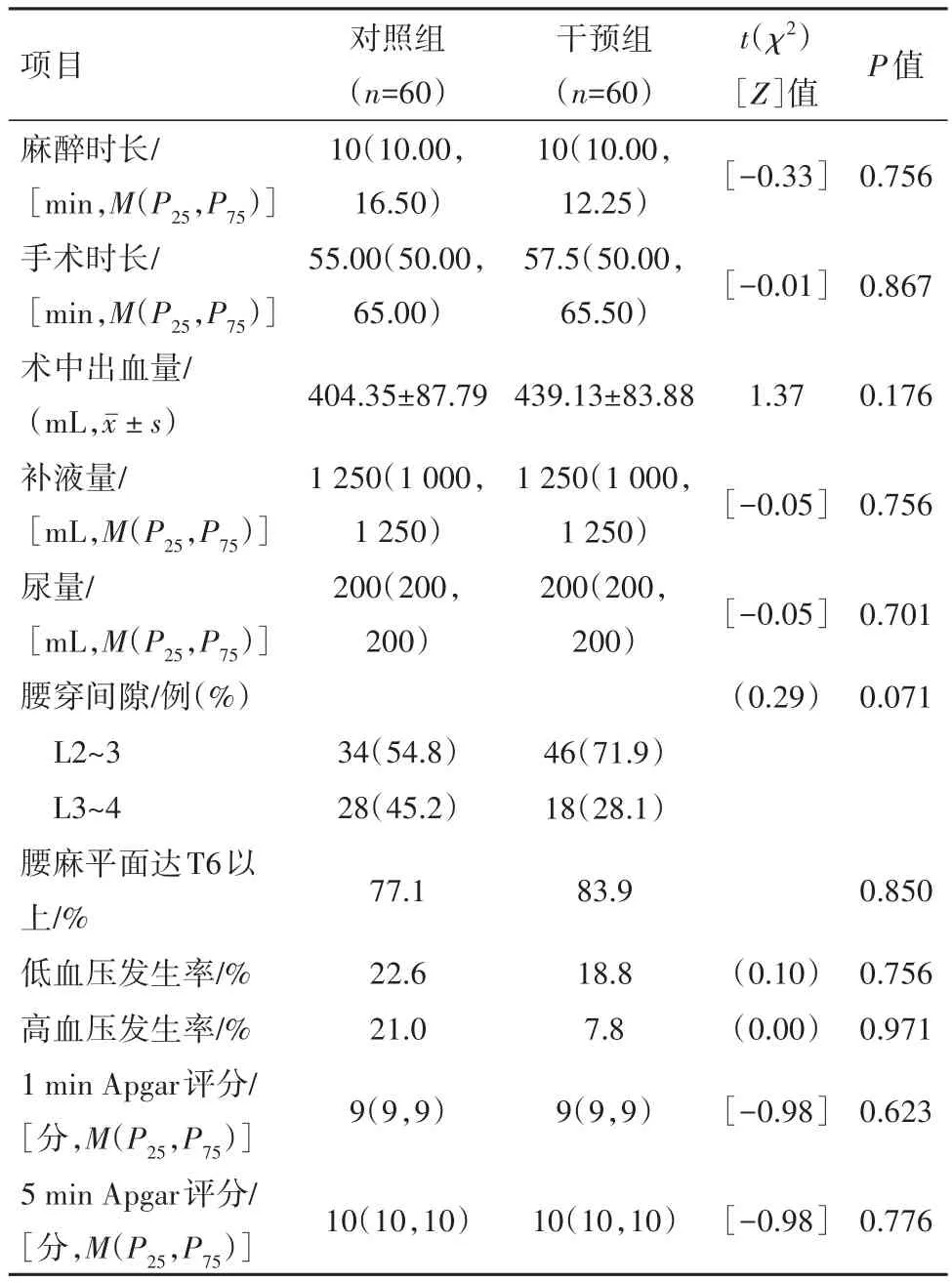
表2 行选择性剖宫产术产妇120例术中情况比较
2.3 两组抑郁评分对比采用两因素重复测量方差分析方法,与对照组相比,刺激前产后抑郁评分两组差异无统计学意义(P>0.05),刺激后干预组产后抑郁评分降低,差异有统计学意义(P<0.05)。随着时间变化,两组产妇抑郁评分差异有统计学意义(P<0.05)。在手术前产妇抑郁水平逐渐增高,手术完成后,两组抑郁水平均有所回落,但干预组抑郁评分降低明显低于对照组(P<0.05),说明干预积极有效。见表3。
表3 行选择性剖宫产术产妇120例产后抑郁评分对比/(分,± s)
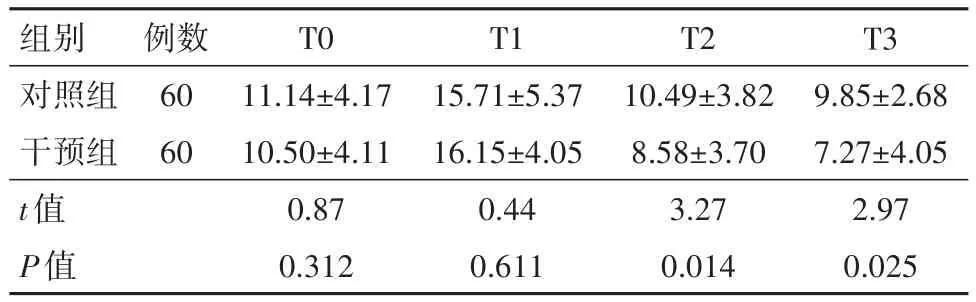
表3 行选择性剖宫产术产妇120例产后抑郁评分对比/(分,± s)
组别对照组干预组t值P值例数60 60 T0 11.14±4.17 10.50±4.11 0.87 0.312 T1 15.71±5.37 16.15±4.05 0.44 0.611 T2 10.49±3.82 8.58±3.70 3.27 0.014 T3 9.85±2.68 7.27±4.05 2.97 0.025
2.4 两组疲劳评分对比干预组与对照组疲劳评分相比,差异无统计学意义[67.5(65,72)分比70(65,73)分,P=0.107]。但从两组疲劳程度分级来看,CES使得干预组重度疲劳人数明显减少,中度疲劳人数增加(χ2=6.36,P=0.042)。见表4。
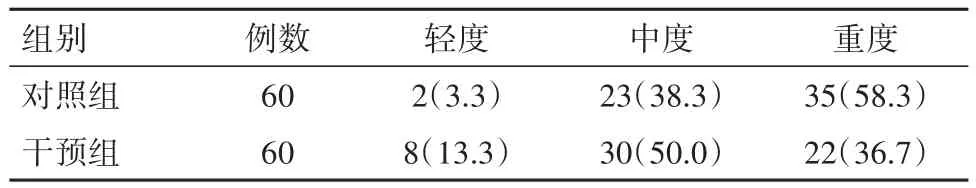
表4 行选择性剖宫产术产妇120例不同程度产后疲劳评分对比/例(%)
2.5 两组术后满意度、术后疼痛评分比较与对照组相比,术后疼痛评分显著降低(P<0.05)但产妇满意度差异无统计学意义(P>0.05)。见表5。
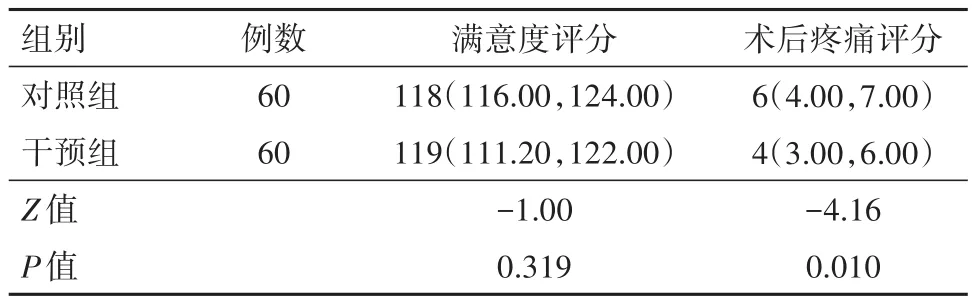
表5 行选择性剖宫产术产妇120例术后满意度、疼痛评分比较/[分,M(P25,P75)]
2.6 两组术后并发症发生率比较两组恶心呕吐、寒战、呼吸困难、瘙痒、头晕发生率比较,均差异无统计学意义(P>0.05)。见表6。

表6 行选择性剖宫产术产妇120例术后并发症比较/%
3 讨论
PPD是一种常见的孕产妇心理健康问题,给产妇带来的精神及身体痛苦并给胎儿带来众多负面影响[17]。越来越多的人提出将心理健康纳入孕妇和产后妇女的常规初级保健,并通过提早发现、及时治疗和后续护理来管理。因此探索治疗产后抑郁积极有效的方法,对产妇和胎儿都将带来积极影响。
本研究采用经颅微电流刺激的方法,在产妇前额处进行20 min的刺激,本研究结果显示,产妇的抑郁水平得到改善,术后疼痛评分相对降低。经颅微电流刺激是一种非药物无创物理疗法,利用恒定微电流调节大脑皮质神经细胞活动的新技术,具有非侵入性、低电流强度、安全性高等特点[18]。放置在前额叶皮质(DLPFC)的电极持续的释放1~2 mA的微弱直流电,一部分在通过头皮和颅骨时衰减,另一部分电流则穿过颅骨作用于大脑皮质,调节大脑皮质活动,改变神经元膜电位的电荷分布,产生去极化或超极化现象,从而起到改变大脑皮质的兴奋性,影响相应的感知觉、运动和认知行为,起到调控大脑功能的作用[19]。研究者在右侧DLPFC上放置负极,在对侧三角肌上放置负极,电流为2 mA,持续30 min,发现在治疗过程中,焦虑改善,抑郁也发生了离散性改善[20]。DLPFC与情绪调节、焦虑和抑郁、疼痛等相关,主要包括眶额叶皮层和内侧前额叶皮层,在情绪障碍的自上而下控制过程中有潜在的作用。研究发现DLPFC紧张性地抑制杏仁核,对DLPFC进行神经调节可以改善这种抑制,这对于平衡压力反应是至关重要的,因为焦虑和抑郁与前额皮质活动不足和抑制神经机制的缺乏有关[21]。DLPFC刺激对情绪反应、心理灵活性和社会参与有一定的调节作用[22]。
本研究结果表明单次经颅微电流刺激应用于产妇,可以减轻产妇的产后抑郁水平、术后疼痛程度,与对照组相比,差异有统计学意义。CES已被提出作为焦虑,疼痛,失眠,抑郁,头痛,纤维肌痛和许多其他疾病的治疗方法[21]。多项研究指出单次颅电刺激的有效性。一项Meta分析,其包含61项应用于DLPFC的单次刺激、假对照研究,指出颅电刺激对改善认知功能的清晰度和准确度有显著的影响[23]。在过去的十年中,单次颅电刺激被广泛应用于改善认知功能,包括感知功能、语言流畅性、视觉搜索、注意力、创造力、工作记忆、学习和偶发记忆[24],对剖宫产妇女的单次刺激,有效的降低了产后抑郁评分,改善心理健康状态。研究显示,CES对改善头痛、纤维肌痛以及肌肉骨骼疼痛等有效[9],本研究发现经CES刺激后,产后妇女的疼痛评分也有一定的降低,出现这一现象的原因可能是由于产妇的心理状态改善,从而促进了肌肉放松,减轻了产后子宫收缩带来的疼痛和不适。同时,已有文献报道颅电刺激可以缓解多发性硬化疲劳,在疗程结束后,三分之二病人的疲劳评分有了显著改善,且越年轻的病人,病情越轻、病程越短,反应越好[25]。在本研究中,只有病人在重度疲劳评分的时候电刺激减缓了疲劳,我们推测可能是轻中度的评分病人疲劳阈较低,对电刺激不敏感,同时可能是试验的繁琐程序等一些相关的行为加剧了疲劳评分。对于重度疲劳病人,此时病人的状态已经达到了疲劳的峰值,疲劳分数不会再有显著的上升,对电刺激更加敏感,从而重度疲劳病人出现明显的改善。本研究两组术后并发症差异无统计学意义,这说明经颅微电流刺激并未导致产妇的恶心呕吐、寒战等不良反应,也进一步证明了它的安全有效。
本研究也存在一定的局限性。首先,本研究为单次刺激,对产妇干预的疗程较短(20 min),虽然在过去的十年里,单次刺激的方法被用于调查广泛的认知功能,包括知觉、语言流畅性、视觉搜索、注意力、创造力、工作记忆、学习和情景记忆等方面,且广泛报道了其在认知方面存在一定的益处,但本研究仍鼓励未来能将经颅微电流刺激应用多疗程的研究中。其次,本研究未纳入多胎(双胎及以上)产妇,此类产妇由于孕产期承受更大的困难以及风险,产后同样比单胎产妇经历更多困境,因此抑郁水平可能更高,需要探索更加全面的处理方式。另外,本研究对产妇的术后随访时间较短,典型的产后抑郁于产后4周、甚至6周内发生,本研究未能进行更长时间的随访观察,所以鼓励进行更大样本、更长随访周期的探索。
总之,对于腰硬联合麻醉行剖宫产手术的产妇,经颅微电流刺激有利于改善降低产妇抑郁评分,降低产妇疲劳程度,并改善术后疼痛评分,有助于提高产妇的心理健康水平,有望为探索产后抑郁的治疗方式提供新思路。

