ERAS理念下应用TAPB联合RSB在LC手术中的效果
张 敏,张富杰,谭会领,崔同阳,武振东,吕吟啸
(河北中石油中心医院麻醉科,河北 廊坊 065000)
腹腔镜技术发展使胆囊切除手术成为治疗胆囊相关疾病主要手段之一[1]。腹腔镜手术对患者机体造成的创伤轻微,瘢痕较小,术后恢复迅速,但同时手术也是一把双刃剑,在手术过程中患者会因手术创伤导致炎症反应、术中牵拉腹膜、刺激膈神经、术中二氧化碳使用和导管等因素导致患者术后疼痛,严重影响患者术后的生活质量和恢复效果[2-3]。因此,腹腔镜手术后疼痛管理一直是临床研究热点,研究显示,腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)患者术后镇痛常用的方式包括神经阻滞镇痛、全凭静脉镇痛(patient controlled intravenous analgesia,PCIA)、硬膜外镇痛和局部浸润镇痛等,除神经阻滞麻醉方法之外,其余方式往往需要使用大剂量的阿片类药物,均有有一定的不良反应[4]。对术后疼痛干预的重点之一便是治疗干预模式的选取,其中加速康复外科(enhanced recovery after surgery,ERAS)通过综合各个临床技术并使之互相协调,同时制订个性化的临床干预措施,已广泛应用于外科手术的各个环节之中[5]。而ERAS理念在术后腹横肌平面阻滞(transversus abdominis plane block,TAPB)、TAPB联合腹直肌鞘阻滞(rectus sheath block,RSB)、PCIA镇痛中的相关研究较少,本研究分析应用ERAS下不同模式神经阻滞后康复质量及安全性差异,报告如下。
1 资 料 与 方 法
1.1一般资料 选取2021年1月—2022年1月于我院行LC手术患者85例,纳入标准:①在我院行择期LC治疗;②胆囊良性病变;③年龄18~70岁;④符合美国麻醉医师协会分级中的Ⅰ~Ⅱ级;⑤患者及家属知情同意。排除标准:①中转开腹患者;②合并有恶性肿瘤、内分泌疾病、心血管疾病等其他严重疾病;③有认知障碍等影响沟通者;④近1个月内有镇痛、抗炎药物服用史。根据术后最终选取的神经阻滞模式,将患者分为T组(22例)、TR组(20例)、P组(21例)和N组(22例),4组一般资料比较差异无统计学意义(P>0.05),具有可比性,见表1。
本次研究获得医院伦理委员会批准通过。所有患者及其家属均知情同意且签署知情同意书。

表1 4组一般资料比较Table 1 Comparison of general data in four groups (例数,%)
1.2麻醉方法 术前访视嘱患者禁食、禁饮。入室后,监测心电血压血氧,麻醉诱导:静脉注射顺式阿曲库胺0.2 mg/kg,咪达唑仑0.05 mg/kg,依托咪酯0.2 mg/kg,舒芬太尼0.4 μg/kg;插管后机械通气设置:潮气量定为8~10 mL/kg,呼吸频率定为10~12次/min。 麻醉维持:静脉麻醉瑞芬太尼0.1~0.3 μg·kg-1·min-1,丙泊酚3~6 mg·kg-1·min-1持续泵注,手术结束即刻,停止泵注。
术后,T组采用TAPB:给予0.25%罗哌卡因+0.5 μg/kg右美托咪定共30 mL,TAPB阻滞成功标准为麻醉药物在腹内斜肌和腹横肌间扩散为梭形无回声区域,表示TAPB阻滞成功。TR组采用TAPB联合RSB:给予0.25%罗哌卡因+0.5 μg/kg 右美托咪定共30 mL,TAPB和RSB分别20 mL、10 mL,RSB阻滞成功标准为麻醉药物在腹直肌和腹直肌鞘后壁扩散为梭形无回声区域。P组采用静脉自控镇痛:舒芬太尼1 μg/kg+右美托咪定 1 μg/kg+托烷司琼注射液10 mg。N组不采用镇痛干预。
术后疼痛补救措施:若视觉模拟评分法(visual analogue scale,VAS)评分>4分,则予以氟比洛芬酯50 mg镇痛,每24 h氟比洛芬酯用量不超过100 mg。
1.3ERAS理念 围术期患者均存在ERAS理念下进行干预,①术前健康教育;②禁食6 h,禁水2 h;③留置导尿管于术后24 h拔除,腹腔引流管于术后2 d内拔除;④改良静脉全身麻醉;⑤术中保温毯保温或电吹风维持体温,液体治疗量总液体量以35 mL/kg计算;⑥疼痛管理;⑦术后清醒采用半卧位在床上活动,逐步到下地活动;⑧麻醉清醒6 h后少量饮水,术后第1天清淡流质饮食、逐步过渡到普食。
1.4检查方法 于手术结束时和术后24 h抽取患者空腹静脉血5 mL,静置30 min后,离心条件:2 000 r/min离心30 min,采用酶联免疫吸附试验(enzyme-linked immuno sorbent assay,ELISA)试剂盒(天津华信康达科技有限公司)检测C反应蛋白(C reactive protein,CRP)、白细胞介素6(interleukin-6,IL-6)、皮质醇(cortisol,Cor)和肾上腺素(epinephrine,E)水平。同时采用美国BioZ.com无创血流动力学监测仪监测手术结束时和术后24 h每搏输出量(stroke volume,SV)和心率(heart rate,HR)。计算心排血量(cardiac output,CO)=SV×HR。
1.5统计学方法 应用SPSS 22.0统计软件分析数据。计量资料比较采用单因素方差分析、SNK-q检验、配对t检验或重复测量方差分析;计数资料比较采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.14组手术及术后指标比较 T组、TR组、P组和N组手术时间、术中出血量和术后住院时间比较差异无统计学意义(P>0.05);T组、TR组、P组术后首次排气时间、术后下床活动时间明显低于N组,差异有统计学意义(P<0.05);TR组术后首次排气时间、术后下床活动时间明显低于T组,差异有统计学意义(P<0.05),TR组与P组比较差异无统计学意义(P>0.05)。见表2。

表2 4组手术及术后指标比较Table 2 Comparison of surgical and postoperative indicators in four groups
2.24组不同时间点VAS疼痛评分、Ramsay镇静评分比较 4组Ramsay镇静评分在组间、时点间、组间和时点间交互作用方面比较差异无统计学意义(P>0.05);4组VAS疼痛评分在组间、时点间、组间·时点间交互作用方面差异有统计学意义,随着时间的延长,4组VAS疼痛评分均呈下降趋势(P<0.05)。见表3。

表3 4组不同时间点Ramsay镇静评分和VAS疼痛评分比较Table 3 Comparison of Ramsay sedation score and VAS pain score at different time points in four groups
2.34组炎症应激状态指标比较 术后24 h,4组CRP、IL-6、Cor和E均明显优于术毕,差异有统计学意义(P<0.05)。术后24 h,T组、TR组、P组CRP、IL-6、Cor和E低于N组,TR组术后24 h时CRP、IL-6、Cor和E低于T组,差异无统计学意义(P<0.05),TR组与P组比较差异无统计学意义(P>0.05)。见表4。

表4 4组手术及术后指标比较Table 4 Comparison of surgical and postoperative indicators in four groups
2.44组血流动力学指标比较 术后24 h,4组CO和SV均优于术毕,差异有统计学意义(P<0.05)。术后24 h,T组、TR组、P组CO高于N组,SV低于N组;TR组CO高于T组,SV低于T组,差异有统计学意义(P<0.05),TR组与P组比较差异无统计学意义(P>0.05)。见表5。
2.54组认知功能情况比较 4组简易精神状态评价量表(mini-mental state examination,MMSE)评分组间、组间·时点间交互作用比较差异无统计学意义(P>0.05),时点间比较差异有统计学意义,MMSE评分随术后时间推移而升高(P<0.05)。见表6。

表5 4组CO、SV比较Table 5 Comparison of CO and SV in four groups
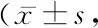
表6 4组认知功能情况比较Table 6 Comparison of cognitive function in four groups 分)
2.64组不良反应比较 T组发生恶心呕吐2例、头晕1例,不良反应发生率为13.64%,TR组发生恶心呕吐1例,嗜睡1例,不良反应发生率为10.00%,P组发生恶心呕吐2例,不良反应发生率为9.52%,N组发生恶心呕吐1例,不良反应发生率为4.55%,4组比较差异无统计学意义(χ2=1.080,P=0.782)。
3 讨 论
世界卫生组织将疼痛的主观感受列为第五大生命体征[6]。LC术后疼痛影响因素较多,其中手术创伤是导致疼痛的直接原因[7];邹春等[8]研究显示术中使用二氧化碳也与患者疼痛有关。Suner等[9]指出,腹腔镜手术中近3/4患者会表现为急性疼痛,其中80%左右患者疼痛程度为中度到重度,虽然腹腔镜手术患者术后疼痛程度远低于开放性手术[10],但疼痛管理依然是现今的热门研究内容之一。 术后疼痛管理已经成为围术期麻醉管理主要组成部分。神经阻滞镇痛在减轻疼痛的同时避免了其他镇痛方式引起血流动力学波动及运动阻滞,逐渐被医生和患者接受。本研究观察了ERAS理念下不同模式神经阻滞的效果,显示T组、TR组、P组术后首次排气时间、术后下床活动时间明显低于N组,且TR组术后首次排气时间、术后下床活动时间明显低于T组,提示了应用术后镇痛特别是TAPB联合RSB镇痛可有效维持身体状态,促进肠蠕动,有利于机体术后康复。
传统的术后疼痛管理主要以阿片类药物为主,研究显示阿片类药物可以导致患者发生呕吐、疲劳、恶心以及抑制肠胃蠕动等不良反应,严重情况下甚至出现器官功能衰竭,不利于术后康复[11]。ERAS属于外科新兴管理模式,一方面可从患者自身角度,包括情志和身体多面减轻应激刺激,减轻由手术和麻醉形成应激反应程度,另一方面ERSA可以减少患者的住院费用,改善患者预后[12]。研究显示,T组、TR组、P组和N组不同时间点Ramsay镇静评分比较后显示,各组间差异无统计学意义,采用镇痛的组术后1 h、6 h、12 h和24 h时VAS疼痛评分明显低于不采用镇痛组,且TR组的VAS疼痛评分明显低于T组,说明ERAS理念下TAPB联合RSB镇痛在保持镇静效果的同时,也降低了患者术后疼痛,可能与局麻药物只作用于外周神经,阻断伤害性刺激传导至中枢,避免痛觉的发生有关[13]。
TAPB阻滞将码子药物在腹横肌平面内注入,直接阻断腹部感觉传导,但TAPB作用范围有限,在LC术后镇痛效果一般[14]。而RSB将腹直肌与腹直肌鞘后这一区域神经直接进行阻滞,故临床上常常将TAPB和RSB联合使用于腹腔镜胆囊切除术中[15-16]。采用镇痛的组的CRP、IL-6、Cor、E及SV明显低于不采用镇痛组,CO明显高于不采用镇痛组,且TR组的CRP、IL-6、Cor、E及SV明显低于T组,CO明显高于T组,说明ERAS理念下TAPB联合RSB镇痛可改善患者围术期炎性应激状态,并稳定血流动力学,可能与TAPB联合RSB直接作用于疼痛的主要传入神经-腹壁神经,腹壁神经被阻滞后,相应的感觉及交感神经的兴奋性显著降低,与之相关的炎性因子的释放减少且对循环抑制轻有关[17]。4组MMSE评分随术后时间增加明显升高,说明,上述镇痛方法均对认知功能影响较小。本研究比较不良反应显示4组之间差异无统计学意义,说明TAPB联合RSB镇痛的安全性好,可能与减少阿片类药物使用有关。
综上所述,在ERAS理念下,在LC手术中应用TAPB联合RSB可有效减轻患者术后疼痛、炎症应激反应,安全性好。

