神经外科行PICC置管患者发生导管异位的影响因素分析
江婷 罗帷 万承贤
神经外科患者全身营养状况差、住院时间长、病情危重,加上静脉高营养治疗、脱水药物对血管刺激性大,增加外周静脉穿刺难度[1]。中心静脉导管(PICC)置管是一种通过外周静脉穿刺的临床静脉输液技术,具有留置时间长、操作简便、维护方便等优点,在临床各科室使用广泛[2-3]。但因神经外科患者多伴有肢体活动障碍、意识障碍等,PICC置管时无法按要求配合,易发生导管尖端异位,增加患者痛苦,还可增加并发症发生风险,如血栓性静脉炎等,影响后续治疗与患者疾病康复[4-5]。因此,识别神经外科行PICC置管患者发生导管异位的高危因素,尽早制定相应的预防对策干预至关重要。本研究选取2020年1月—2022年1月在本院神经外科收治的PICC置管患者186例患者为调查对象,调查分析其导管异位的危险因素,为今后制定针对性的预防对策提供参考依据。
1 对象与方法
1.1 调查对象
选取2020年1月—2022年1月在本院神经外科收治的PICC置管患者186例患者为调查对象。纳入条件:患者或家属签署知情同意书;年龄≥18周岁;临床资料完整;需留置PICC导管。排除条件:肝肾等重要脏器功能异常;血常规、凝血功能异常者;静脉栓塞史;合并造血系统疾病;服用抗凝药物治疗者;合并精神疾患。本研究经医学伦理委员会审核批准。
1.2 调查内容及方法
(1)临床资料:采用问卷调查,内容包括性别、深静脉置管史、年龄、焦虑情绪、穿刺血管类型、穿刺血管侧向、气管切开、送管次数、机械通气、意识障碍、导管异位等。
(2)焦虑情绪:用汉密尔顿焦虑量表(HAMA)[6]评估焦虑情绪,包括害怕、焦虑心境、紧张、失眠等,共计14个条目,每个条目0~4分,分值≥14分提示患者存在焦虑,分值越高则焦虑越严重。
(3)意识状态:用格拉斯哥昏迷评分(GCS)[7]评估,共包含语言反应(1~5分)、运动反应(1~6分)、睁眼反应(1~4分)3个计分项目,满分为15分,分值越高则表示意识状态越好,当GCS评分为15分表示意识清楚,12~14分表示存在轻度意识障碍,9~11分表示重度意识障碍,≤8分表示昏迷。
1.3 导管异位判断标准
X线正侧位显示PICC导管头端未进入上腔静脉,而进入腋静脉、颈内静脉、锁骨下静脉以及其他血管内位置。
1.4 数据分析方法
采用SPSS 19.0 统计学软件进行数据分析,计数资料组间率比较采用χ2检验;采用 Logistic 回归模型进行多因素分析。检验水准α=0.05,P<0.05为差异具有统计学意义。
2 结果
2.1 影响神经外科行PICC置管患者发生导管异位的单因素分析
本次调查神经外科行PICC置管患者导管异位发生率为9.68%。单因素分析显示,年龄、深静脉置管史、焦虑情绪、穿刺血管类型、气管切开、送管次数、机械通气、意识障碍与神经外科行PICC置管患者发生导管异位有关,差异有统计学意义(P<0.05);性别、穿刺血管侧向与神经外科行PICC置管患者发生导管异位无关,差异无统计学意义(P>0.05)。见表1。
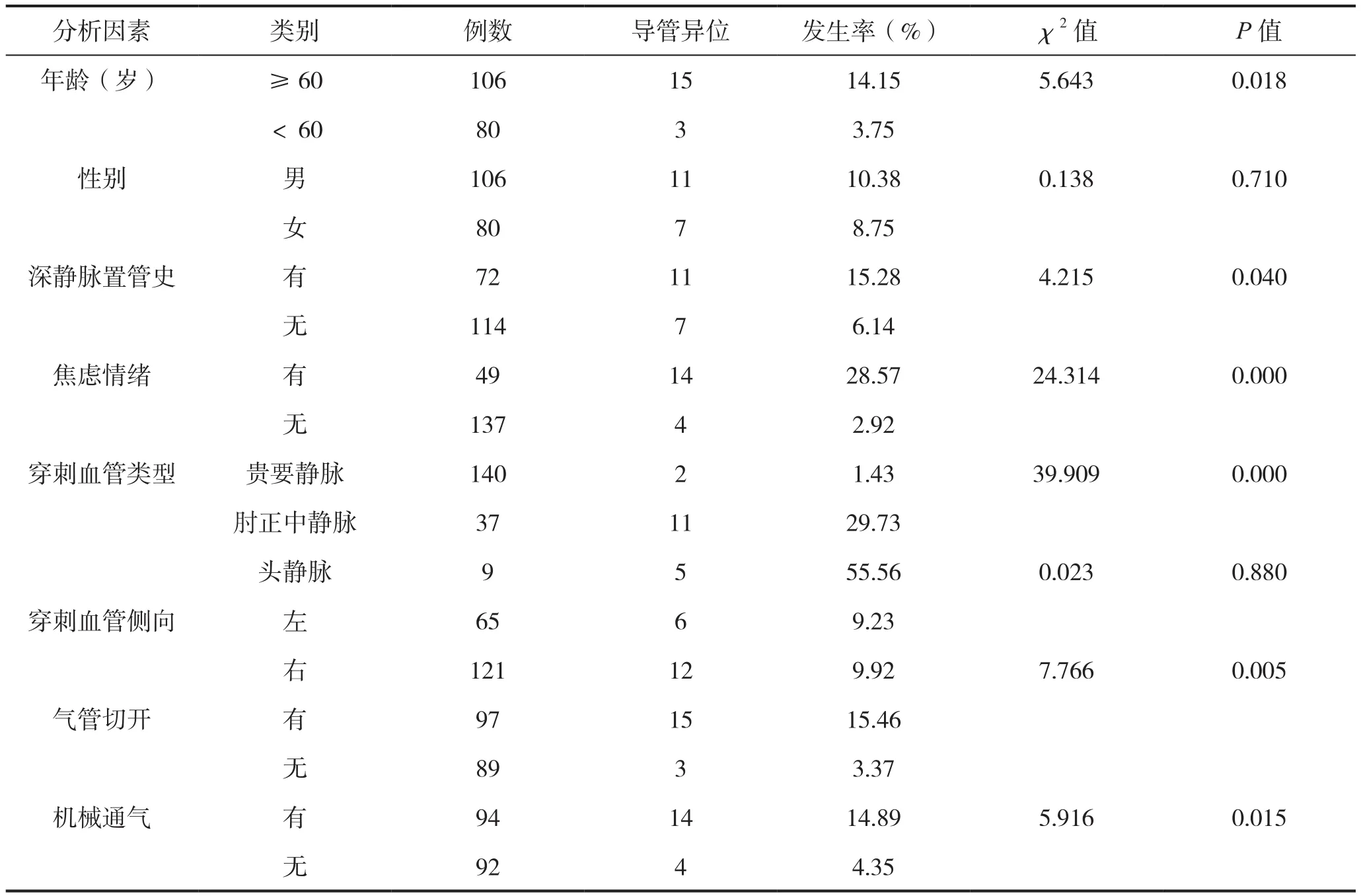
表1 神经外科行PICC置管患者发生导管异位单因素分析

续表
2.2 影响神经外科行PICC置管患者发生导管异位因素的多因素分析
以是否发生导管异位为因变量(是=1,否=0),以单因素分析具有统计学意义的因素为自变量(变量及赋值见表2),进行多因素Logistic回归分析。结果显示,年龄≥60岁、深静脉置管史、有焦虑情绪、穿刺血管类型肘正中静脉和头静脉、气管切开、机械通气、送管次数>3次、意识障碍是神经外科行PICC置管患者发生导管异位的高危因素(P<0.05)。见表3。
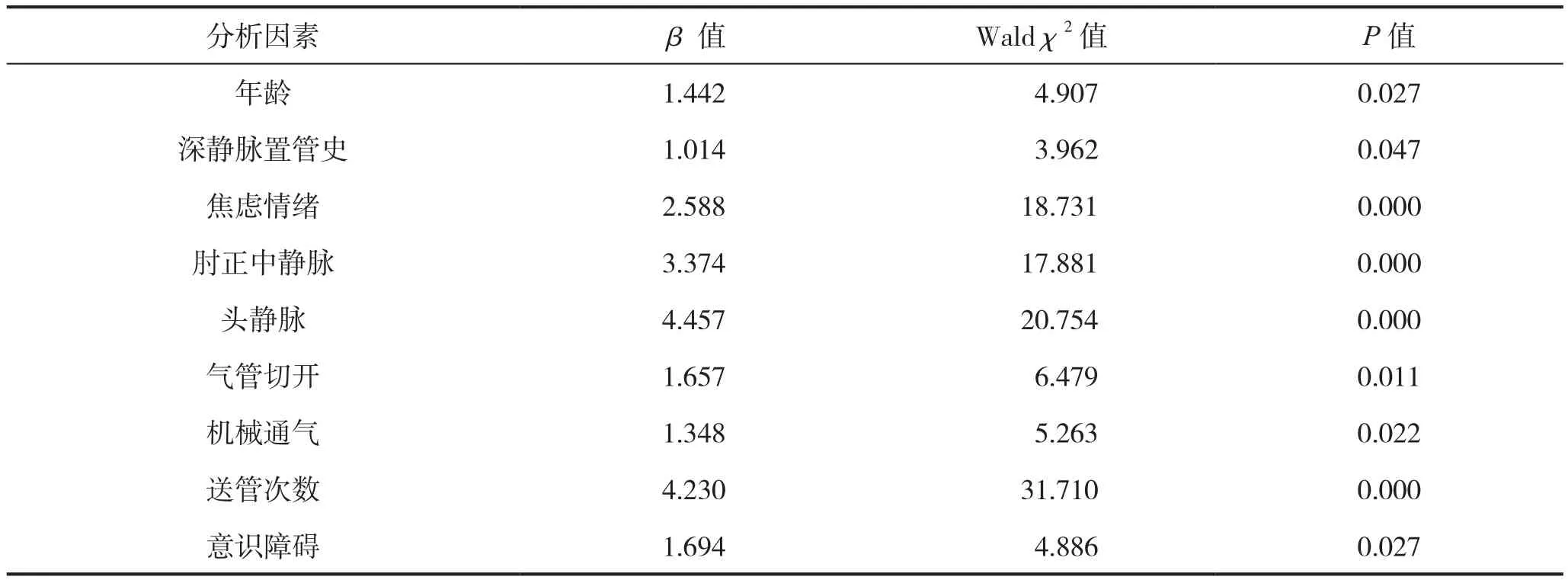
表3 神经外科行PICC置管患者发生导管异位的多因素分析
3 讨论
PICC置管可减少反复穿刺对患者造成的痛苦,并可防止化疗药物损伤血管及周围组织,保护外周静脉,为患者提供长期静脉治疗途径,是临床使用较多的静脉输液技术之一[8-9]。但PICC置管也具有维护专业性强、难度大等特点,无法完全按照预期达到指定位置,易出现导管异位,增加液体外渗、导管堵管、静脉血栓等不良情况发生,影响治疗效果,因此备受国内学者关注[10-11]。
本研究结果显示,年龄≥60岁、深静脉置管史、有焦虑情绪、穿刺血管类型肘正中静脉和头静脉、气管切开、送管次数>3次、机械通气、意识障碍是神经外科行PICC置管患者发生导管异位的高危因素。原因在于:①老年者身体机能退化明显,长期血液循环不良可造成血管干瘪、塌陷,增加穿刺难度,同时此类患者听力、语言功能有程度不一的下降,无法良好的配合操作,尤其在送管过程中易有未充分压低肩部等异常情况发生,导管易移位至颈内静脉[12]。②既往有深静脉置管史者可能会因刺激性药物的输入而造成血管损伤,拔管后静脉穿刺处会有瘢痕出现,再次置管时易有静脉折返异位现象发生,增加导管异位发生风险。③PICC置管过程中,患者会因担心疾病预后、害怕疼痛等出现焦虑等负性情绪,进一步加重机体应激反应,促使血管回缩,增加送管时的压力,还会对静脉血液回流造成不良影响,亦会造成部分患者发生不由自主的憋气行为,胸腔压力明显增高,促使静脉血液回流至心脏,易引起导管异位[13]。④肘正中静脉一般位于肘窝的浅筋膜内,由外下向内上连接于头静脉与贵要静脉之间,存在较多的变异,而头静脉管腔汇入静脉时角度较小,前粗后细且高低不平,导管送入时易折返至腋静脉,故易发生导管异位[14]。⑤机械通气、气管切开者的导管一般置于甲状软骨下缘至胸骨上窝处,其可能会受到压肩、转头等动作影响,且因颈内静脉下段呈纺锤形膨大,管腔常处于开放状态,故易发生导管异位。⑥神经外科患者多伴有意识障碍,无法良好的配合护士,头偏向一侧可能不彻底,无法确保颈内静脉处于封闭状态,增加导管误入颈内静脉概率,易发生导管异位。⑦送管次数多时会相应的增加对血管造成的刺激,促使血管痉挛,减小管腔,阻碍导管尖端,增加送管难度,增加导管异位发生概率[15]。
针对上述情况,可行以下措施干预:①对于年龄大的患者在静脉穿刺前耐心与患者沟通,详细说明置管注意事项、配合要点等,提高患者配合度;②置管前详细向患者及其家属详解PICC置管相关操作、优势、可能出现的不良反应等,消除患者焦虑、紧张情绪,置管过程中与患者保持良好的语言交流,并经呼吸配合等方式分散患者注意力,缓解其紧张情绪,促进其对置管的配合;③以贵要静脉为PICC置管的首选穿刺血管,尽量避免选择肘正中静脉和头静脉;④置管前用血管超声定位标记颈内动脉位置,术侧颈内静脉横断面用高频超声寻找,用探头在颈内静脉近心端压闭其管腔,避开颈动脉窦,随后再将导管送入,若无导管回声则表示送管到位;若压闭静脉腔内有导管高回声出现,则将导管退出,对探头按压角度和力度适当调整,随后实施送管,在高频超声下送管可看到导管有无进入静脉,提高置管准确性。⑤反复穿刺置管失败时,须果断更换置管位置,减少对血管造成的损伤和刺激,不能操之过急,灵活多变地应对。
综上所述,年龄≥60岁、深静脉置管史、有
焦虑情绪、穿刺血管类型肘正中静脉和头静脉、气管切开、送管次数>3次、机械通气、意识障碍是神经外科行PICC置管患者发生导管异位的高危因素。但由于研究对象有限和观察时间短,本研究存在不足之处,仍需进一步观察研究。

