以下肢骨折伴高热为主要表现的Erdheim-chester病一例
申小雪 李雪锋
患者,女,32岁,因“关节痛19月余,右腿活动受限9天,高热3天”于2022年6月7日入院。患者于2020年10月出现双下肢关节疼痛,未行诊治,于2022年1月因双下肢关节疼痛来我院骨科就诊,考虑胫骨骨纤维异样增生可能,建议患者进行相关检查明确病因,患者拒绝,9天前因摔伤致右大腿疼痛伴活动受限,不能站立,遂于当地医院就诊,膝关节X线片检查示:右股骨中段骨折,双侧股骨及胫腓骨多发骨质异常。进一步完善双膝关节MRI检查示:双侧股骨下段、腓骨上段及髌骨骨质异常信号。行患肢制动、右下肢胫骨结节牵引及消肿治疗并建议患者于上级医院检查,但患者未进一步诊治。患者3天前出现不明原因发热,胡言乱语,体温最高达40 ℃,伴食欲减退、精神差,逐渐出现昏迷,为求进一步治疗转入我院。既往史:患者2019年1月因多饮、多尿诊断为中枢型尿崩症,予弥凝片治疗约3个月后自行停药,后予中药治疗,疗效不佳;无其他病史。体格检查:T 38 ℃,P 82次/分,R 20次/分,Bp 127/80 mmHg,神志昏迷,平车推入病房,体检不能配合,生理反射正常存在,病理征阴性,右大腿肿胀,局部青紫,压痛明显,可触及骨擦感,右小腿可见胫骨结节牵引征,末梢血运及感觉正常。辅助检查:血常规、肝功能、心肌酶谱、肌钙蛋白I、脑钠肽、凝血功能、降钙素原结果均正常;呼吸道病原体、EB病毒、巨细胞病毒、梅毒螺旋体抗体、HIV、乙肝、丙肝抗原及抗体、结核菌素及结核菌素感染T细胞斑点试验、深部真菌感染检测结果均为阴性;痰涂片:可见少量革兰阳性菌;痰培养及尿培养:培养两天无菌生长;血培养(反复多次多部位):培养72 h暂无菌生长;糖化血红蛋白结果正常;C反应蛋白(CRP)87 mg/L(0~8 mg/L,括号内为正常参考值范围,以下相同);红细胞沉降率(ESR)85 mm/h(0~20 mm/h);IL-6 19.0 pg/ml(0~6.6 pg/ml);肾功能:尿素 9.89 mmol/L(1.70~7.50 mmol/L),尿酸797.6 μmol/L(208.0~428.0 μmol/L),肌酐正常;电解质:钾正常,钠 170 mmol/L(137~147 mmol/L),氯130.7 mmol/L(99.0~110.0 mmol/L);胸部CT检查结果:双肺下叶少许坠积性炎症;心脏彩超检查结果未见明显异常。针对患者高热、昏迷,请神经内科会诊,不排除颅内感染可能,建议先积极纠正内环境,必要时完善腰椎穿刺。与患者家属沟通后,考虑先完善非感染性发热相关检查,体液免疫、可溶性抗原抗体、自身免疫性血管炎疾病抗体谱、类风湿因子、肿瘤标志物结果均正常;尿常规:尿比重 1.001(1.003~1.035),余正常;予降钠、补充葡萄糖及胃管注水、利尿治疗。完善24 h尿生化分析:尿量2 600 ml/24 h(1 000~2 000 ml/24 h),尿钠 299.99 mmol/24 h(130.00~261.00 mmol/24 h),尿钾正常,尿氯 336.73 mmol/24 h(170.00~255.00 mmol/24 h),尿微量白蛋白44.41 mg/24 h(0~30.00 mg/24 h),尿β2微球蛋338 μg/24 h(0~100 μg/24 h)。继续予降温、逐步降钠处理,考虑必要时予以血液净化治疗。全身骨显像检查结果示:全身骨骼显影清晰,上下颌骨、T3椎及右后第8肋放射性分布不均匀增浓,双侧肩关节、肘关节、双侧股骨大转子、双侧股骨中下段、双侧膝关节、双侧胫骨及踝关节放射性分布异常增浓,余骨未见明显局限异常放射性浓聚或缺损区(图1)。颅脑MRI检查结果示:垂体略小(图2)。经积极降钠、抗感染治疗,6月11日患者由昏迷转为嗜睡,呼之可应,间断发热,最高体温达38.1 ℃,复查电解质:氯143.7 mmol/L,余正常;血常规、肝肾功能、甲状旁腺激素、垂体激素、性激素、甲状腺功能、皮质醇节律及醛固酮立卧位均未见异常,全院大会诊后考虑为内分泌源性肿瘤及脂质性肉芽肿可能性大,完善正电子发射断层显像/X线计算机体层成像(PET/CT)检查,结果示双侧股骨中下段及双侧胫骨骨质病变,代谢增高,考虑为脂质性肉芽肿;右侧股骨上端、右侧髓臼高密度影,枕骨左侧基底部、腰椎L2高密度影,右肺上中叶及左肺下叶微小结节,右肺上叶磨玻璃微小结节,代谢均无增高。综上,考虑Erdheim-Chester病(ECD)可能性大,行右侧股骨活组织检查,病理结果示镜下仅见零碎的骨组织及增生的纤维组织,间质细胞梭形,无明显异型;免疫组化:CD68(+),MDM2(部分+),SATB-2(部分+),P53(散在+),Ki-67(散在+),H3.3G34W(-),H3K36M(-),P63(-),CD1a(-),CDK4(-),P40(-),PCK(-)。结合症状、影像学及病理检查结果,诊断为ECD,建议患者行BRAF基因DNA测序,患者拒绝行进一步检查及治疗,要求对症治疗。予甲泼尼龙每日80 mg静脉滴注,大量口服补液、利尿等对症治疗。患者神志转清醒,体温恢复正常,下肢疼痛较前减轻后出院。5个月后电话随访,患者复查血常规:WBC计数 11.58×109/L(3.50~9.50×109/L),余正常;电解质:钾正常,钠148.1 mmol/L,氯116.8 mmol/L;CRP 23 mg/L;IL-6 8 pg/ml;ESR 37 mm/h;门诊美卓乐调整为每日20 mg口服维持,环磷酰胺0.6 g静滴,每月1次,累积剂量3 g。
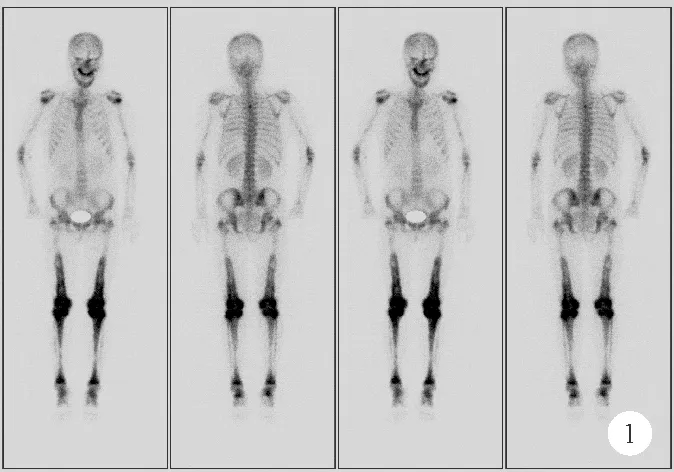
图1 患者2022年6月10日全身骨显像检查结果
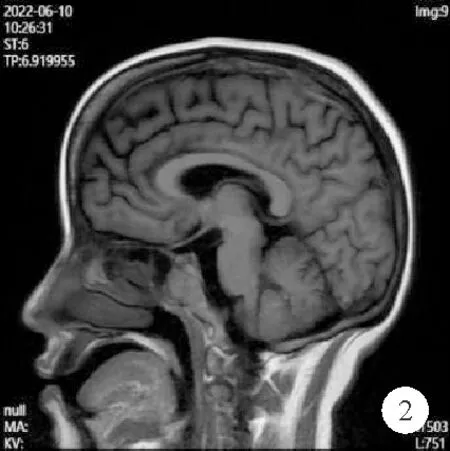
图2 患者2022年6月10日颅脑MRI检查结果
讨 论
ECD于1930年首次被提出,描述为“类脂肉芽肿”[1]。ECD是一种罕见的炎症性骨髓克隆性疾病,属于一组组织细胞增多症的疾病总称[2]。该病主要影响46~56岁的成人,儿童病例仅少量报道,男性发病率高于女性[3-4]。ECD的病因与发病机制尚未完全明确,Estrada-Veras等[5]的研究发现,ECD患者组织中检测到BRAFV600E突变。也有少数研究该病与炎症的关系,ECD患者的促炎细胞因子和趋化因子水平升高,尤其是干扰素-α、IL-1、IL-6、IL-8、IL-12、肿瘤坏死因子(TNF)和单核细胞趋化蛋白(MCP)-1平升高。因此,ECD伴随着细胞因子和趋化因子产生增加,损伤器官及组织。高达80%的患者发生全身性炎症,主要表现为CRP升高[4]。而本例患者存在IL-6、CRP升高,与相关研究结果一致。
ECD可引起多器官受累,最常受累的是骨骼,80%~95%的病例中都出现股骨受累,典型的骨表现是双侧骨增厚或主要长骨干骺端和骨干的骨硬化[3-4]。本例患者首发症状为骨痛及关节疼痛,影像学表现也主要累及双侧对称性长骨骨干及关节,与文献报道相符。ECD最常见的心血管表现之一是主动脉壁增厚,即所谓的涂层主动脉[6]。尿崩症是神经ECD最常见的表现,抗利尿激素缺乏会导致尿崩症,其特点是多饮、多尿[7-8]。本例患者以尿崩症为首发症状就诊,早期出现多饮、多尿,低比重尿,最严重时期出现发热、昏迷及顽固性高钠血症,患者经过积极纠正内环境紊乱后,体温较前有下降趋势,神志转清醒,发热及昏迷考虑与内分泌代谢及内环境紊乱相关。也有50%患者可出现肺部受累,ECD的肺部影像学特征包括光滑的小叶间隔增厚、小结节、磨玻璃影、叶间裂增厚、斑块和薄壁囊肿[9]。本例患者PET/CT检查示患者右肺上中叶及左肺下叶微小结节,右肺上叶磨玻璃微小结节,影像学与报道病例吻合。此外,ECD还会累及腹膜后、皮肤、眼眶、睾丸、甲状腺及肾上腺等器官[3]。ECD典型的组织病理学表现为富含脂质的泡沫样,组织细胞增生,可伴有少量淋巴细胞、浆细胞、Touton巨细胞浸润及不同程度的纤维化。在免疫组织化学染色中,组织细胞标志物CD68和CD163表达阳性,而CD1a、langerin表达阴性,S-100也很少出现阳性[2,4]。结合患者临床症状、辅助检查和病理结果,诊断为ECD。
ECD目前尚无有效的治疗方式,治疗方案包括药物治疗、放疗、化疗、免疫治疗、手术、干细胞移植等,药物为首选治疗方案。相关文献显示,使用泼尼松龙并同时开始使用环磷酰胺,患者的症状、功能和影像学检查结果均有所改善,且进展速度减慢[10]。近年来随着研究进展,靶向药物取得良好的疗效,如英夫利昔单抗、IL-1受体(IL-1R)抑制剂及BRAF抑制剂被发现对ECD有一定疗效[8,11]。本例患者因自身原因,主要应用糖皮质激素治疗,对患者症状有一定疗效,并定期于门诊随诊。
ECD的预后取决与患者病变的部位、器官浸润程度及治疗反应。一项前瞻性研究报道,ECD治疗后患者的5年生存率为82.7%[12]。仍有不少患者因诊断和治疗不及时,死于ECD晚期,因此,通过学习该病例及文献复习,早期识别及诊断对ECD患者预后及疾病发展控制至关重要。

