药物基因多态性与冠心病预后的相关性研究
薛毓琦 李慧莹 林雪 方理刚
随着精准医疗概念推广,能否应用药物基因组学结果指导个性化用药成为临床关注热点[1-2]。我们认为评价药物基因组学在临床中的作用应重点考察其对于临床终点的影响。CYP2D6是影响β受体阻滞剂药动学的主要代谢酶,根据代谢活性,可将其分为4种不同表型,慢代谢型(无CYP2D6活性)、中间代谢型(约25%~50%正常代谢水平)、正常代谢型及超快代谢型(约250%正常代谢水平)[3]。荷兰皇家药剂师协会药物基因组学工作小组(DPWG)建议慢代谢型人群使用美托洛尔时减少75%剂量或更换其他药物(如比索洛尔),中间代谢型人群减少50%剂量或换药[4-5]。β1肾上腺素能受体(ADRB1)基因c.1165G>C位点多态性导致ADRB1蛋白389位置有甘氨酸(Gly)和精氨酸(Arg)两种可能,继而导致β受体阻滞剂疗效的改变。Arg389(CC)纯合子的高血压患者应用美托洛尔后血压下降的程度是Gly389Arg杂合子基因型(GC)个体的3倍[6]。载脂蛋白E(ApoE)参与脂质代谢和胆固醇(TC)及甘油三酯(TG)的转运。人类ApoE基因存在3个不同的等位基因(E2、E3、E4),并已被证实可影响转录和血清TC、TG水平,从而改变动脉粥样硬化的进展。ApoE基因的E4等位基因是我国人群患冠心病的独立危险因素[7-8],E2型人群口服他汀类药物疗效较好,而E4型疗效相对较差。以上基因多态性被证实与基因相关的治疗指标密切相关,是本研究的重点基因类型。本研究纳入在我院确诊的128例冠心病住院患者,对于涉及到二级预防用药的药物基因多态性进行检测,经过规范化治疗和长期随诊后,评估不同药物基因与冠心病全因死亡的关系。
对象与方法
1.对象:回顾性选取2010年1月~2011年2月于我院经临床和冠状动脉(简称冠脉)造影确诊的冠心病住院患者128例。纳入标准:(1)症状、心电图、生化指标及冠脉造影明确诊断为心肌梗死或不稳定性心绞痛,包括ST段抬高或非ST段抬高型心肌梗死;(2)有心绞痛症状,经冠脉造影确诊为慢性冠脉综合征;(3)可保证出院后于本院或外院规律随诊,规范使用冠心病二级预防药物治疗。128例患者中男91例(71.1%),女37例(28.9%),年龄38~84岁,平均年龄(62±10)岁;慢性冠脉综合征(CCS)53例(41.4%,CCS组),急性冠脉综合征(ACS)75例[58.6%,ACS组,其中包括急性ST段抬高及非ST段抬高型心肌梗死30例(23.4%),不稳定型心绞痛45例(35.2%)];接受冠脉再灌注治疗107例(83.6%),包括经皮冠脉介入治疗(PCI)101例(78.9%)及冠脉搭桥手术(CABG)6例(4.7%);中位随访时间为104(97,108)个月,死亡12例(9.4%),其中死于心血管事件5例(3.9%),死于肿瘤4例(3.1%)。92例高血压患者中,入院时使用降压药物控制血压76例(82.6%);48例血糖异常患者中,入院时使用药物控制血糖39例(81.2%);59例血脂异常患者中,入院时使用药物控制血脂26例(44.1%);所有入组患者中,出院时使用他汀类药物控制血脂113例(88.3%),2020年随访时使用他汀类药物87例(68.0%)。根据生存结局再将128例患者分为存活组116例和死亡组12例。本研究经我院伦理委员会审核批准,因研究性质为回顾性研究,且纳入的患者在入院收集血样时已签署同意所捐献样本及相关信息可用于所有医学研究,因此本研究免除知情同意书。
2.方法:根据我院电子病历系统查询所有患者一般资料及临床资料,包括年龄、性别、BMI、入院血压[收缩压(SBP)及舒张压(DBP)]、入院及出院心率、既往史、家族史(父母、兄弟姐妹患心梗或脑梗病史)、吸烟情况、入院后行冠脉再灌注治疗情况、血红蛋白(Hb)、血清白蛋白(Alb)、估算的肾小球滤过率(eGFR)、超敏C反应蛋白(hs-CRP)、糖化血红蛋白(HbA1c)、N末端脑利钠肽前体(NT-proBNP)、总胆固醇(TC)、甘油三酯(TG)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、载脂蛋白A(apoA)、载脂蛋白B(apoB)、脂蛋白a[LP(a)]、超声心动图检查结果[左心室舒张末内径(LVDD)、左心室射血分数(LVEF)]。留存患者全血,使用基质辅助激光解吸电离飞行时间质谱法(MALDI-TOF)检测患者药物基因分型,包括CYP2D6基因分型(正常代谢型和中间代谢型,本人群中未检测出慢代谢型和超快代谢型)、ADRB1基因分型(高应答组:c.1165G>C:C,低应答组:c.1165G>C:GC和c.1165G>C:G)、ApoE基因分型(E2型:c.388T>C:T和c.526C>T:CT;E3型:c.388T>C:T和c.526C>T:C;E4型:c.388T>C:CT和c.526C>T:C)。2020年通过门诊或电话进行随访,记录患者生存结局及死亡原因。

结 果
1.存活组和死亡组患者一般资料及临床资料比较:死亡组患者年龄高于存活组,Alb水平低于存活组(P<0.05),而两组患者其余指标比较差异均无统计学意义(P>0.05)。见表1。
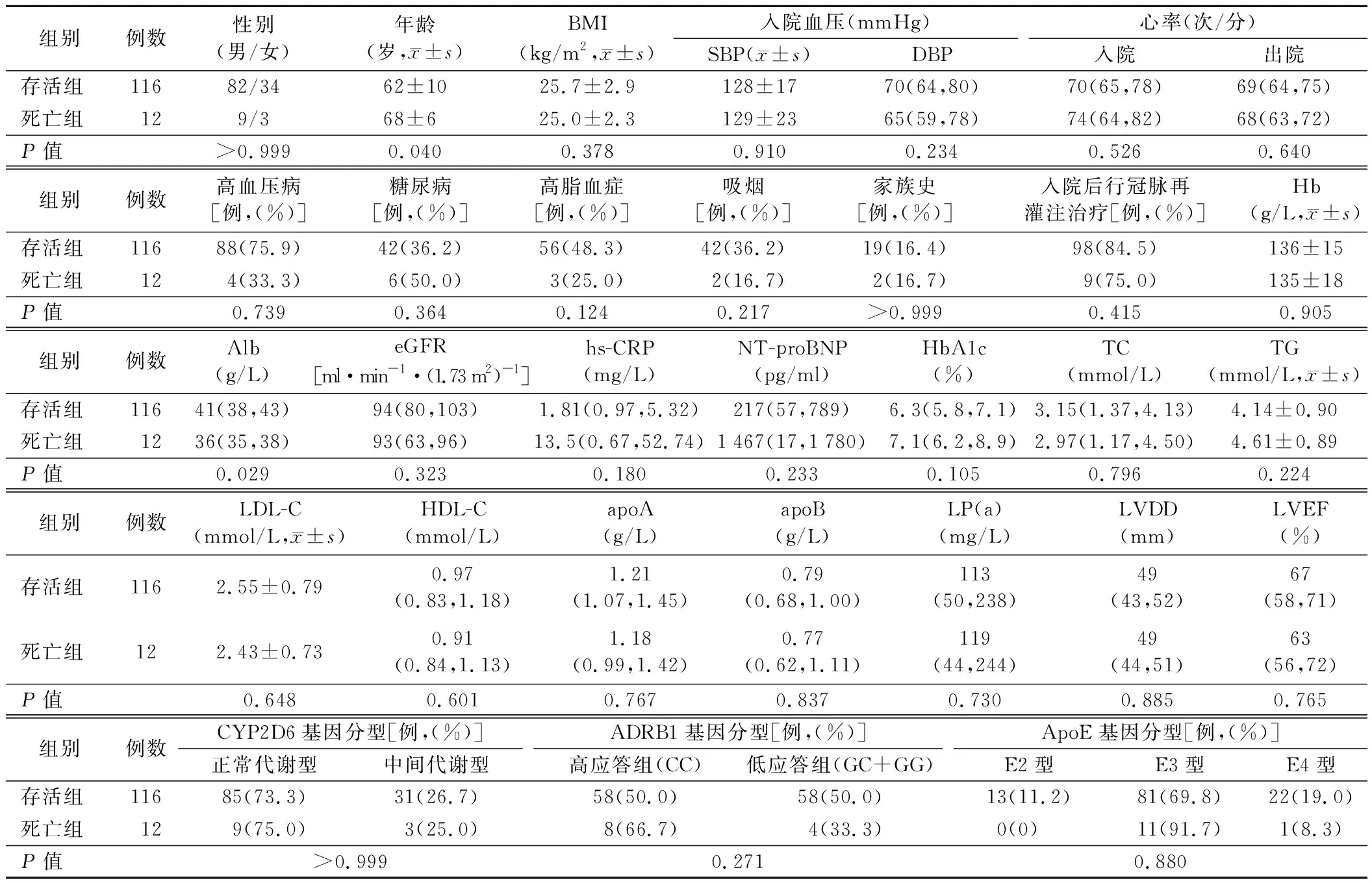
表1 存活组和死亡组患者一般资料及临床资料比较[M(P25,P75)]
2.冠心病患者全因死亡的影响因素分析:Cox单因素回归分析结果显示,年龄(HR=1.078,95%CI1.006~1.156,P=0.032)、出院心率(HR=0.941,95%CI0.896~0.987,P=0.013)、hs-CRP(HR=1.050,95%CI1.020~1.080,P=0.001)、HbA1c(HR=2.419,95%CI1.336~4.381,P=0.004)与均冠心病患者全因死亡相关,而药物基因CYP2D6型、ADRB1基因型、ApoE基因型、BMI、家族史、入院后冠脉再灌注治疗、LDL-C、NT-proBNP、LVDD、LVEF均与冠心病患者全因死亡无关(P>0.05)。将以上Cox单因素回归分析中差异有统计学意义的变量进行Cox生存分析,结果显示hs-CRP(HR=1.064,95%CI1.020~1.111,P=0.004)、HbA1c(HR=3.778,95%CI1.519~9.397,P=0.004)均与冠心病患者全因死亡相关,而年龄、出院心率均与其全因死亡无关(P>0.05)。
3.ACS组和CCS组患者一般资料及临床资料比较:ACS组患者入院后行冠脉再灌注治疗比例及HbA1c水平均高于CCS组(P<0.05),而两组患者其余指标比较差异均无统计学意义(P>0.05)。见表2。
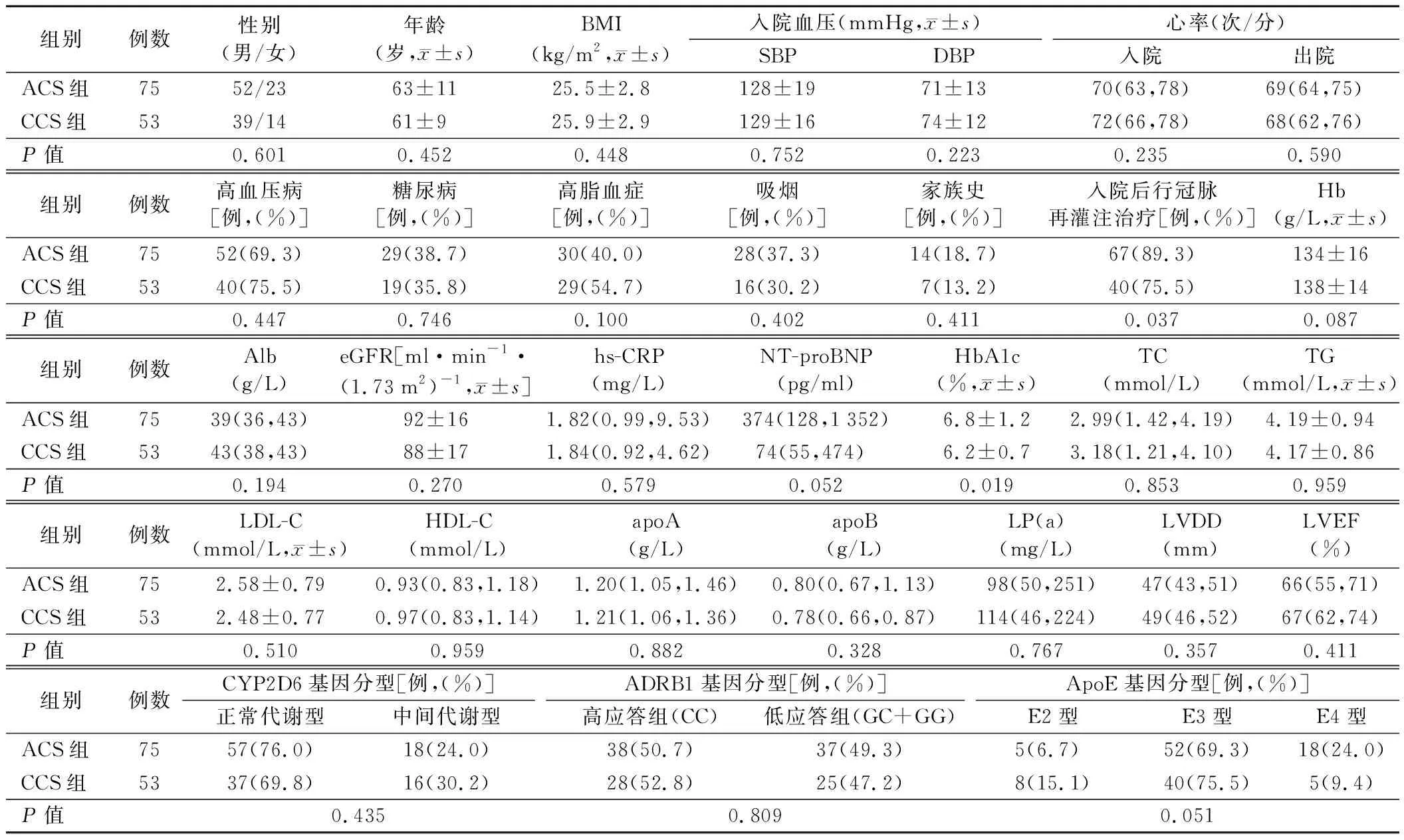
表2 ACS组和CCS组患者一般资料及临床资料比较[M(P25,P75)]
4.ACS患者全因死亡的影响因素分析:Cox单因素回归分析结果显示,出院心率(HR=0.923,95%CI0.873~0.976,P=0.004)、hs-CRP(HR=1.045,95%CI1.003~1.088,P=0.034)及HbA1c(HR=2.661,95%CI1.361~5.204,P=0.004)均与ACS患者全因死亡相关,而CYP2D6基因型、ADRB1基因型、ApoE基因型均与ACS患者全因死亡无关(P>0.05)。Cox生存分析结果显示,HbA1c与ACS患者全因死亡相关(HR=3.017,95%CI1.157~7.869,P=0.024),而hs-CRP、出院心率均与ACS患者全因死亡无关(P>0.05)。
讨 论
本研究分析了128例冠心病患者的常用二级预防用药的药物基因多态性,并进行长达104个月的随访,在一个规范治疗、长期冠心病二级预防的队列中,未能观察到影响冠心病治疗药物,如β受体阻滞剂、他汀类降脂药物的基因多态性对于患者全因死亡的影响,也未能观察到冠脉再灌注治疗、左心功能对于预后有显著影响,但患者基线时hs-CRP和HbA1c水平与预后相关。
既往文献中基于药物基因多态性与预后相关的研究较少,有限的研究均来源于心力衰竭患者。目前研究均着重于药物基因分型对其特定治疗靶点的影响,如与β受体阻滞剂治疗反应相关的CYP2D6和ADRB1均在观察其对心率和血压的影响。有研究结果表明,CYP2D6基因型是美托洛尔治疗后心率反应的最重要预测因子之一[9]。在等剂量美托洛尔治疗中,与正常代谢型相比,CYP2D6慢代谢型和中间代谢型患者心率下降幅度更大。但对于CYP2D6基因型与血压方面的关系,既往研究结果并不一致[10-12]。CYP2D6基因型在心力衰竭预后的研究均为阴性结果。MERIT-HF是一项美托洛尔干预心力衰竭患者的研究,在其药物基因多态性子研究中,CYP2D6基因型与患者死亡及住院率结局无关[13]。在另一项关于射血分数减低的心力衰竭患者的研究中,CYP2D6基因型与心力衰竭药物需求及最终每日使用美托洛尔剂量无关[14]。结合既往文献及本研究结果,认为仅从CYP2D6基因型多态性就能够影响患者远期预后的猜想过于乐观。
ADRB1基因突变与疾病预后关系的研究较多,包括缺血性心脏病、高血压、心力衰竭等在内的许多研究均表明,携带Arg389纯合子基因型的患者使用β受体阻滞剂后疗效更佳。这些研究结果指出,Arg389纯合子型或Ser49-Arg389单倍型与心血管不良事件风险相关,而β受体阻滞剂治疗在很大程度上降低了这种风险[15-16]。在ADRB1基因型与心力衰竭预后方面,有几项研究得到了阳性结果。使用卡维地洛治疗射血分数减低、纽约心脏病协会(NYHA)心功能Ⅱ~Ⅳ级心力衰竭患者的研究结果表明,Arg389携带者较Gly389纯合子型更能够改善LVEF[17]。也有研究证实在射血分数减低的心力衰竭患者中使用β受体阻滞剂情况下,389位密码子上的ADRB1基因型与改善全因死亡率存在显著相关性[18-19]。本研究未能发现ARDB1基因型与冠心病患者预后的相关性,可能是因为心力衰竭的心率控制是治疗重点,而冠心病患者在临床中的心率管理不如心力衰竭患者严格。此外,本研究中出现Arg389纯合子突变患者仅有10例,死亡组没有该突变类型患者,因此样本量较小,有可能是本研究未观察到阳性结果的原因之一。
基于本研究结果和既往文献,我们可谨慎地推测即使存在药物基因型的差异,仍不足以对已完善冠脉再灌注及二级预防治疗的患者产生远期预后影响。临床上医生以药物靶剂量、心率和适宜血压作为指标,调定二级预防药物的使用,也是一种有效方法。本研究未观察到一些常见影响冠心病预后的指标[20],如冠脉再灌注治疗对于冠心病患者的影响[21],可能是因为本研究为回顾性观察研究,临床上已根据患者的病情选择了最合适和及时的治疗措施,因此难以对患者的长期预后产生影响。
本研究中,hs-CRP与HbA1c水平无论在哪一个亚组的分析中均与预后相关,提示在目前治疗水平下,在冠心病治疗初期,患者整体的炎症状态及血糖水平是影响长期预后的因素。炎症在冠心病斑块的形成和进展中均起核心作用[22],若心肌不能获得完全修复,会留下疤痕,心脏进入重构阶段[23]。hs-CRP水平与冠心病预后相关,也佐证了炎症在冠心病中的重要作用。二级预防中仅他汀类药物具有一定程度的抗炎作用[24],从本研究来看,似乎这种作用并不足够。近年来已有临床研究证实系统性给予抗炎制剂(如抗IL-1β的单克隆抗体卡那单抗)可进一步降低冠心病患者的死亡率[25]。血糖与冠心病预后的关系较复杂,不仅涉及血糖目标的控制,还需要包括理解不同降糖药物的机理和对心血管系统的益处与不良反应,这也提示我们血糖水平与冠心病预后的关系仍需要更多研究。目前国外多个协会共识建议在高危冠心病患者中使用胰高血糖素样肽-1(GLP-1)受体激动剂或钠-葡萄糖协同转运蛋白2(SGLT2)抑制剂以改善患者结局[26]。
本研究为回顾性研究,因此研究结论不能提供因果关系,且为单中心小样本研究,终点事件出现较少,与心血管不良事件相关如Arg389纯合子型、ApoE的E4等位基因在死亡组中观察量较小,可能为本研究未得出阳性结果的原因之一,因此需要前瞻性大规模的临床研究验证本研究结论。此外,因为是回顾性研究,未能获得患者在随诊过程中的生命体征,如血压、心率等信息,无法验证影响β受体阻滞剂代谢的CYP2D6和ADRB1是否会对患者的临床指标造成影响。
综上,在对于良好管理的冠心病患者的长期预后与药物基因多态性的研究中,未能观察到涉及冠心病的常用药物与患者预后的相关性,冠心病合并的炎症和血糖管理在临床中的作用值得深入研究。在新概念、新技术层出不穷的时代,客观评价这些概念和技术对临床的影响非常重要。

