116 例血流动力学不稳定骨盆骨折急诊救治过程和预后分析
马国栋 肖尧
骨盆骨折是致死率最高的骨折类型,多为交通事故、高处坠落等高能量损伤所致,血流动力学不稳定患者病死率可达30%~60%[1],且90%伴有其他脏器或部位损伤(严重胸部创伤21%,创伤性脑损伤17%,脾或肝裂伤8%,多发性长骨骨折7.8% 等),50%存在盆腔外出血来源,伤后24 h 内死亡的主要原因是急性失血[2]。本院是广东粤北地区最大的三甲医院,是广东省五大区域医疗中心之一,通过对本院近年严重骨盆骨折患者的诊治情况和预后等因素进行调查与分析,了解粤北地区骨盆创伤救治现状及存在的问题,以期对骨盆骨折患者院前急救、院内救治等提出改进措施,改善骨盆创伤的救治水平,为以后进一步降低死亡率和病残率,并提高其生存质量提供可靠依据。
1 资料与方法
1.1一般资料 收集本院2020 年1 月~2022 年3 月血流动力学不稳定[按世界急诊外科学会(WSES)分型[3]为C 型,即WSES Ⅳ级]骨盆骨折患者116 例,受伤原因:车祸60 例,高处坠落33 例,重物砸伤14 例,其他9 例;创伤严重程度(ISS)评分:轻度(ISS 评分<16 分)20 例,重度(ISS 评分≥16 分)96 例;男70 例,女46 例;年龄:<14 岁13 例,14~60 岁71 例,>60 岁32 例;其中,97 例有合并伤,占83.62%;Tile 分型:A 型稳定型骨折42 例(36.21%),B 型旋转不稳定型骨折40 例(34.48%),C 型旋转和垂直不稳定型骨折34 例(29.31%);患者来院方式:基层医院上送38例,本院下基层医院接回32例,自行来院25 例,现场出诊接回21 例。见表1~5。将患者根据治疗方法不同分为观察组(31 例)和对照组(85 例)。

表1 116 例患者受伤原因及ISS 评分[n(%)]

表2 116 例患者年龄构成及性别(n)

表3 116 例患者骨盆骨折合并损伤部位情况(例次,%)
1.2方法
1.2.1观察组 患者采用损伤控制策略(damage control,DC)予以救治。在院前及院内急救过程中遵循了高级创伤生命支持原则(advanced trauma and life support,ATLS)[4]对伤者进行初步评估和治疗,对于血流动力学不稳定的患者重点识别有无骨盆骨折和积极控制出血,院前对高能量损伤患者重点评估有无骨盆骨折、早期固定(床单固定、骨盆固定带等)、气管插管、开放深静脉通道、开放性伤口早期清创、损伤控制液体复苏(DCR)、早期使用氨甲环酸(伤后3 h 内)、早期输注血液制品(血浆、红细胞、血小板、纤维蛋白原或冷沉淀)、积极纠正代谢性酸中毒、动态监测凝血功能、积极防治创伤性凝血病、保温、损伤控制手术(DCS,包括支架外固定、急诊介入栓塞止血、胸腔闭式引流、颅骨去骨瓣减压血肿清除、剖腹探查止血、腹膜外填塞、髂内动脉结扎等)。
1.2.2对照组 患者采用常规救治模式:根据救治指南及患者具体情况,给予相应的救治措施。患者临床治疗按照一般急诊外伤处理。在影像学检查确定骨折前,未进行骨折预判并实施骨盆临时性固定,实施常规液体复苏和抗休克等治疗。急诊完善检查后,在液体复苏抗休克的同时收入创伤骨科或重症加强护理病房(ICU)。

表4 116 例患者骨盆骨折Tile 分型(n,%)
表5 116 例患者来院方式(n,%)
1.3观察指标 比较两组患者救治结果,治疗后通过病历查询统计两组患者死亡率、并发症发生率,包括急性呼吸窘迫综合征(ARDS)、脓毒症和多器官功能障碍综合征(MODS)等。
1.4统计学方法 采用SPSS26.0 统计学软件对数据进行处理。计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
观察组31 例实行了骨盆早期固定(床单固定17 例、腰围临时固定7 例,骨盆固定带固定4 例、支架外固定3 例)。116 例患者中25 例自行来院患者无一固定;本院现场出诊及下基层医院接回53 例,予以骨盆固定29 例(54.72%);基层医院上送38 例,骨盆固定2 例(5.26%)。观察组全部急诊开通深静脉通道,气管插管17 例(54.84%),呼吸机辅助通气15 例(48.39%),早期(伤后3 h 内) 应用氨甲环酸25 例(80.65%);早期输注血液制品(包括红细胞、血浆、冷沉淀)21 例(67.74%);全组在未有效止血前予以DCR,收缩压(SBP)控制在80~90 mm Hg(1 mm Hg=0.133 kPa),对合并有严重颅脑损伤[格拉斯哥昏迷量表(GCS)评分<8 分]患者,平均动脉压保持在80 mm Hg 以上;急诊行胸腔闭式引流6 例、颅骨去骨瓣减压8 例、急诊清创止血5 例、血管介入栓塞止血4 例、剖腹探查止血7 例、结肠造瘘2 例、膀胱造瘘加尿道会师术4 例。对照组患者中,早期行骨盆临时固定8 例(9.41%)、开通深静脉通道22 例(25.88%)、气管插管并呼吸机辅助通气18 例(21.18%);全组早期均未静脉注射氨甲环酸,未行DCR 及DCS。观察组患者的死亡率16.13%(5/31)和并发症发生率25.81%(8/31)均低于对照组的35.29%(30/85)、47.06%(40/85),差异均有统计学意义(P<0.05)。见表6。
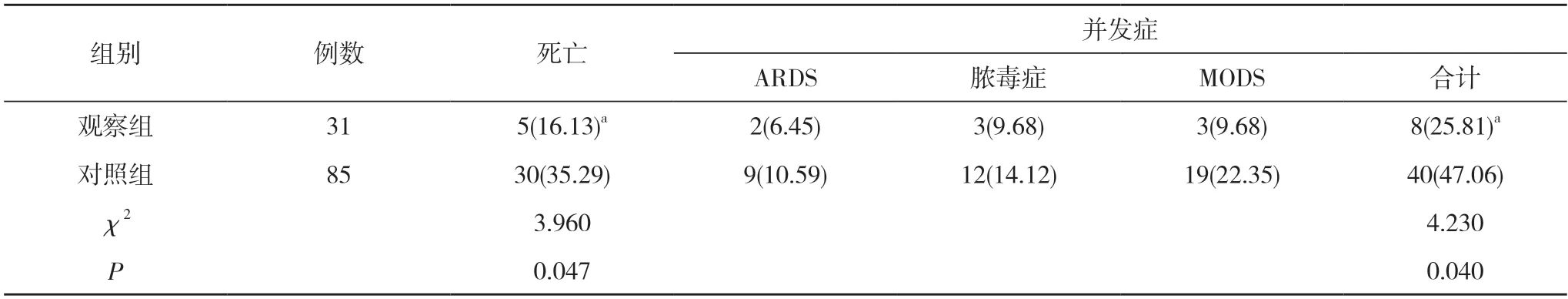
表6 两组患者救治结果比较[n(%)]
3 讨论
血流动力学不稳定骨盆骨折是各种高能量损伤导致死亡的主要原因之一,血流动力学不稳定骨盆骨折的急诊处理充满挑战。本次研究结果表明,观察组患者的死亡率16.13%(5/31)和并发症发生率25.81%(8/31)均低于对照组的35.29%(30/85)、47.06%(40/85),差异均有统计学意义(P<0.05)。究其原因,院前急救和院内急诊救治过程中高级生命支持及损伤控制策略的应用,通过评估患者伤情,能够及时控制其出血情况,并针对性改善其全身状况[5]。救治过程中,充分关注患者可能存在的凝血功能障碍、酸中毒和低体温,予以积极纠正处理。待患者生命体征平稳后,再行确定性骨折内固定手术治疗,最大限度地减少患者受到额外损伤的可能性,从而提高抢救成功率。有关研究表明[6-9],损伤控制策略主要通过积极止血、早期骨盆临时固定、高级生命支持、DCR、DCS、保障生命体征稳定、减少“二次打击”对患者造成的伤害,为后期确定性手术治疗创造条件。院前急救及院内急诊救治有利于医务人员在患者损伤现场早期即实施损伤控制干预,使患者能在创伤救治黄金1 h 内得到有效救治,从而提高救治效率及成功率。此外,腹膜外填塞、复苏性主动脉球囊阻断(REBOA)等技术也是治疗血流动力学不稳定骨盆骨折的积极有效手段,医院创伤救治中心应制定血流动力学不稳定骨盆骨折救治流程并加以落实及持续质量改进[10-14]。
本次研究数据表明本院收治的血流动力学不稳定骨盆骨折患者损伤控制策略救治的应用情况尚有不足;如早期予以骨盆临时固定(39 例,33.62%),骨盆固定带(6 例 5.17%)、支架外固定(5 例,4.31%),早期使用氨甲环酸抗纤溶(25 例,21.55%),DCR(31 例,26.72%),早期DCS 止血(16 例,13.79%)不高。因而急诊科及创伤救治中心的医务人员应熟悉掌握骨盆骨折院前急救和院内急诊救治的损伤控制策略并加以临床实际应用,努力提高血流动力学不稳定骨折患者的早期骨盆临时固定率、早期氨甲环酸使用率、早期DCS 止血率(血管介入栓塞、腹膜外填塞、髂动脉结扎、REBOA 等)。
总之,血流动力学不稳定骨盆骨折患者应用院前急救和院内救治损伤控制策略是可行且安全有效的,能迅速、有效地抢救患者生命,提高其生存率,并减少并发症的发生。

