甲状腺生物学指标与甲状腺乳头状癌的关系
殷放 邓琳 翁泽滨
甲状腺癌是人体内分泌系统常见的恶性肿瘤之一,约占全身恶性肿瘤的1%~2%,近年来其发病率显著上升,成为发病率增长最快的恶性肿瘤之一[1],尤以发达国家明显[2]。甲状腺乳头状癌为甲状腺癌中最常见的临床病理类型,约占所有甲状腺癌的95%。有研究表明甲状腺生物学指标与甲状腺乳头状癌的发生、发展有关[3],但此类研究大多数是针对单一指标的研究。本研究通过分析临床常用的甲状腺生物学指标来探讨总结这些指标在甲状腺乳头状癌中的诊断价值,报告如下。
1 资料与方法
1.1一般资料 回顾性分析本院自2018 年1 月~2021 年12 月收治的850 例甲状腺结节患者的临床资料,根据术后病理结果分为甲状腺乳头状癌组(530 例)及甲状腺良性结节组(320 例)。甲状腺乳头状癌组男210 例、女320 例;年龄21~79 岁,中位年龄42.65 岁。甲状腺良性结节组男106 例、女214 例;年龄26~75 岁,中位年龄43.17 岁。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:①既往无甲状腺手术史;②既往无甲状腺功能亢进症(甲亢)病史。排除标准:①病理结果合并桥本氏甲状腺炎的患者;②甲状腺髓样癌、未分化癌等其他甲状腺恶性肿瘤。
1.2方法 应用罗氏cobas e801 全自动化学发光免疫分析仪及其配套的试剂盒定量检测患者术前的甲状腺功能指标:甲状腺球蛋白抗体(thyroglobulin antibody,TgAb)正常范围:0~115 IU/ml;甲状腺过氧化物酶抗体(thyroid peroxidase antibody,TPOAb) 正常范围:0~34 IU/ml;促甲状腺素(thyroid stimulating hormone,TSH)正常范围:0.27~4.20 μIU/ml;游离三碘甲状腺原氨酸(free triiodothyronine,FT3)正常范围:3.10~6.80 pmol/L;游离甲状腺素(free thyroxine,FT4) 正常范围:12.0~24.3 pmol/L;甲状腺球蛋白(thyroglobulin,Tg)正常范围:3.50~77.00 ng/ml。
1.3观察指标 比较两组性别、年龄及甲状腺生物学指标(FT3、FT4、TPOAb、TSH、Tg、TgAb),甲状腺乳头状癌组中不同肿瘤直径及颈部淋巴结是否转移患者患者的甲状腺生物学指标。
1.4统计学方法 采用SPSS22.0 统计学软件进行统计分析。计量资料以均数±标准差()表示,采用t 检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2.1两组性别、年龄及甲状腺生物学指标比较 两组患者的性别、年龄、FT3、FT4、TPOAb 比较差异无统计学意义(P>0.05)。甲状腺乳头状癌组患者的TSH、Tg、TgAb 升高占比均高于甲状腺良性结节组,差异具有统计学意义(P<0.05)。见表1。

表1 两组性别、年龄及甲状腺生物学指标比较(n)
2.2甲状腺乳头状癌组中不同肿瘤直径患者的甲状腺生物学指标比较 甲状腺乳头状癌组中,96 例患者的肿瘤直径>1.0 cm,434 例患者的肿瘤直径≤1.0 cm。甲状腺乳头状癌组中肿瘤直径>1.0 cm 患者的TSH 及Tg均高于肿瘤直径≤1.0 cm 患者,差异具有统计学意义(P<0.05);甲状腺乳头状癌组中肿瘤直径>1.0 cm 患者的FT3、FT4、TPOAb、TgAb 与肿瘤直径≤1.0 cm 患者比较,差异无统计学意义(P>0.05)。见表2。
表2 甲状腺乳头状癌组中不同肿瘤直径患者的甲状腺生物学指标比较()
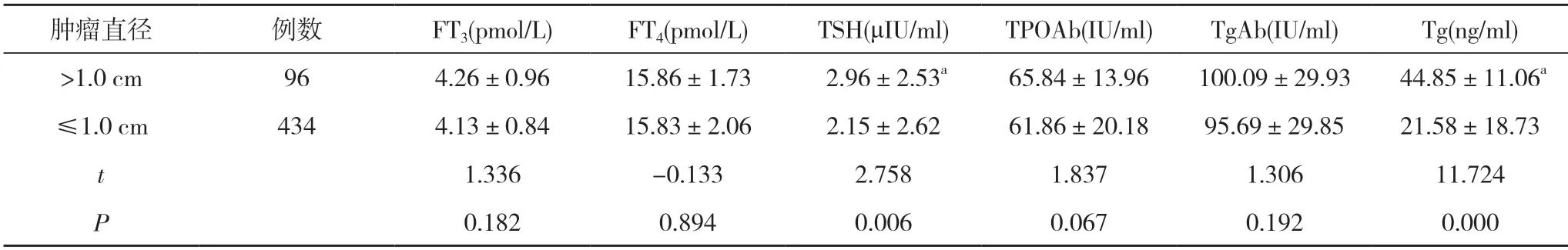
表2 甲状腺乳头状癌组中不同肿瘤直径患者的甲状腺生物学指标比较()
注:与肿瘤直径≤1.0 cm 比较,aP<0.05
2.3甲状腺乳头状癌组中颈部淋巴结是否转移患者的甲状腺生物学指标比较 甲状腺乳头状癌组中,285 例患者无颈部淋巴结转移,245 例患者伴有颈部淋巴结转移。甲状腺乳头状癌组中颈部淋巴结转移患者的Tg 高于无颈部淋巴结转移患者,差异具有统计学意义(P<0.05);甲状腺乳头状癌组中颈部淋巴结转移患者的FT3、FT4、TSH、TPOAb、TgAb 与无颈部淋巴结转移患者比较,差异无统计学意义(P>0.05)。见表3。
表3 甲状腺乳头状癌组中颈部淋巴结是否转移患者的甲状腺生物学指标比较()

表3 甲状腺乳头状癌组中颈部淋巴结是否转移患者的甲状腺生物学指标比较()
注:与颈部淋巴结无转移比较,aP<0.05
3 讨论
甲状腺乳头状癌目前在临床上愈来愈多见,其发病机制与多种因素有关,目前认为相关的因素有:颈部的放射性辐射、碘摄入量的异常、BRAF 基因的突变、遗传因素以及合并其他的甲状腺病变[4]。甲状腺乳头状癌的临床诊断主要依靠B 超等影像学检查外,目前临床上尚无特异性较高的生物学指标有助于诊断。甲状腺固有的一些生物学指标的改变一直是甲状腺癌研究的重要方向,研究人员一直努力寻找这些生物学指标与甲状腺乳头状癌之间的关系。目前临床常用的甲状腺生物学指标是甲状腺功能五项及Tg。血清Tg 是由甲状腺滤泡上皮细胞分泌产生并受TSH 调节的一种糖蛋白,是甲状腺激素(T4)在体内合成的前体蛋白,其生物学作用是促进T4的碘化合成及储存[5]。正常情况下Tg 在甲状腺滤泡细胞内循环,仅有微量溢出至血液中。分化型甲状腺癌(DTC)细胞亦可分泌Tg 并释放入血液,其水平高低可提示肿瘤细胞的分化程度和分泌Tg 的能力。有研究[6]显示:术前高水平Tg 的甲状腺低回声结节恶性肿瘤的可能性大,Tg≥187.5 ng/ml 时,诊断为恶性肿瘤的灵敏度为54.8%,特异度为90.1%。另有研究[7]表明Tg 对诊断甲状腺恶性肿瘤的意义不大。本研究发现,甲状腺乳头状癌组的Tg 水平高于甲状腺良性结节组,差异有统计学意义(P<0.05)。且甲状腺乳头状癌组中肿瘤直径>1.0 cm 患者的Tg 高于肿瘤直径≤1.0 cm 患者,差异具有统计学意义(P<0.05)。说明肿瘤越大Tg 会越高。但在甲状腺乳头状癌的患者中Tg 升高者只占17.17%(91/530),说明Tg 在诊断甲状腺乳头状癌中的特异性并不高。此外,本研究显示,甲状腺乳头状癌组中颈部淋巴结转移患者的Tg 高于无颈部淋巴结转移患者,差异具有统计学意义(P<0.05);与其他研究[8]发现当Tg 水平越高时出现颈部淋巴结转移的风险越高的结果相似。血清TgAb 为Tg 的抗体,肿瘤组织分泌Tg 增多与肿瘤组织破坏有关,过多的Tg进入血液会刺激机体产生TgAb。DTC 患者的血清Tg水平升高,TgAb 也随之升高。本研究中,甲状腺乳头状癌组TgAb 升高占16.42%(87/530),高于甲状腺良性结节组的8.13%(26/320),差异有统计学意义(P<0.05)。有研究[9]指出术后TgAb 可作为残留甲状腺的标志物,对预测DTC 复发有一定作用。Kim 等[10]研究发现在清甲治疗后的早期TgAb 的变化可以用来预测疾病有无复发,清甲治疗6~12 个月后TgAb 下降>50%者预后良好,而水平升高者预后较差。甲状腺过氧化物酶(TPO)是一种糖基化血红素蛋白,跨于甲状腺细胞顶缘的细胞膜上,伸向充满胶质的滤泡腔的部分具有催化活性。目前认为,甲状腺过氧化物酶是导致人类桥本病的关键自身抗原。甲状腺过氧化物酶是甲状腺激素合成的关键酶,有学者推测,TPOAb 可通过抑制甲状腺过氧化物酶的活性而抑制甲状腺激素合成,最终导致甲状腺功能减退症(甲减)。TPOAb 阳性提示甲状腺的淋巴细胞浸润以及甲状腺细胞破坏。TPOAb 滴度升高常预示甲状腺功能异常,即使是在自身免疫性甲状腺疾病的亚临床阶段[11]。有研究[12]分析一组DTC患者的TgAb 水平后认为TgAb 阳性患者与TgAb 阴性患者的肿瘤特征和风险预测没有差异。因此血清TgAb水平对鉴别甲状腺结节良恶性的价值仍有争议。本组资料亦显示TPOAb 与甲状腺乳头状癌无相关性。TSH与甲状腺癌的发生、发展密切相关,研究显示长期TSH 分泌过多将刺激甲状腺滤泡上皮生长,使肿瘤发生的危险增长[13-15],血清TSH 是甲状腺乳头状癌发生的恶性生长因子,多种甲状腺乳头状癌的细胞表面均有TSH 的受体,能够影响甲状腺上皮细胞和滤泡细胞的分化、增值[16-18]。有研究[19,20]发现TSH 高于正常时促进甲状腺乳头状癌发生发展的途径为:TSH 与相应的TSH 受体结合后刺激甲状腺乳头状癌细胞分泌生长因子,这些生长因子在甲状腺乳头状癌组织细胞生长发育中起到关键作用;其次,甲状腺细胞发生恶性增殖可由TSH 受体的突变及信号转导改变引起,TSH通过抗氧化酶-硫氧还蛋白缺氧诱导因子信号传导通路促进甲状腺乳头状癌细胞向周围及远处组织器官发生侵袭和转移。三碘甲状腺原氨酸(T3)、T4是反映甲状腺功能状态的指标,甲状腺乳头状癌的甲状腺功能一般无异常,只有在合并甲状腺其他疾病的情况下才出现甲状腺功能的异常。
通过本研究发现甲状腺的生物学指标中在甲状腺乳头状癌组与甲状腺良性结节组是有差异的,肿瘤直径≥1.0 cm 与<1.0 cm 的Tg 亦有显著性差异,说明肿瘤越大Tg 水平会越高。伴有颈部淋巴结转移与无颈部淋巴结转移的甲状腺乳头状癌患者的TSH 及Tg 有显著性差异。而FT3、FT4及TPOAb 与甲状腺乳头状癌无显著相关性。
总之,在甲状腺的临床常用生物指标中TSH、TGAb、Tg 对甲状腺乳头状癌的临床病理特征具有一定的诊断指导意义。

