预防股骨头坏死塌陷的内置物设计及有限元分析
毛瑞 郝鹏 黄鑫 罗艳
0 引言
尽管目前对股骨头坏死的临床治疗没有一种公认的理想治疗方式,但早期治疗以延缓股骨头塌陷、保留股骨头结构为主要目的。髓芯减压结合钽棒植入是一种常用的早期坏死治疗方法,其设计原理是通过金属钽棒对软骨下骨提供力学支撑,降低骨内压力,同时利用其多孔特点保证股骨头的血流[1-3]。理论上钽棒植入为坏死区的骨修复提供了条件,但临床跟踪随访表明钽棒植入的治疗效果并不稳定,尤其对大范围坏死的患者,保髋成功率并不理想,有分析认为手术失败的主要原因之一是钽棒对软骨下骨的机械支撑不足[4-6]。
近年来,研究人员设计了新型的机械支撑装置例如超弹性笼植入物、伞形骨架记忆合金支撑装置等,这些支撑装置前端具有金属丝或杆结构,在进入股骨头刮除区后展开成膨大的骨架结构,扩大了支撑范围,但由于软骨下骨通过金属丝或杆有限的表面区域进行接触支撑,同时金属丝或杆强度不足,容易出现变形松动的现象,影响治疗效果[7-11]。基于上述问题,本研究针对股骨头坏死但未发生塌陷的早期病程,设计一种帽形股骨头内置物,扩大支撑接触面积,并采用有限元仿真模拟方法分析术后远期理想愈合情况下该帽形内置物对股骨的力学影响,评估其在临床应用的前景。
1 材料及方法
1.1 股骨内支撑植入物设计和制造
根据股骨的球形受力区域和载荷传递路径,本文设计的股骨内置物由展开的弧形帽和柱形柄部组成,见图1(a)。弧形帽上表面与股骨头球形结构相适应,弧面半径22 mm,展开直径24.5 mm,帽厚度4 mm。为促进植入后骨长入同时避免出现应力遮挡,弧形帽采用曲面形多孔结构[12],采用选择性激光熔融技术(selective laser melting,SLM)3D打印技术(湖南华曙高科技股份有限公司,FS271M,中国)制造,孔隙率65%。柄部采用与钽棒或笼支架类似的柱形结构,直径10 mm,采用实心金属结构以传递载荷。为满足内置物帽植入通道尺寸要求,选择股骨头外前侧入路,柄部长度为26 mm,以降低手术创口尺寸。材料选用生物相容性较好的Ti-6Al-4V钛合金。
1.2 股骨内支撑内置物的有限元模型分析
1.2.1 几何模型构建
选取1名成年男性志愿者(年龄35岁,体质量70 kg)右侧健康股骨的CT扫描图像(设备型号:Revolution 256;品牌:GE;层厚:1 mm),将CT图像导入Mimics 19.0、Geomagic Studio 2013软件进行重建和去噪处理,建立正常股骨头三维实体模型。
内置物几何模型采用三维机械设计软件Solidworks 2019建立,然后在一名经验丰富的骨科医生的指导下确定植入位置,其中内置物弧形帽对应股骨头表面方向,柄部尾端位于股骨颈部,通过布尔操作获得术后股骨头结构。
采用ABAQUS/CAE 6.14分别对正常股骨模型和术后模型采用二阶四面体单元划分网格,网格尺寸约1.5 mm,其中正常股骨头模型共划分299 710个节点和210 870网格单元,术后模型共划分347 979个节点和243 777网格单元。
1.2.2 材料属性
骨组织材料采用线弹性的异质材料,利用文献描述的CT灰度值-弹性模量经验公式[13-15]计算获取弹性模块,见表1。将模型导入Mimics软件,根据股骨CT图像灰度值计算骨表观密度并进一步计算获得对应的弹性模量,对相应模型区域赋予材料属性。骨组织模型共划分15个弹性材料区域,泊松比为0.3。

表1 模型材料属性Table 1 Material properties of finite element
内置物为各项同性、均匀的线弹性材料,根据Liu等[12]对曲面形结构多孔材料力学性能的测试实验结果,弧形帽等效弹性模量为1 365 MPa,柄部弹性模量为111.13 GPa,泊松比均为0.3。
1.2.3 边界条件
边界条件赋值模拟双足站立生理载荷条件,正常和内置物植入术后股骨头加载的关节反作用力均为1 621 N,外展肌1 060 N。约束条件为股骨远端固定,见图1(b)。

图1 股骨头内置物结构和模型加载设置Figure 1 Implant structure used in the femoral head and the conditions imposed on the model
植入时在内置物周围用自体骨夯实填充,本研究假设术后远期进行了理想愈合,将内置物与骨组织之间绑定约束[16-17],分别计算未处理的正常股骨头模型和术后股骨头模型的应力分布情况。
1.3 评价指标
为了探讨内置物植入后对股骨头的支撑效果和对其他区域的力学影响,本研究中拟分析内置物帽下区域、股骨颈、股骨粗隆、股骨骨干以及内置物的Von Mises应力分布[18]。其中内置物帽下区域、股骨粗隆和股骨骨干位置的应力采用5个相邻节点的Von Mises应力平均值表示,运用SPSS 20.0软件对术前、术后节点应力进行独立样本t检验,P<0.05认为差异有统计学意义。
2 结果
2.1 有限元模型的验证
对正常股骨头计算结果显示,双足站立载荷下股骨颈部上侧受拉、下侧受压,颈部上方应力峰值为19.16 MPa,下方应力峰值为34.17 MPa,与文献报道的正常股骨头应力分布具有一致性[19-21],认为本研究建立的模型有效。
2.2 股骨应力分布
植入本研究设计的内置物后,股骨下方颈部区域的应力有所增加,峰值为35.31 MPa;股骨头上方颈部区域应力峰值降低至17.32 MPa。股骨颈部与植入物柄部末端接触区域的应力水平为8.47~15.17 MPa,正常股骨颈对应区域的应力范围是5.68~10.88 MPa,植入内置物后股骨颈部区域的应力水平明显升高。
在冠状面上,分别对正常股骨头模型和术后股骨头模型相同位置处各截取5个Von Mises 应力剖面图,如图2所示,可以看出,在内置物植入区域周围,股骨头内部空间应力分布发生变化;在水平面上的应力分布剖面图也表明股骨头内部的应力重新分布,见图3。可见内置物改变了股骨头内部的应力分布和载荷传递路径。为获取弧形帽下区域应力变化的具体情况,分别在术后模型和正常股骨头模型中,在弧形帽下方、柄部外部周围3个方位上选取3组位置A、B、C,取上述位置5个相邻节点应力的平均值作为每组位置应力值,如表2所示,可以看出放入内置物后弧形帽下方区域的应力有显著性差异(P<0.05),术后应力值低于正常模型。可见内置物能够降低帽下区域骨组织的应力水平。

A1—A5为正常股骨头不同冠状剖面应力云图;B1—B5为植入术后远期不同冠状剖面应力云图(剖面位置从左到右依次为:53%、47%、45%、42%、37%)。图2 正常及植入术后股骨不同冠状剖面应力分布情况Figure 2 Multiple coronal sectional views of Von Mises stress distributions before and after operation
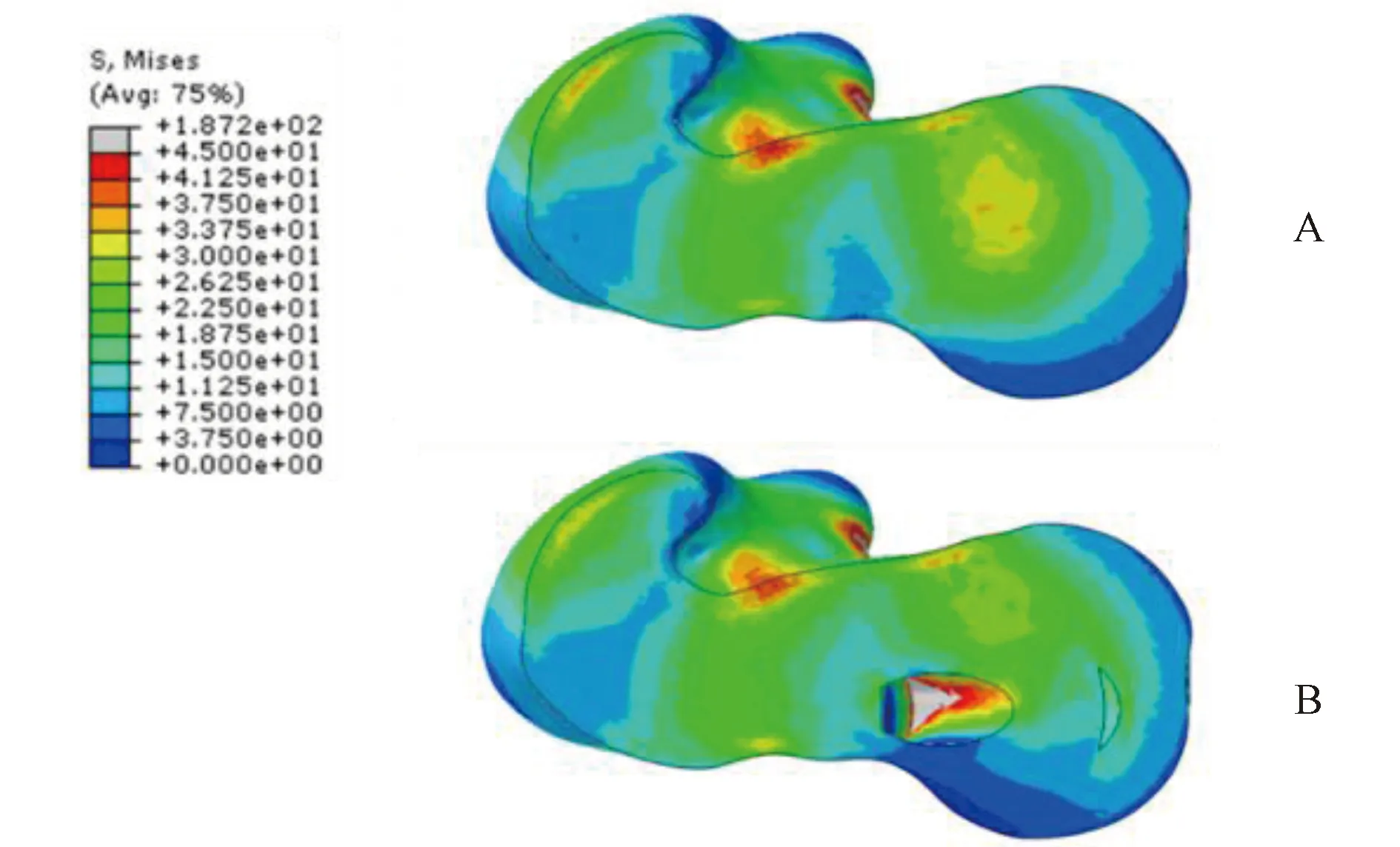
A—正常股骨头;B— 植入术后股骨头(剖面位置:60%)。图3 正常股骨头及植入术后股骨头水平剖面应力分布情况Figure 3 Horizontal cross-sectional view of Von Mises stress distributions of the femoral head before and after operation

表2 术后股骨头模型和正常股骨头模型不同位置应力值Table 2 Von Mises values of different positions of the femur models before and after operation
同样的,分别在术后模型和正常股骨头模型中股骨粗隆、股骨干内侧、外侧确定位置D、E、F并获取应力平均值,结果显示应力水平没有显著性差异(P>0.05)。可见内置物的植入对股骨头下方结构的影响较小,没有产生应力遮挡现象,不会影响后期可能需要的髋关节置换治疗。
2.3 内置物应力分布
内置物应力分布如图4所示。弧形帽上表面应力值为1.21~2.18 MPa,下表面与柄部交界区域应力增加,为2.68~3.58 MPa。内置物柄部的应力水平基本在25 MPa以内,高于弧形帽面应力水平,峰值位于柄部末端区域与股骨颈下方接触的地方,为53.05 MPa。可见柄部末端受到股骨颈部下方骨组织的挤压支撑,能够形成力学稳固结构,避免在轴向方向上产生微动。
3 讨论与结论
股骨头坏死发病机制虽然尚不明确,但病情的进展和症状表现与生物力学因素有着密切的关系[22]。有限元力学仿真被广泛应用于股骨头坏死治疗效果预测研究中,辅助临床决策[18,23]。本研究采用个体CT图像并基于灰度值赋值材质的方法建立了有效的分析模型[14],计算植入内置物后的远期结构对股骨头的力学影响,以预测内置物的临床疗效,并对结构的设计优化提供反馈。
在股骨头坏死早期,由于血供受损导致局部骨组织坏死,坏死骨的力学强度和应力水平显著下降,坏死区与正常区边界处出现应力集中,在此新生修复组织的力学性能不足以承担负荷,从而微骨折现象不断积累且得不到及时的修复,最终引起股骨头塌陷[22,24]。基于上述原理,早期治疗时为负重区软骨下骨提供足够的支撑并降低骨内应力是防止结构塌陷、促进组织修复过程的基础。本研究设计的内置物植入后弧形帽下方骨组织应力降低22.5%~29.3%,说明在理想愈合情况下内置物能够降低股骨头内部应力水平,对股骨头提供了确切支撑,为坏死修复提供了有利的力学环境,能够延缓塌陷进程。尽管钽棒植入治疗后股骨头应力水平也有降低的趋势[3,25],但在坏死范围较大(坏死区域中心角≥120°)时,由于钽棒不足以填充全部坏死刮除区且剩余区域填充的组织难以与钽棒紧密整合,从而在端部区域出现应力集中,造成手术失败[4-6]。本研究中内置物弧形帽展开半径22 mm,能够填充更多坏死刮除空腔并支撑软骨下骨,有望应用于大范围坏死的病例。同时,由于弧形帽采用3D打印技术制作,能够个性化设计,几何外形可以根据不同个体的股骨头尺寸定制[26],从而能够匹配坏死灶大小和位置进行针对性的减压。

图4 内置物应力分布Figure 4 Von Mises stress distributions of the implant
计算表明内置物的应力峰值出现在柄部末端,远低于实心钛合金柄部的屈服应力,不会在体内发生破坏断裂情况。在股骨颈部区域,术后颈部下方应力峰值增大但增加幅度仅为3.3%,仍然远低于皮质骨的极限应力[19]。尽管计算结果表明植入后股骨颈应力处于安全范围,但由于在日常活动中股骨头可能承受数倍于平衡站立下的载荷,可能导致附近的股骨颈组织出现应力集中,增加骨折风险[18-19],因此在进一步研究中应考虑优化结构设计。
此外,尽管本研究得出的积极的结果是针对正常股骨头植入术前术后的力学表现对比得出的,但根据报道,采用坏死股骨头或正常股骨头模型对比术前术后生理力学表现,其变化趋势一致[27],因此课题组有理由预测在股骨头坏死早期的治疗中,该内置物对降低坏死边界继续扩大的风险水平有积极意义。
在手术入口方面,本研究设计内置物将选择从股骨头外前侧开口,相比于传统的髓芯减压和钽棒植入术的开孔位置,该区域由于受压而对股骨结构强度的影响更小[27]。但由于手术开口孔径尺寸影响术后短期股骨头应力分布[19,28],如何合理设置支撑接触面积和手术通道孔径需要进一步的研究。
综上,本研究通过有限元分析从生物力学角度探讨了所设计的股骨头内置物在植入术后远期对股骨头的影响,结果表明内置物能够形成稳固结构支撑软骨下骨,降低股骨头内部应力水平,预防股骨头塌陷,为未来的临床应用提供了理论基础。进一步的研究将涉及内置物柄部结构及手术方式优化和动物实验评估。

