不规则抗体筛查试验在安全输血中的重要性
王丽娜 张勤 宋怀珠 李明月 吕毅
作者单位:450018 河南郑州,河南大学附属郑州颐和医院检验医学中心
输血具有增加血液携氧能力、减轻贫血症状、改善凝血功能、防止休克等作用,是临床治疗缺血性疾病的常用手段[1]。但人类的血型系统非常复杂,血型抗体可分为规则抗体和不规则抗体,规则抗体是指符合兰德斯坦纳(Landsteiner)命名法则的血型抗体,抗A、抗B 和抗AB 以外的其他血型抗体是不规则抗体[2]。这些抗体一般由于免疫性疾病、妊娠、输血等刺激产生,可以导致溶血性输血反应、交叉配血不合及输注无效果等[3]。本研究通过对12 216 例临床拟输血患者不规则抗体筛查试验的结果进行回顾和分析,旨在探讨不规则抗体阳性样本的分布特征及处理方法,从而保证患者输血安全,现将结果报告如下。
1 资料与方法
1.1 研究对象及样本采集 选择2020 年7 月—2022 年6 月于本院申请输血或手术备血的12 216 例患者作为研究对象,其中男性6 210例,女性6 006例;年龄1~96 岁,平均年龄(52.35±1.32)岁;既往有输血史患者4 512 例,有妊娠史患者3 819 例。采集患者血样2~4 mL,置于乙二胺四乙酸二钾抗凝管。
1.2 仪器与试剂 TD-A 血型血清学用离心机、FYQ 型免疫微柱孵育器均由长春博研科学仪器有限责任公司提供;KA-2200 血型血清学专用离心机由日本久保田株式会社提供。抗人球蛋白检测卡由长春博迅生物技术有限责任公司提供,不规则抗体筛选红细胞由长春博德生物技术有限责任公司提供,抗球蛋白试剂、谱细胞、各种抗体血清均由上海血液生物医药有限责任公司提供,凝聚胺试剂由珠海贝索生物技术有限公司提供。
1.3 研究方法
1.3.1 不规则抗体筛查 采用微柱凝胶卡式技术,具体操作:取50 μL 浓度为0.8%的筛检红细胞,加入标记好的相应微柱凝胶试剂卡中,采集50 μL 患者血浆,加入相应微柱凝胶试剂卡中。于37 ℃条件下孵育15 min,使用血型血清学专用离心机(离心半径为10 mm),第一阶段转速为900 r/min 离心2 min,第二阶段转速为1 500 r/min 离心3 min。红细胞沉淀于凝胶卡底部判定为阴性,红细胞呈凝集和悬浮状态则判定为阳性。
1.3.2 不规则抗体鉴定 对不规则抗体筛查结果为阳性的标本,采用盐水法、凝聚胺法、抗人球蛋白法分别进行检测,按文献[4]方法操作。对照筛检细胞的格局,找出适宜方法采用谱细胞进行特异性抗体的鉴定。
1.4 伦理学 本研究符合医学伦理学标准,并经本院伦理审批(审批号:20220827),所有检测均获得过患者或家属的知情同意。
1.5 统计学方法 采用SPSS 22.0 软件对数据进行统计分析。计量资料符合正态分布以均数±标准差(±s)表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 不规则抗体试验阳性样本分布 12 216 份拟输血患者标本中共检出不规则抗体阳性72 份,阳性率为0.6%。Rh 系统抗体40 例,其中抗E 抗体24 例,占比为33.3%(24/72);抗D 抗体3 例,占比为4.2%(3/72);抗Ec 7 例,占比为9.7%(7/72);抗C 6 例,占比为8.3%(6/72);MNSs 系统12 例,其中抗M抗体11 例,占比为15.3%(11/72);抗S 抗体1例,占比为1.4%(1/72);Kidd 系统(抗JKa)2 例,占比为2.8%(2/72);Lewis 系统(抗Lea)10 例,占比为13.9%(10/72);自身加同种抗体2 例,占比为2.8%(2/72);冷抗体1 例;未检测出特异性抗体5 例。见表1。
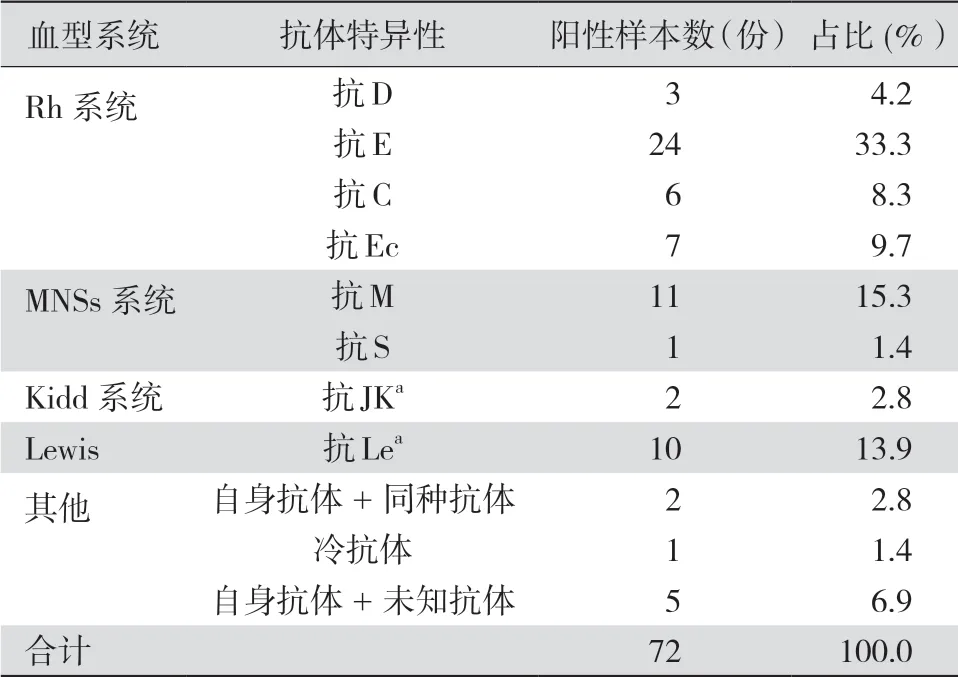
表1 12 216 例拟输血患者在不同血型系统中的不规则抗体阳性样本分布
2.2 不规则抗体试验阳性样本在不同人群中的分布 12 216 例不规则抗体筛查试验患者中,女性阳性检出率明显高于男性〔1.00%(60/6 006)比0.19%(12/6 210)〕,有输血史患者检出率明显高于无输血史患者〔1.02%(46/4 512)比0.34%(26/7 704)〕;女性患者中有妊娠史患者检出率明显高于无妊娠史患者〔1.52%(58/3 819)比0.09%(2/2 187)〕,妊娠两次以上患者明显高于妊娠两次以下有妊娠史患者〔2.16%(52/2 412)比0.43%(6/1 407)〕;差异均有统计学意义(均P<0.05)。见表2。
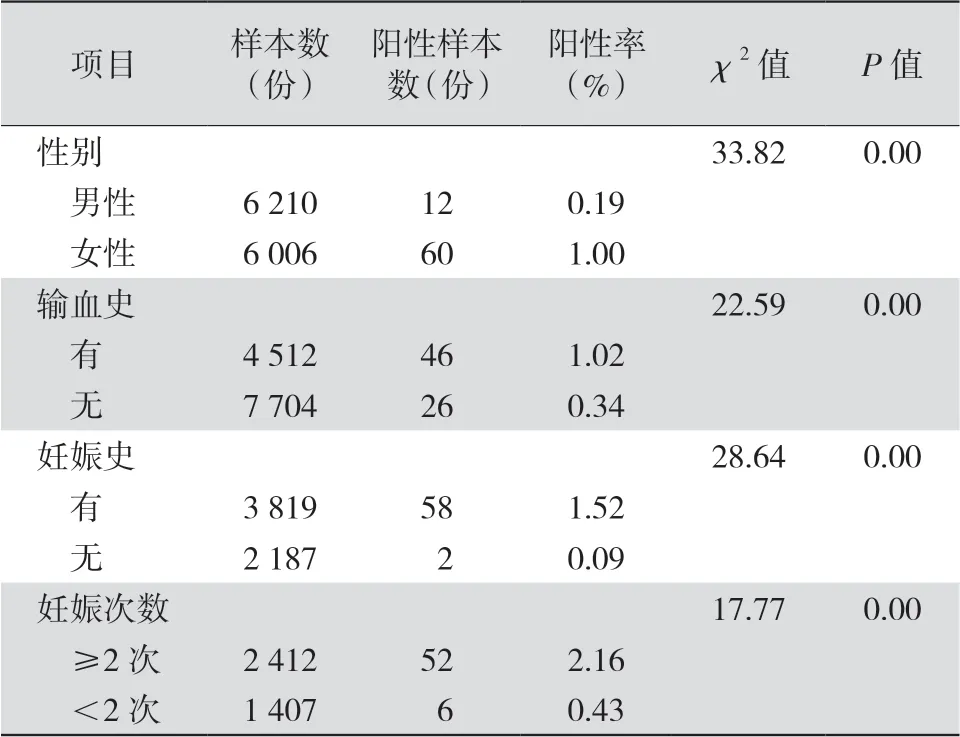
表2 不同人群的不规则抗体阳性检出率比较
2.3 不规则抗体试验阳性样本在不同科室的分布 产科不规则抗体试验阳性样本占比最高,为54.2%(39/72),高于其他科室之和〔45.8%(33/72)〕,血液内科不规则抗体试验阳性样本占比为12.5%(9/72);外科不规则抗体试验阳性样本占比为12.5%(9/72),妇科不规则抗体试验阳性样本占比为11.1%(8/72),其余科室不规则抗体试验阳性样本占比为9.7%(7/72)。见表3。

表3 72 份不规则抗体阳性样本在不同科室中的分布
2.4 不规则抗体试验阳性样本在不同疾病患者中的分布 72 例不规则抗体试验阳性患者中,孕产妇占比为65.3%(47/72),血液系统疾病患者占比为12.5%(9/72),外科疾病患者占比为12.5%(9/72),内科疾病患者占比为4.2%(3/72),其他疾病患者占比为5.6%(4/72)。见表4。

表4 72 份不规则抗体阳性样本在不同疾病类型患者中的分布
2.5 患者输血效果评价 本研究72 例不规则抗体试验阳性患者中,有10 例患者通过筛选出相应抗原阴性的红细胞成分进行输注,输血后临床观察均无输血不良反应发生,患者贫血症状改善,评估输血有效率为100%。
3 讨论
目前临床输血已成为现代疾病治疗中一种比较常见的方法,在进行输血治疗前,临床医师对输血可能传播的疾病采取了多种措施进行预防,但由于血液制品的复杂性,以及患者因病情需要反复输血,而移植、共用针具、注射免疫原性物质、女性妊娠等因素均可引起针对红细胞抗原的免疫反应,产生红细胞血型不规则抗体,导致交叉配血不相合及输血不良反应的发生。有文献报道,抗体多数在初次免疫后2~6 个月产生,再次免疫后21 d 内抗体水平达到高峰[5],不规则抗体阳性患者再次输注含有相应抗原的血液制品时,会刺激机体免疫系统发生反应,轻者出现发热、皮疹、寒颤,严重者可引起溶血性输血反应。
本研究对12 216 例拟输血患者进行不规则抗体试验筛查,结果显示阳性检出率为0.6%,与文献报道中0.3%~2.0%的阳性率相符[6]。72 例不规则抗体试验阳性患者中以Rh 血型系统较多,占比为55.6%,低于侯玉涛等[7]报道的62.2%,其中以抗E抗体为主,占比为33.3%,与国内抗E 高于抗D 的相关报道一致。分析此现象的主要原因是E 抗原在汉族人群中呈阴性的比例约为70%[8],而D 抗原检测在临床上已列入常规检测项目,却未对E 抗原进行常规检测,建议在鉴定出不规则抗体为Rh 系统后,先筛选出献血者的Rh 系统其他抗原类型,然后选择相应抗原阴性的悬浮红细胞、滤白红细胞或洗涤红细胞进行不同方法学交叉配血。排在第二位的是MNSs 系统,占16.7%,主要为抗M 抗体,此抗体在患者低温状态下可以激活补体,易出现溶血反应,应选择M 抗原阴性的红细胞输注,避免出现不良反应[9]。其次是Lewis 系统,占13.9%,此类抗体自然生成,多为IgM 类抗体,但也有抗Lea为IgG 性质的报道,具有临床意义[10]。同时检测出抗JKa抗体2 例,JKa抗体能结合补体,发生溶血,且在人体内产生后消失很快,极易漏检并引易起急慢性溶血性输血反应[11]。
本研究检出的72 例不规则抗体阳性患者中,女性数量明显高于男性数量,且女性患者中有妊娠史的占相当大部分。对妊娠患者而言,胎儿可以刺激母体产生相应抗体,提示女性患者在妊娠过程中容易受到免疫刺激产生不规则抗体[12]。不规则抗体阳性患者中,血液系统疾病和外科疾病患者占比仅次于孕产期疾病患者,血液内科患者疾病主要为自身免疫性溶血性贫血(autoimmune hemolytic anemia,AIHA)、骨髓增生异常综合征、急慢性白血病等,患者均存在慢性失血,需反复输血,受血者接触非己抗原的概率会增大[13]。而外科患者因外科手术出血、输血,刺激机体产生免疫性抗体,因此有输血史和妊娠史的患者在输注血液前更需要进行不规则抗体筛查试验。
分析检出7 例自身抗体联合同种抗体。自身抗体能掩盖同种抗体,可影响血型鉴定和交叉配血结果,此类患者较难获得相合的血液。首先要排除自身抗体的干扰检测血型,尽可能筛选出同种抗体的特异性,若筛选无特异性,应选择血型相同的多份血液制品盲配,选择交叉配血反应比自身对照弱的血液进行输注[14]。其中2 例患者筛选出无对应抗原的血液进行交叉配血,并选择凝集强度弱于自身抗体的血液发往临床,无输血不良反应,并评估输血有效。
综上所述,对拟输血患者应了解其输血史和现病史,对女性患者应了解妊娠史,在输血前需要进行不规则抗体试验检测,选择相应抗原阴性的血液,并联合应用多种检测方法进行交叉配血,最大程度上保证患者安全输血[15-16]。因患者体内的抗体会随着时间推移而逐渐减少,1 年之内30%~35%的抗体检测不到,10 年后约有50%的抗体检测不到[17]。这些患者由于抗体水平降低,再次检测配血时容易漏检[18],若输血后激发再次免疫,会增大发生溶血性输血反应的风险[19],建议输血科收集和记录不规则抗体阳性患者的信息资料,方便及时筛选合适的血液成分,既节约患者等待输血的时间,也减少输血不良反应和输注红细胞无效的发生,保证临床输血的安全有效。
利益冲突所有作者均声明不存在利益冲突

