先天性脊柱侧凸双节段平衡型半椎体畸形的影像学分析
刘昊楠 张学军 李多依 郭东 祁新禹 白云松
先天性脊柱侧 / 后凸是由椎体发育异常导致的脊柱畸形,按致病因素可分为椎体形成不全、分节障碍及混合畸形,其中以半椎体畸形最为常见[1-2]。多数患者半椎体为单发,部分可为多发[2-3]。平衡型半椎体是临床较为少见的畸形类型,其定义为 2 个或 2 个以上半椎体对称分布于脊柱两侧,其间至少间隔 1 个以上正常椎体[4]。平衡型半椎体由于存在多个畸形因素,且不同患者半椎体分布的位置、类型、生长潜能不尽相同,因而脊柱畸形的进展情况通常难以预测。因此,本研究回顾性分析 2016 年 1 月至 2020 年 6 月于我院就诊的 28 例双节段平衡型半椎体所致的先天性脊柱侧凸患者的临床资料,评估其发病特点和影像学特征,为临床治疗提供依据,现报道如下。
资料与方法
一、纳入标准
( 1 ) 年龄 2~18 岁者; ( 2 ) 主要诊断为先天性脊柱侧 / 后凸者;( 3 ) 影像学检查如 X 线、CT、MRI 等资料完整者;( 4 ) 患者致畸原因为平衡型半椎体,半椎体数量为 2 个且对称分布于脊柱两侧者。
二、一般资料
本组共纳入 28 例,其中男 16 例,女 12 例,平均年龄 3.4 ( 2.7,8.4 ) 岁,各节段半椎体数量: C1~7:2,T1~5:8,T6~12:18,L1~S1:28,以腰骶椎 ( 50.0% ) 半椎体最为常见,其次为下胸椎 ( 32.1% ),颈椎 ( 3.6% ) 分布最少,其中胸腰段半椎体多达 24 个 ( 42.9% )。分节情况:半分节型 29 个 ( 51.8% )、全分节型 24 个 ( 42.8% )、未分节型 3 个 ( 5.4% )。两半椎体平均间隔 3.5 ( 1~13 ) 个正常椎体。按照半椎体分布位置畸形主要分为 4 种类型:1 型:胸椎 + 胸椎 7 例;2 型:腰骶椎 + 腰椎 9 例;3 型:胸椎 + 腰骶椎 10 例;4 型:胸椎 + 颈椎 2 例 ( 表1 )。患者可以同时合并轻度的脊柱 ( 如蝴蝶椎 ) 和肋骨畸形 ( 并肋 ),但半椎体是主要的致畸因素,合并畸形对脊柱力线影响较小。
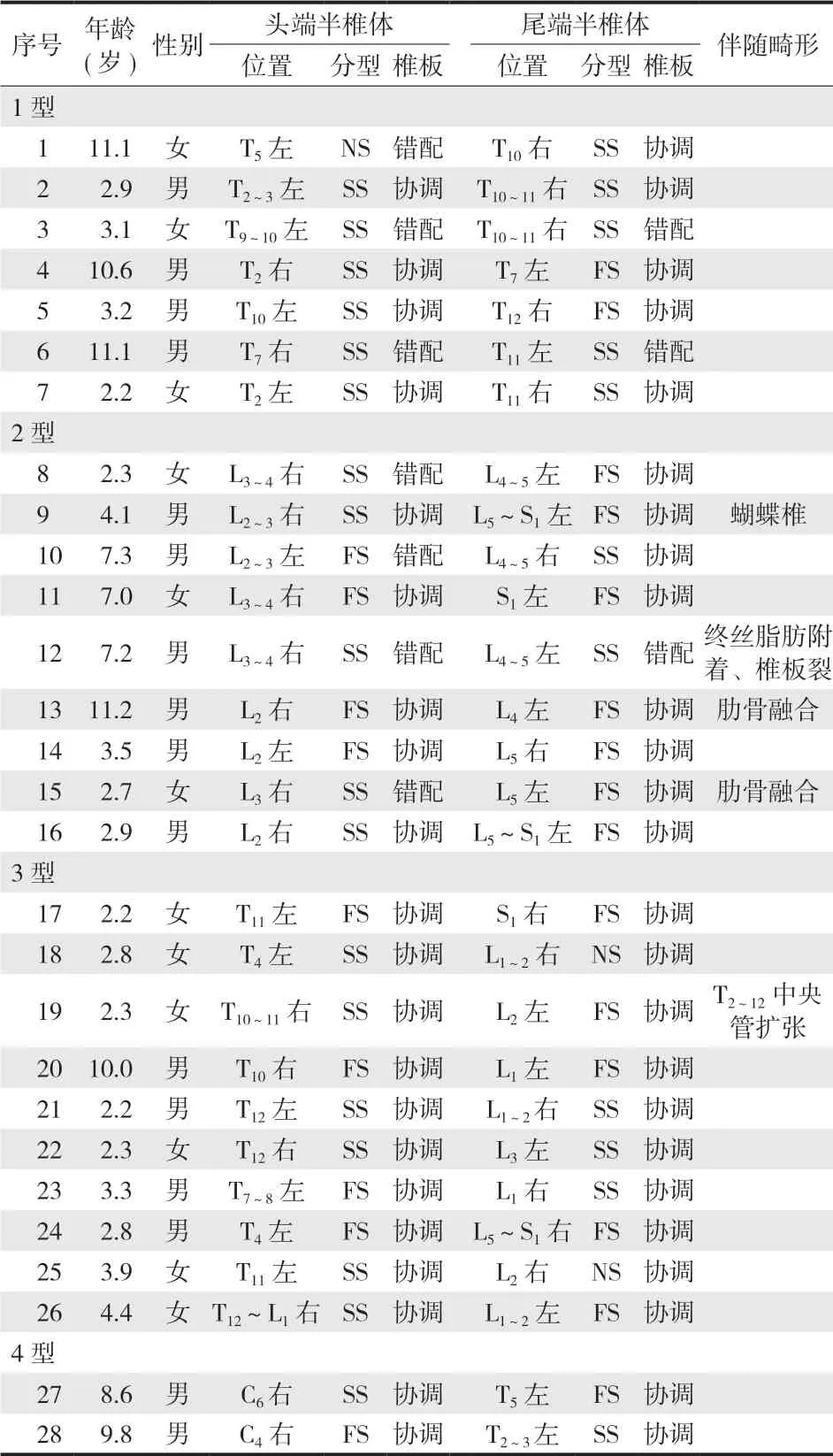
表1 入组患者一般资料Tab.1 Baseline characteristic of participants
三、全脊柱 X 线测量指标
对患者冠状面及矢状面各项参数进行测量,评估脊柱整体力线。
1. 冠状面测量指标:( 1 ) 节段性侧凸角:半椎体头端邻近椎体的上终板和尾端邻近椎体的下终板所成的 Cobb’s 角;( 2 ) 头端及尾端代偿弯:半椎体头端及尾端形成的脊柱侧凸 Cobb’s 角;( 3 ) 冠状面平衡:冠状面上 C7中点铅垂线和骶骨中线之间的距离;( 4 ) 骶骨倾斜角:冠状面 S1终板与水平线的夹角;( 5 ) 骨盆倾斜角:双侧髂嵴顶点连线与水平线的夹角。
2. 矢状面测量指标:( 1 ) 胸椎后凸角:T5上终板和 T12下终板所成的 Cobb’s 角;( 2 ) 胸腰段后凸:T10上终板和 L2下终板所成的 Cobb’s 角;( 3 ) 矢状面平衡:C7中点垂线同 S1后上角垂线的相对距离; ( 4 ) 腰椎前凸:L1上终板和 S1的上终板所形成的前凸角;( 5 ) 骶骨倾斜角:矢状面 S1终板与水平线的夹角。后凸角度以正值表示,前凸角度以负值表示。
四、全脊柱 CT 检查
通过 CT 判断前方半椎体和后方附件的畸形情况,CT 扫描过程常规对患儿进行辐射防护。半椎体分为完全分节、部分分节和未分节型。按照 Nakajima 等[5]推荐的方法根据半椎体与后方附件的对应关系将畸形分为协调型 ( unison ) 和错配型 ( discordant ),前者指半椎体与其后方附件相互对应,两者位于同一节段,后方椎板可为独立的半椎板,也可与邻近椎体椎板可发生融合,但未影响邻近椎体和附件的对应性;后者指半椎体与后方附件并不完全对应,半椎体椎板与邻近椎体椎板存在连续性或多发融合,影响邻近正常椎体和椎板的对应性,半椎体后方附件可同时对应正常椎体和畸形椎体 ( 表1、2 )。同时通过 CT 还可观察患者是否合并肋骨畸形、椎管内是否存在骨嵴等异常结构。
五、全脊柱 MRI 检查
评估患者脊柱及脊髓畸形情况,明确患者是否存在椎管内病变及椎旁结构异常。
六、统计学处理
采用 SPSS 20.0 软件进行统计学分析。采用 Shapiro-Wilk 方法对计量资料正态性进行检验。计量资料符合正态分布以x-±s表示,不符合正态分布则采用中位数±四分位数 ( Q25,Q75 ) 表示。两组计量资料比较采用t检验,多组计量资料比较采用F检验,计数资料采用χ2检验。P< 0.05 为差异有统计学意义。
结 果
一、冠状面测量指标
如表2 所示,患者头端和尾端节段性侧凸角分别为 ( 34.7±7.5 ) ° 和 ( 34.7±9.6 ) °,两者差异无统计学意义 (t= 0.005,P= 0.996 )。不同畸形类型患者的节段性侧凸角、头端代偿弯、冠状面平衡、骶骨倾斜角、骨盆倾斜角差异均无统计学意义 (P> 0.05 )。2 型畸形患者尾端代偿弯角度明显低于 1 型和 3 型患者。本组 35.7% ( 10 / 28 ) 的患者发生骶骨倾斜 ( 骶骨倾斜角 ≥ 5° ),1~3 型患者分别有 1 例、4 例和 5 例,4 型患者未发生骶骨倾斜。

表2 不同类型畸形患者冠状面测量数据对比Tab.2 The data of coronal plane for patients with different deformities
图1 a~d:患儿,女,3 岁,X 线片示左侧 T9~10 半椎体,右侧 T10~11 半椎体,属于 1 型畸形,CT 显示头端和尾端半椎体椎板分别与 T10 椎板融合,半椎体后方椎板同时对应了正常的椎体,因此是错配型畸形;e~h:患儿,男,7 岁,X 线片示左侧 L2~3 半椎体,右侧 L4~5 半椎体,属于 2 型畸形,CT 显示 L2~3 半椎体后方对应的是 L3 的附件,因此属于错配型;L4~5 半椎体后方为独立椎板,因此属于协调型畸形Fig.1 a - d: A 3-year-old girl with hemivertebrae located in T9-10 ( left ) and T10-11 ( right ), and this case was classified as type 1. According to CT scan, the lamina of T10 was fused with adjacent crainal and caudal hemilamina leading to discordance deformity; e - h: A 7-year-old boy with hemivertebrae located in L2-3 ( left ) and L4-5 ( right ), and this case was classified as type 2. According to CT scan, L2-3 hemivertebrae was classified as discordance deformity and the L4-5 hemivertebrae was unison deformity
二、矢状面测量指标
本组 28.5% ( 8 / 28 ) 的患者发生胸腰段前凸, 1~3 型患者分别 2 例、5 例和 1 例,2 型患者最为常见,4 型患者未发生胸腰段前凸。如表3 所示,3 组患者胸椎后凸角、矢状面平衡、骶骨倾斜角差异均无统计学意义 (P> 0.05 )。1 型和 2、3 型患者胸腰段后凸角差异无统计学意义 (P= 0.112 ),但 2 型患者胸腰段后凸角度明显小于 3 型 (P= 0.002 )。此外, 2 型患者腰椎前凸角明显低于 1 型和 3 型患者。
表3 不同类型畸形患者矢状面测量数据对比Tab.3 The data of sagittal plane for patients with different deformities
三、CT 及 MRI 检查
如表1 和表4 所示,全脊柱 CT 显示患者前方半椎体和后方附件以协调型最为常见 ( 82.1% )。1 型患者椎板错配发生率高于其它畸形类型 (χ2= 0.002,P= 0.002 )。2 型畸形患者 1 例近端椎体合并蝴蝶椎,1 例合并终丝脂肪附着及椎板裂,2 例发生肋骨融合;3 型畸形 1 例患者合并 T2~12中央管扩张。本组无患者合并脊髓纵裂、骨嵴等椎管内异常。

表4 协调型和错配型畸形分布情况Tab.4 Distribution of unison and discordant deformity
讨 论
目前平衡型半椎体畸形的发病机制尚不明确,可能与形成椎体及椎间盘的 2 个生骨节在融合过程中发生错配有关。1968 年 Winter 等[6]根据 2 个半椎体的分布特点,将其命名为“double hemivertebrae,balanced”。该作者认为由于此类畸形半椎体对称分布于脊柱两侧,多数患者侧凸进展可能并不明显,因此相对于单侧多发半椎体而言,属于“平衡型半椎体”。近年来,许多研究发现多发 ( > 2 个 ) 半椎体也可对称分布于脊柱两侧[4,7]。2002 年 Shawen 等[4]研究了此类半椎体的自然病程及畸形特点后将其命名为“hemimetameric segmental shift ( HMMS )”,这种命名更符合组织胚胎学发病机制,因此,近年来多数学者采用 HMMS 作为其主要名称[7-9]。由于本研究仅纳入了双节段半椎体畸形患者,因此笔者沿用了 Winter 等平衡型半椎体这一名称。如前所述,在生骨节错配融合过程中脊柱头端形成半椎体后,尾端就有可能形成另一个半椎体,因此以半椎体的分布位置为依据对畸形进行分型。
平衡型半椎体临床少见、发病率低,目前主要以病例报告及小样本病例研究为主[4,7-10]。Lyu 等[8]回顾性分析了 177 例先天性脊柱畸形患者的临床资料,共发现 15 例双节段平衡型半椎体,发病率约为 8.5%。Saito 等[7]从 483 例先天性脊柱畸形患者中筛选出 32 例平衡型多发半椎体,发病率约为 6.6%,对其中 30 例分析后发现 21 例有 2 个半椎体,9 例有 3 或 4 个半椎体。Shawen 等[4]报道 186 例先天脊柱畸形患者中有 13 例为双节段平衡型半椎体,14 例有 3~6 个半椎体。按此 3 项研究可估算平衡型半椎体约占所有先天性脊柱畸形患者的 8.7% ( 74 / 846 ),其中以双节段半椎体者最为常见,约占 66.2% ( 49 / 74 ), 这与笔者的研究结果相似 ( 9.2%vs.56.9% )。
半椎体的类型和分布位置对脊柱畸形的进展和预后有重要影响,多数研究提示平衡型半椎体主要分布于胸椎和腰椎[4,7-8]。Shawen 等[4]对 13 例研究后发现胸椎半椎体 ( 21 个 ) 明显多于腰椎 ( 5 个 ),并以全分节型为主 ( 18 个 )。Lyu 等[8]对 15 例研究后发现胸椎和腰椎半椎体分别为 18 个和 12 个,全分节 ( 16 个 ) 和半分节型 ( 14 个 ) 数量接近。与以往研究不同,本研究发现患者半椎体也可分布于颈椎 ( 图2 ),说明畸形可分布于脊柱各个区域,并不仅限于胸腰椎。此外,本组患者胸、腰椎半椎体分别为 26 个和 28 个,全分节和半分节型分别为 27 个和 29 个,两者数量均十分接近,这与 Lyu 等的研究结果类似,但与 Shawen 等研究结果相反。由于笔者与 Lyu 等纳入的研究对象均为亚裔人群,而 Shawen 等的研究对象为欧美人群,因此提示平衡型半椎体的分布和分节情况可能与人种差异有关。值得注意的是,既往椎体畸形分型主要以二维分型为主,并未考虑脊柱后方附件结构的异常,但临床上部分畸形的发展和预后与后方附件存在相关性,因此,Nakajima 等[5]提出了基于 CT 的三维分型,将后方附件的畸形也考虑在内,并根据半椎体与后方结构的对应关系将畸形分为协调型和错配型。Saito 等[7]报道平衡型半椎体患者椎板错配的发生率为单发半椎体患者的 2 倍。笔者认为椎板畸形的分型对手术治疗具有一定的指导意义:( 1 ) 错配型畸形患者后方椎板与前方半椎体对应关系复杂,术中截骨时需仔细辨别椎板结构,以免截骨位置和范围不准确,与成人不同,儿童骨骼有许多软骨成分,CT 上并不显影,因此术中患者实际的半椎体及后方附件结构与 CT 显示的结果可能并不完全相同,因此术者术中仍需仔细辨认;( 2 ) 对于协调型半分节椎体畸形,部分患者由于半椎体与正常椎体发生融合,有时很难区分半椎体位于正常椎体的上方或下方,此时由于半椎体和后方半椎板相对应,因此可根据半椎板的位置确定需切除的半椎体。

图2 a~d:患儿,女,2 岁,X 线片示右侧 T10~11 半椎体,左侧 L2 半椎体,属于 3 型畸形,CT 显示 T10~11 半椎体后方为独立半椎板,未与邻近椎板融合,属于协调型;L2 半椎体后方椎板与上方椎板融合,但并未影响邻近椎体和椎板的对应关系,因此也属于协调型畸形;e~h:患儿,男,9 岁,X 线片示右侧 C4 半椎体,左侧 T2~3 半椎体,属于 4 型畸形,均为协调型Fig.2 a - d: A 2-year-old female with hemivertebrae located in T10-11 ( right ) and L2 ( left ), and this case was classified as type 3. According to CT scan, the hemilamina of T10-11 hemivertebrae was not fused with adjacent lamina, so it was classified as unison deformity. In addition, L2 hemivertebrae was fused with adjacent lamina which did not affect the correspondence of adjacent vertebrae and lamina, therefore, it was also classified as unison deformity; e - h: A 9-year-old boy with hemivertebrae located in C4 ( right ) and T2-3 ( left ), and this case was classified as type 4. Both hemivertebrae was unison deformity
多数文献报道半椎体畸形可对脊柱冠状面和矢状面平衡产生影响[11-13]。平衡型半椎体由于存在多个致畸因素,因此对脊柱力线的影响更为复杂。文献报道单发半椎体患者冠状面头端代偿弯为 13.9°~ 25.3°、尾端代偿弯为 13.9°~21.3°、冠状面平衡为 12.5~14.3 mm[11-14]。本研究结果显示平衡型半椎体患者头端代偿弯与单发半椎体患者接近,尾端代偿弯及冠状面平衡则明显偏低。其中 1 型和 3 型患者尾端代偿弯明显 > 2 型患者,这主要与半椎体分布位置有关,2 型患者均为腰椎半椎体,尾端代偿节段较少,需由骶骨进行代偿,因此,此型患者的骶骨倾斜角相对偏大。相反,1 型患者由于半椎体均位于胸椎,尾端代偿节段较多,因此尾端代偿弯较大,骶骨倾斜角则相对较小。此外,由于患者半椎体对称性分布于脊柱两侧,且头、尾端节段性 Cobb’s 角接近,因此相比于单发半椎体,患者冠状面失衡的程度较轻。不同类型平衡型半椎体患者脊柱矢状面变化也有所不同,1~3 型患者胸腰段后凸角、腰椎前凸角差异明显,这主要与半椎体的分布特点有关,1 型畸形 ( 共 7 例 ) 有 6 例尾端半椎体位于胸腰段,3 型畸形 ( 共 10 例 ) 有 9 例至少有 1 个半椎体分布于胸腰段,5 例甚至 2 个半椎体均位于胸腰段,因此,1 和 3 型患者胸椎及胸腰段后凸角均增大,导致腰椎前凸也代偿性增大。而 2 型畸形仅有 3 例患者半椎体位于胸腰段,多数位于 L3~S1,因此腰椎曲度明显减小,继而导致胸腰段后凸角代偿性减小,甚至出现前凸。
先天性脊柱侧凸患者可合并多系统畸形,文献报道 10%~58% 的患者可合并椎管内结构异常,如脊髓纵裂、脊髓栓系等,然而平衡型半椎体合并相关畸形的比例较低,约为 6.0%~6.3%[2,4,7]。与以往研究类似,本组仅有 7.1% ( 2 / 28 ) 患者合并椎管内结构异常,无患者合并脊髓纵裂、骨嵴等。2017 年,有学者报道了 3 例合并有脊髓栓系或脊髓脊膜膨出[9],但这些患者均同时合并多发椎体和椎板畸形,提示平衡型半椎体患者如果合并多发脊柱畸形需警惕椎管内结构异常的可能。此外,Mackel 等[2]报道 22.3%~43.6% 的先天性脊柱畸形患者可合并肋骨畸形,如肋骨融合、叉状肋或不规则肋骨等,本组患者肋骨畸形发生率明显偏低,仅为 7.1% ( 2 / 28 )。这种较低的畸形发生率的原因仍不清楚,尚有待于进一步研究。
目前,平衡型半椎体的治疗仍然存在争议。虽然患者半椎体对称分布于脊柱两侧,但由于脊柱畸形的进展受多种因素影响,因此治疗方案的选择存在较大的个体差异。早期研究认为部分患者可选择保守治疗,但近年来随着相关研究的不断深入,多数学者认为手术仍是主要的治疗方案[4,8]。Lyu 等[8]对 15 例研究后发现一期同时切除 2 个半椎体并进行融合固定可有效矫正脊柱畸形,改善脊柱矢状面和冠状面平衡,提高患者生活质量。笔者认为手术治疗需考虑患者年龄、半椎体类型、分布节段、继发弯情况、生长潜能等因素。由于半椎体切除术创伤较大,小年龄患儿若体质较差可选择石膏或支具固定,待身体条件发育良好后选择一期或分期手 术[14]。2 型和 3 型患者由于存在腰段半椎体,畸形进展可能较为迅速,需尽早手术,此外,涉及胸腰段半椎体的患者也需警惕畸形快速进展的可能。
本研究存在一定的局限性:( 1 ) 多发平衡型半椎体对脊柱的影响较为复杂,因此为排除干扰因素,本研究仅纳入了 2 个半椎体患者,未对多发半椎体患者进行研究;( 2 ) 本研究仅对患者影像学资料进行分析,未对手术疗效进行探讨;( 3 ) 研究数据仅来自我院一家医疗机构,多中心研究结果可能更为准确;( 4 ) 入组患儿例数较少,年龄分布较大,年龄对不同畸形影像学参数的影响尚不明确。这些问题有待于未来完善解决。
综上所述,双节段平衡型半椎体畸形发生率较低,半椎体主要分布于腰骶椎和下胸椎,胸腰段半椎体发生率较高,多数患者未合并肋骨畸形或椎管内结构异常。畸形对患者冠状面影响较小,对矢状面影响较大,治疗需根据患者病情制订个体化方案。

