睡眠障碍对原发性高血压患者房颤发病风险的影响
郭东浩,韩宇博,2,张美君,3,田苗,唐玥,刘莉,2
1黑龙江中医药大学,哈尔滨 150040;2黑龙江中医药大学附属第一医院心血管病一科3黑龙江中医药大学附属第一医院周围血管病二科
心房颤动,又称心房纤颤,简称房颤,是临床最常见的一种心律失常,在我国人群中总体标准化发病率约2.31%[1],且近年来发病率逐渐升高。美国Framingham心脏研究表明,房颤发病的终生风险约为25%,且发病风险随着年龄的增长而增加;欧洲Rotterdam研究亦得到相似结果。房颤与中风风险增加显著相关,是老年人群发生中风的主要危险因素,且与心力衰竭、痴呆和死亡的风险增加有关[2-3],已成为严重威胁人类生命和生活质量的公共卫生问题。房颤的发病与年龄、性别、种族等不可逆因素相关,同时吸烟、糖尿病、高血压、阻塞性睡眠呼吸暂停综合征(OSAS)等亦会增加房颤的发病风险[4]。Framingham研究中一项随访超过22年的房颤流行病学研究表明,高血压患者是房颤发病的高危人群。在我国老年和青少年人群中,睡眠障碍的发生率分别为35.9%和26%;在高血压人群中,睡眠障碍的发生率更高。临床证据表明,睡眠与心血管事件密切相关[5-7],且失眠、睡眠剥夺、阻塞性睡眠呼吸暂停与房颤的发病相关[8-11],但睡眠障碍与房颤的关联机制尚未完全明确。本研究采用回顾性巢式病例对照研究设计,旨在探讨睡眠障碍对原发性高血压患者房颤发病风险的影响。
1 资料与方法
1.1 临床资料研究病例来源于黑龙江中医药大学附属第一医院高血压中心建立的高血压队列。以2014年1月—2016年12月进入队列的基线诊断无房颤的原发性高血压患者为研究对象,排除甲状腺功能亢进、扩张性心肌病、肥厚性心肌病、风湿性心脏病、心脏瓣膜病、认知功能障碍以及资料不完整者。访视期为5年,以访视期内是否诊断房颤为分组依据,以进入队列时间(月份)作为匹配条件,按照1∶2匹配病例组和对照组,其中诊断房颤者为病例组,未诊断房颤者为对照组。本研究经黑龙江中医药大学附属第一医院伦理委员会批准(HZYLLKT202103801)。
1.2研究方法本研究采用回顾性巢式病例对照研究设计,基于已建立的高血压队列,对研究病例的基线资料进行统计分析。采集资料:年龄、性别、房颤家族史、吸烟史、饮食偏好(是否偏盐)、高血压病史、睡眠质量及合并的临床疾病(糖尿病、OSAS、冠心病、心力衰竭)。睡眠质量采用匹兹堡睡眠质量指数(PSQI)评分进行评价,评分分别于患者进入队列的第0周、第4周±3日、第8周±3日各采集1次,取3次评分的平均值作为最终评分;临床诊断由至少2名主治医师于患者进入队列1周内完成并记录;其余信息于进入队列当天即完成采集;结局指标(访视期内是否诊断房颤)通过随访结合查阅电子病历的方式获取。
1.3 相关定义及诊断标准使用匹兹堡睡眠质量指数(PSQI)评分对睡眠障碍进行诊断和分级,并采用两种方式对睡眠障碍进行定义:①仅诊断睡眠障碍(不分级),则睡眠质量为二分类变量,分为睡眠障碍和无睡眠障碍(PSQI评分<7分,无睡眠障碍;≥7分,睡眠障碍);②对睡眠障碍进行分级处理,则睡眠质量为有序四分类变量,分级为无睡眠障碍、轻度睡眠障碍、中度睡眠障碍、重度睡眠障碍(PSQI评分1~6分,无睡眠障碍;PSQI评分7~11分,轻度睡眠障碍;PSQI评分12~16分,中度睡眠障碍;PSQI评分17~21分,重度睡眠障碍)。吸烟史定义为每日吸烟量≥1支,持续时间超过1年,或累计吸烟量≥400支;偏盐饮食定义为个人饮食习惯偏好高盐、偏咸口味;房颤家族史定义为至少1名一级或二级亲属患有房颤。房颤诊断标准参照《2020 ESC/EACTS心房颤动诊断和管理指南》:标准12导联或单导联心电图显示P波消失、RR间期绝对不等(不伴房室传导阻滞)的心电事件(时长>30 s)。
1.4 统计学方法采用Stata 15.1统计软件。计数资料以频数(百分比)形式表示,差异性检验采用χ2或Fisher's确切检验;计量资料(年龄)不符合正态分布,以M(P25,P75)表示,差异性检验采用Wilcoxon rank-sum检验。采用Logistic回归分析,分析影响因素与房颤的关系,以结局指标(房颤)为因变量,以影响因素为自变量,进行单因素Logistic回归分析;再筛选P<0.05的自变量,进行多因素Logistic回归分析。通过调整混杂因素构建Logistic回归模型,睡眠质量采用二分类的定义方式,分析睡眠障碍对房颤发病风险的影响;睡眠质量采用四分类的定义方式,分析睡眠障碍严重程度与房颤发病风险的剂量反应关系,结果以风险比值比(OR)和95%置信区间(95%CI)表示。P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较研究病例选取自高血压队列,共纳入894例。结局指标为阳性(访视期内诊断为房颤)的病例298例为病例组,其中男170例(57.0%)、女128例(43.0%),年 龄63.0(55.0,71.0)岁;匹配结局指标为阴性(访视期内未诊断为房颤)的病例596例为对照组,其中男277例(46.5%)、女319例(53.5%),年龄57.0(50.0,66.0)岁。病例组与对照组性别和年龄差异有统计学意义(P均<0.05);两组在房颤家族史、吸烟史、高血压病史、睡眠质量、合并糖尿病、OSAS、冠心病、心力衰竭方面的差异均有统计学意义(P均<0.05)。见表1。

表1 两组一般资料比较
2.2 房颤发病的危险因素分析单因素Logistic回归分析结果显示,在原发性高血压患者中,男性、年龄、房颤家族史、吸烟史、高血压病史、睡眠障碍、糖尿病、OSAS、冠心病、心力衰竭会增加房颤的发病风险(P均<0.05)。多因素Logistic回归分析结果显示,在原发性高血压患者中,年龄(OR=1.033)、房颤家族史(OR=6.268)、吸烟史(OR=2.113)、高血压病史(10年<病史≤20年OR=1.760;病史>20年OR=1.884)、睡 眠 障 碍(OR=2.396)、糖 尿 病(OR=2.948)、OSAS(OR=5.799)、心力衰竭(OR=2.767)是房颤发病的独立危险因素(P均<0.05)。
2.3 睡眠质量对房颤发病风险的影响病例组睡眠障碍严重程度高于对照组;睡眠质量对房颤发病影响的单因素Logistic回归分析结果显示,与无睡眠障碍相比,轻度睡眠障碍使房颤的发病风险增加了0.451倍;中度睡眠障碍使房颤的发病风险增加了0.546倍;重度睡眠障碍使房颤的发病风险增加了1.899倍。见表3。
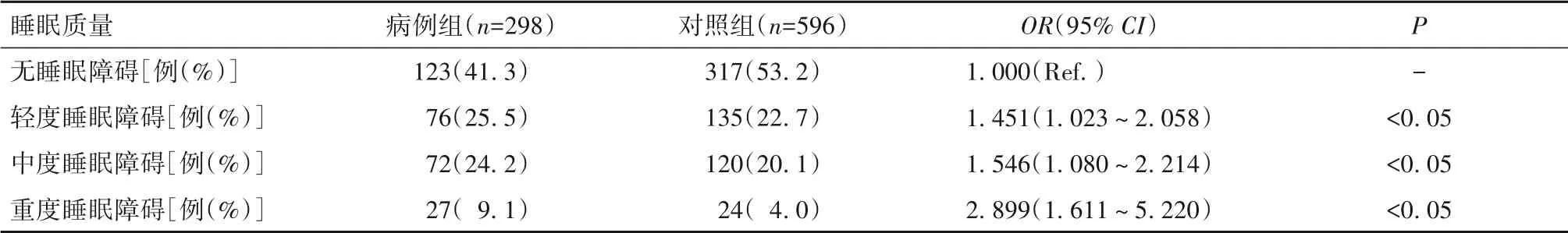
表3 睡眠质量对房颤发病影响的单因素Logistic回归分析
通过调整混杂因素,构建Logistic回归模型,结果见表4、5。调整性别、年龄和房颤家族史后,睡眠障碍使房颤的发病风险增加了1.162倍(模型1);调整吸烟史、高血压病史后,睡眠障碍使房颤的发病风险增加了1.144倍(模型2);调整糖尿病、OSAS、心力衰竭因素后,睡眠障碍使房颤的发病风险增加了1.235倍(模型3)。调整性别、年龄和房颤家族史后,轻度、中度、重度睡眠障碍使房颤的发病风险分别增加了0.592、1.498、3.553倍(模型4);调整吸烟史、高血压病史后,轻度睡眠障碍不影响房颤的发病风险,中度和重度睡眠障碍使房颤的发病风险分别增加了1.788和3.707倍(模型5);调整糖尿病、OSAS、心力衰竭因素后,轻度睡眠障碍与房颤的发病风险不相关,中度和重度睡眠障碍使房颤的发病风险分别增加了1.901和4.106倍(模型6)。

表4 睡眠质量(二分类)对房颤发病影响的多因素Logistic回归分析
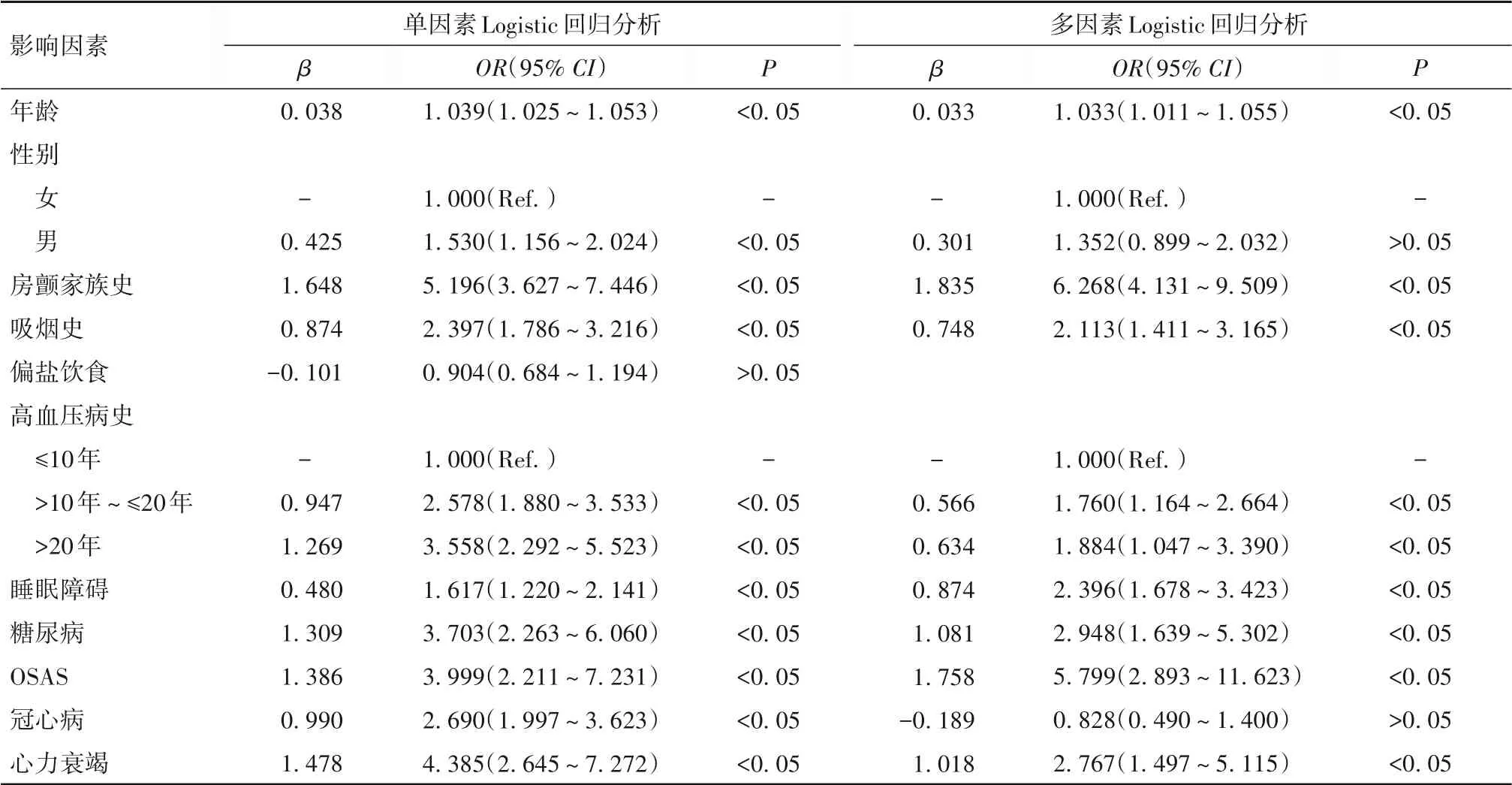
表2 房颤发病影响因素的Logistic回归分析
3 讨论
一项荟萃分析显示,在一般人群中房颤发病风险与睡眠质量相关[10];在中国人群中开展的队列研究证明,失眠会导致房颤发病风险的增加[9];同时有横断面研究显示,风险增加的趋势在40岁以下的人群中更加显著[11]。国内外均有研究表明,睡眠时间短与房颤的发病风险独立相关[8,12]。睡眠障碍能够影响自主神经系统功能,并诱导全身炎症反应[13-14]。越来越多的临床证据表明,自主神经系统的异常与房颤的发病机制相关。睡眠障碍被认为通过影响自主神经系统,诱导交感神经和副交感神经的异常活动,从而诱发心房电生理的异质性改变,进而增加房颤的发病风险[15]。与睡眠质量良好者相比,睡眠障碍者的交感神经活性增强,可表现为心率变异性分析中LF/HF升高;同时有研究表明,房颤的发病与较高的LF/HF值相关[16]。一项随访长达20年的观察性研究表明,房颤的发病与较低水平的心率变异性(HRV)和较慢的平均心率(较长的平均RR间期)相关[16]。而平均心率减慢(平均RR间期延长)提示的基础副交感神经张力增高、心率变异性降低提示的副交感神经调节功能障碍和LF/HF升高提示的交感-副交感神经调节失衡均属于心脏自主神经功能障碍。自主神经系统及其对心脏离子通道的调节作用是房颤发病的重要机制之一。研究表明,睡眠剥夺能促进炎症反应和氧化应激反应,导致炎性细胞因子水平升高[15],而免疫细胞浸润、免疫和炎症反应能介导心房心肌细胞纤维化,改变心房的电生理,促进心房重构,从而增加房颤的易感性[17-18]。
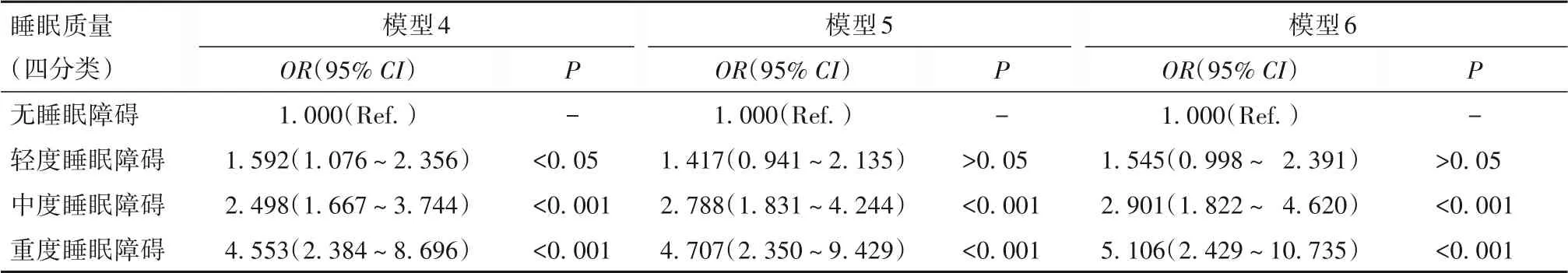
表5 睡眠质量(四分类)对房颤发病影响的多因素Logistic回归分析
本研究结果显示,睡眠障碍是原发性高血压患者房颤发病的独立危险因素。在不调整任何因素和仅调整人口学特征(性别、年龄、房颤家族史)的模型中,任何程度的睡眠障碍均可导致房颤发病风险的增加,且睡眠障碍的严重程度与其对房颤发病风险增长的贡献价值呈正相关;调整更多混杂因素后,中度和重度睡眠障碍对房颤发病风险的增加存在贡献价值,且贡献价值与睡眠障碍的严重程度呈正相关,但轻度睡眠障碍与房颤的发病风险不相关。从统计学角度分析,可能是由于轻度睡眠障碍与其他混杂因素存在交互作用;从临床角度分析,可能是由于轻度睡眠障碍在参与房颤发病机制中发挥的作用有限,以致其在访视期内对房颤发病风险的影响未达到有统计学意义的程度。
本研究为回顾性巢式病例对照研究,病例来源于已建立的研究队列,用于统计分析的数据资料为基线资料,避免了回忆偏倚。纳入的病例基线诊断均无房颤,因此能进一步揭示睡眠障碍与房颤的因果关系和剂量反应关系。研究中采用PSQI评分作为睡眠质量的评价指标,具有良好的信度和效度[19],并且具有可重复性高、便于采集的优点,有利于研究成果的借鉴。局限性在于研究病例中多数为汉族、东北籍患者,研究结果在其他人群中的适用性需进一步验证。
综上所述,在原发性高血压患者中睡眠障碍是房颤发病的独立危险因素;轻度睡眠障碍可能与房颤发病风险的增加相关,中度和重度睡眠障碍可导致房颤发病风险的增加,且房颤的发病风险与睡眠障碍的严重程度呈正相关。

