卧床时间对脊柱骨质疏松性椎体压缩骨折椎体成形术后患者再骨折的影响
唐先忠,刘晓峰
1.前海人寿广州总医院,广东 广州 511300;
2.新疆伊犁哈萨克自治州友谊医院,新疆 伊犁 835000
随着人口老龄化的发展,骨质疏松症已成为较大的问题[1]。在绝经女性中,X线片证明至少有一节椎体骨折的人数占到了25%左右,在一些国家,65岁以上的女性患病率已高达39%[2]。骨质疏松性椎体压缩骨折(osteoporotic vertebral compression fractures,OVCF)是指由于原发性骨质疏松症导致椎体骨密度及骨质量下降,骨强度降低,使椎体在轻微外伤或在没有明显外伤的情况下出现压缩骨折现象,常伴有胸及腰背部疼痛或下肢神经症状等一系列临床表现[3]。OVCF使骨折椎体高度丢失,多发性椎体骨折可导致出现脊柱后凸畸形,患者可出现身高缩短、驼背或顽固性背痛。脊柱后凸畸形影响患者肺功能,可能出现肺炎或者慢性阻塞性肺病、胃肠紊乱等情况[4]。疼痛导致患者长期卧床,缺乏活动,使其出现骨量丢失加之后凸畸形致使身体重心前移,加大了再骨折的发生可能,从而进入恶性循环,导致患者因并发症而死亡。随着医疗技术的发展,临床上常使用经皮椎体后凸成形术对患者进行治疗,术后卧床时间也直接影响了术后在骨折的发生率[5]。本文探讨OVCF椎体成形术后对患者再骨折的相关因素,旨在研究卧床时间对再骨折的影响,现将结果报告如下。
1 资料与方法
1.1 一般资料
回顾性分析回顾性分析2015年1月—2020年1月样本医院收治的106例OVCF患者的临床资料作为研究对象,其中男21例,女85例,年龄61~76岁,平均年龄(67.43±3.51)岁。(1)纳入标准:所有患者均符合骨质疏松症的临床诊断[6],所选患者年龄大于60岁,所有患者锥体骨密度(bone mineral density,BMD)值≤-2.5 SD,患者自愿参与本调查并签署知情同意书。(2)排除标准:临床资料不全者,有严重凝血功能障碍患者,椎体严重压缩无法放置导针,椎体中柱破坏或脊髓受压,心肝肾不全者。
1.2 手术方法
术前所有患者行常规MRI磁共振成像或核素骨扫描检查,在受伤的T2节段上出现骨髓水肿的高信号,且确认骨折未愈合。所有患者手术均为同一名医生实施,在“C”型臀线机透视引导局部麻醉下操作,若单侧入路无法达到满意程度可双侧入路,对骨折椎体依次进行椎体式形术,纪录每个椎体使用的骨水泥用量。患者术后补充维生素D和钙剂,并遵医嘱服用鲑鱼降钙素类药物治疗患者骨质疏松。术后6个月对患者进行随访,对出现胸背部等处发生疼痛患者进行X线或MRI进行影像资料分析是再发生骨折。
1.3 观察指标
记录所有患者性别、年龄、强化椎体数、骨水泥注入体积、骨水泥注入路(单侧、双侧)、夹心椎体位于胸腰段、卧床时间、锥体BMP(X线骨密度仪器)、I型前胶原N端 前 肽(type I procollagen N-terminal propeptide,P1NP)和Ⅰ型胶原羧基端肽β特殊序列(type I collagen carboxyl end peptideβspecial sequence,β-CTX)(所有患者均与晨起空腹抽取上臂静脉血3 mL,使用化学发光免疫分析仪及配套试剂采用化学发光法测定)、骨质疏松病程、骨折部位,术后随访6个月后,若患者出现脊椎等部位疼痛时,使用骨扫描及体格检查判断是否发生椎体再骨折。
1.4 统计学方法
采用SPSS 18.0软件进行统计分析。计量资料以均数±标准差(±s)表示,组间比较采用t检验。计数资料以例数和百分比(%)表示,组间比较采用χ2检验。对单因素分析中有意义的变量再采用多因素logistic回归分析。卧床时间与椎体BMD、P1NP、β-CTX之间的相关性采用Pearson多元相关分析。以P<0.05为差异有统计学意义。
2 结果
2.1 术后患者再骨折情况
106例OVCF患者术后随访中发现有24例再骨折,其再骨折的发生率为22.64%。根据患者术后骨折情况分为骨折组(24例)及非骨折组(82例)。
2.2 术后患者发生再骨折的单因素分析
根据单因素分析,结果显示年龄、卧床时间、椎体BMD、P1NP及β-CTX与术后患者发生再骨折具有相关性(P<0.05),而性别、强化椎体数、骨水泥注入体积、骨水泥注入路、夹心间隙骨水泥渗漏、骨质疏松病程及骨折部位无明显相关性(P>0.05),见表1。
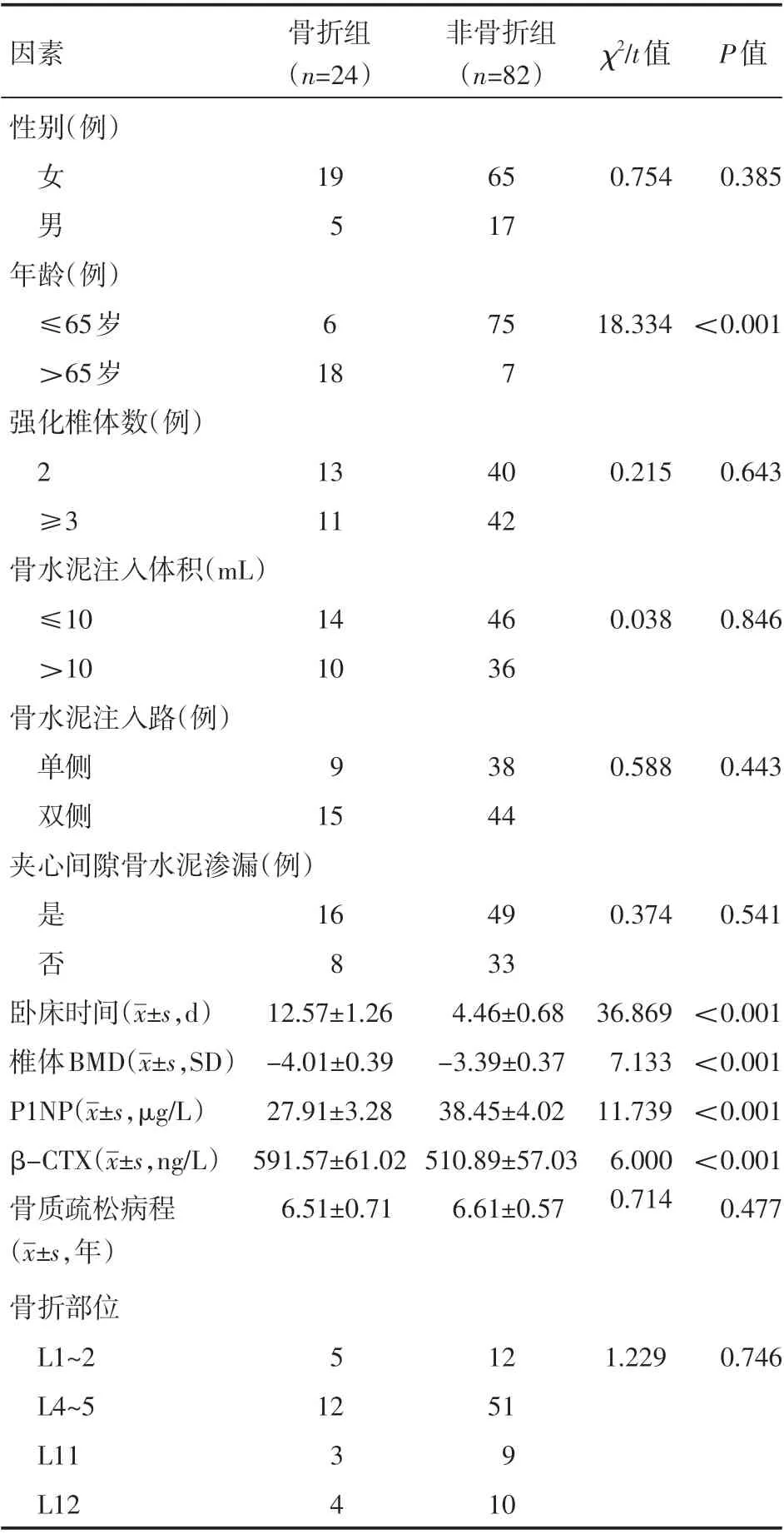
表1 术后患者发生再骨折的单因素分析
2.3 术后患者发生再骨折的logistic回归分析
对单因素分析中有统计学差异的项目进行多因素logistic回归分析,结果显示年龄、卧床时间、椎体BMD、P1NP及β-CTX为术后患者再骨折独立影响因素(OR=3.50、3.91、4.29、3.39、9.14,P<0.05),见表2。

表2 术后患者发生再骨折的logistic回归分析
2.4 卧床时间与椎体BMD、P1NP、β-CTX的关系
相关性显示术后患者卧床时间与β-CTX呈正相关,与椎体BMD及P1NP呈负相关(t=0.695、-0.486、-0.641,P<0.05)。
3 讨论
骨质疏松在老年人群中是常见的问题。骨质疏松是以骨组织显微结构受损,骨成分和骨基质比例不断减少,骨质变薄,骨小梁数量减少,骨脆性增加和骨折危险升高的一种全骨代谢障碍疾病[7]。骨质疏松性骨折是指原发性骨质疏松导致骨密度和骨质量下降,骨强度减低,在日常生活中受到轻微外伤则可导致骨折。当外力作用于脊柱时,由小梁骨中心向四周扩散,在椎体内部形成应力,一旦应力超过小梁骨能承受的强度时,小梁骨的结构受到破坏而失去稳定性,局部的裂隙会进一步发张为椎体骨折[8]。据报道每年有140万左右的人发生OVCF[9]。骨质疏松性骨折是骨质疏松症的严重后果,而OVCF较为常见,患者会出现后凸畸形,脊柱矢状面失去平衡。其可导致患者出现慢性背痛及身高下降,背部肌肉的痉挛及抽搐、活动较少、生活无法自理、肺部呼吸功能障碍等,严重影响患者生活质量,对社会及家庭带来了经济压力。目前,椎体成形术是治疗OVCF的常用治疗方式,可有效的恢复骨折椎体的形成,从而达到缓解患者临床症状及恢复椎体功能。但术后由于患者骨质疏松的现象仍然存在,易导致患者术后再骨折的发生。
本文研究中发现年龄、卧床时间、椎体BMD、P1NP及β-CTX为术后患者再骨折独立影响因素,年龄越大患者的性激素水平、抗氧化能力均呈下降趋势,术后机体的恢复能力受到相应的影响,当机体处于氧化应激状态会破坏机体骨细胞的功能,从而使患者出现骨质疏松。据研究报道,当骨缺乏机械力,使力学—能量密度率的传递减少,外界对骨细胞的刺激被削弱,使骨细胞的传导至骨表面的距离衰退,引起骨微结构和骨密度急剧下降[10]。长期的卧床是OVCF椎体成形术后常见的一种状态,本研究中使用骨转换代谢标志物对术后患者骨质疏松程度进行诊断。PINP可有效反映骨细胞活动、骨形成及I型胶原合成速率等情况;β-CTX是胶原降解标志物,作为评估吸收的重要指标。本研究中发现,骨折组的临卧床时间及β-CTX高于非骨折组,椎体BMD及PINP则低于非骨折组,相关性分析中发现,卧床时间与β-CTX呈正相关,与椎体BMD及P1NP呈负相关。研究结果表明卧床时间长会使患者骨转换出现紊乱,导致BMD下降,这可能与患者卧床缺乏机械外力,使骨细胞受到的外力刺激强度下降,引起的骨转换代谢紊乱,出现骨成形较少(PINP较低)和骨吸收较多(β-CTX较高)。所以,医护人员在术后应加强对患者活动指导,协助患者下床做恢复性锻炼,以加强外力对椎体部位骨细胞刺激的强度。
综上所述,年龄、卧床时间、椎体BMD、P1NP及β-CTX对患者术后再骨折发生产生了较大的影响,其中卧床时间长可能会引起患者骨转换紊乱导致BMD下降,引起骨折的再发生。在术后应告知患者减少卧床时间,引导其进行合理的运动康复治疗。

