子宫动脉临时阻断术与栓塞术预处理用于宫腔镜治疗子宫瘢痕妊娠的对比研究
邵 丽 杨田如 侯顺玉 宁 君
南京医科大学附属苏州医院(215002)
子宫瘢痕妊娠(CSP)作为剖宫产的远期并发症,发生率为1/2216~1/1800[1]。其临床表现无特异性,经常漏诊或者误诊为先兆流产,从而导致孕早期发生难以控制的大出血。根据孕囊位置及瘢痕部位子宫前壁肌层厚度将CSP分为Ⅰ型、Ⅱ、Ⅲ型[2]。II、III型CSP直接手术易发生术中大出血,故术前预处理以减少术中出血非常必要。本文通过对比双侧子宫动脉临时阻断术及子宫动脉栓塞术(UAE)后行宫腔镜手术治疗CSP的临床疗效,以期优化CSP的治疗。
1 对象与方法
1.1 研究对象
选择2019年10月-2021年12月于本院诊治的Ⅱ、Ⅲ型CSP患者69例作为研究对象。按照预处理方式不同分成子宫动脉临时阻断组(阻断组,32例)和 子宫动脉栓塞术组(栓塞组,37例)。术前检查无手术禁忌证,预处理后行宫腔镜下宫内瘢痕妊娠物去除术。所有患者均知情同意,签署手术同意书。阻断组充分告知相关风险及获益,尤其是输尿管损伤风险,纳入标准:①符合Ⅱ,Ⅲ型CSP诊断标准[2],且均经术后病理确诊;②血流动力学稳定,近期未接受其他疾病治疗。排除标准:①合并肝肾等器质性疾病;②依从性差,门诊随访困难。出院标准:术后血β-hCG下降幅度>50%,阴道流血少于月经量,无感染征象,恢复良好。本研究通过苏州市立医院伦理委员会审查及批准。
1.2 方法
1.2.1腹腔镜下双侧子宫动脉临时阻断术取改良截石位,经脐孔穿刺,建立气腹,打开膀胱腹膜反折,暴露子宫下段剖宫产瘢痕处,可见外凸妊娠包块,腹腔镜下查找输尿管走行,于髂内外动脉分叉处往下3cm处打开侧腹膜,钝性游离输尿管,沿髂内动脉向下追溯分离子宫动脉约2cm,避开输尿管,予血管阻断夹或10号丝线临时结扎子宫动脉(图1,1938页),即刻行宫内瘢痕妊娠物去除术,术毕解除子宫动脉处血管夹或结扎线。
1.2.2UAE1%利多卡因5ml局麻右侧股动脉穿刺点,Seldinger法穿刺右股动脉,置入5F导管鞘,沿着5F导管鞘送入5F Pigtail、Cobra导管分别达双侧髂内动脉、子宫动脉。行碘伏醇(110ml)造影,见双侧子宫动脉显影,子宫区域对比剂浓聚,经导管超选择至双侧子宫动脉,以适量明胶海绵颗粒(560~710μm)栓塞。造影见双侧子宫动脉断流,末端未见明显对比剂外溢。术后压迫止血包扎,右下肢制动24 h,严密观察穿刺点有无出血、血肿,右足背动脉搏动情况。24h后行宫腔镜手术去除瘢痕妊娠物。
1.2.3宫腔镜下宫内瘢痕妊娠物去除术逐号扩宫至可通过9.5号扩宫器,膨宫液灌注生理盐水,宫腔镜经宫颈口缓慢进入宫腔,观察宫腔形态及双侧输卵管开口,明确妊娠组织所在位置和子宫憩室大小、宽度及深度。用宫腔镜刨削系统分次负压吸引刨削瘢痕处妊娠灶,尽量减少正常内膜的破坏,仔细辨认孕囊种植部位周边异生血管,必要时采用电切镜电凝止血,切除物取出全部送病理检查。
1.3 观察指标
比较两组患者一般情况(年龄,孕次,剖宫产次数,停经天数,孕囊直径等)、手术相关情况(术中出血量、住院时间,住院费用,术后第1天血β-hCG下降程度,术后短期并发症发生率)、术后随访情况(术后初次月经恢复时间、月经量变化)。
1.4 统计方法
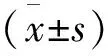
2 结果
2.1 一般情况
两组对象年龄,孕次,剖宫产次数,停经天数,孕囊径线平均值以及孕囊与膀胱间子宫肌层厚度比较均无统计学差异(P>0.05),见表1。
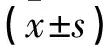
表1 两组对象一般资料比较
2.2 治疗相关情况
阻断组患者术中出血量多于栓塞组,阻断组住院费少于栓塞组(P<0.05)。见表2。
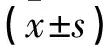
表2 两组治疗情况比较
2.3 术后短期并发症
阻断组术后发热2例,恶心呕吐2例,短期并发症发生率为12.5%(4/32);栓塞组恶心呕吐2例,术后疼痛15例,发热5例,并发症发生率为59.4%(22/37)两组有统计学差异(P<0.05)。
2.4 术后月经随访
阻断组患者术后月经恢复时间为(29.9±3.7)d,明显少于栓塞组(39.3±6.1)d(P<0.05);临时阻断组月经较前减少3例(9.4%),栓塞组15例(40.5%),两组有统计学差异(P<0.05)。
3 讨论
多数CSP患者孕早期即可出现大出血症状,即便部分患者可妊娠至孕中晚期,则亦容易发生胎盘植入,子宫破裂,大出血等,严重危害孕产妇的生命健康[3]。因此早期诊断及治疗显得尤为重要。手术相较于药物治疗CSP更为彻底,恢复更快,受到广大妇科医生青睐。对于Ⅱ,Ⅲ型CSP,术前预处理以减少术中出血已成为共识。本研究中两组患者经过阻断或栓塞预处理后均成功去除瘢痕孕囊,术中无大出血发生,术后随访血β-hCG降至正常且月经来潮。临床疗效方面,两组术后第1天血β-hCG下降程度及住院天数均无差异,证明两种预处理方式联合宫腔镜手术治疗CSP均有较高成功率。本研究中阻断组术中出血量较栓塞组多,分析原因可能为子宫动脉临时阻断前先分离子宫下段处膀胱与瘢痕处黏连,增加了术中出血量,另外解除阻断后子宫血供即刻恢复,子宫下段创面渗血较栓塞组增多。尽管阻断组术中出血量偏多,但无大出血发生,故子宫动脉临时阻断术止血效果确切,可等同于UAE。
UAE初次提出应用于CSP是在1999年,其机理是通过选择性栓塞子宫动脉,使得子宫动脉血流短期内阻断,形成急性坏死性动脉炎。由于其止血效果确切,已广泛应用于产后大出血、症状性子宫肌瘤、子宫肌腺症等出血性疾病的治疗中[4]。UAE后1~3周内栓塞剂降解,血管再通。临床上UAE联合宫腔镜手术由于其较高的成功率,且有效减少了术中及术后出血量,被广泛推荐应用于Ⅱ~Ⅲ型CSP患者[5]。与子宫动脉临时阻断相比,UAE具有止血快、微创、安全、保留器官完整性等优点,但也存在以下不足,在一定程度上限制了该技术的推广:①需专业的介入技术及硬件设备。②对患者及医护人员有射线损伤风险。③栓塞材料为高值耗材,住院费用明显升高。④有穿刺部位血肿、下肢动脉栓塞等急性并发症,及栓塞后综合征(发热、疼痛、恶心、呕吐等)等近期并发症,及子宫内膜缺血坏死、宫腔黏连、卵巢功能衰竭及后续不孕等远期并发症的风险[6]。结合本研究结果,栓塞组术后59.4%发生了栓塞后综合征,主要为疼痛与发热,考虑与栓塞术后子宫缺血引起的无菌性炎症反应有关,术后予抗炎止痛对症治疗后好转;而阻断组仅4例(12.5%)出现了恶心呕吐、发热不适,且均为术后第1天出现,考虑与术后麻醉药物代谢个体差异有关。相较近期并发症,UAE术后引起月经量减少甚至闭经等远期并发症得到了更多关注。宋冬梅等[7]对UAE 后发生宫腔黏连的26 例进行分析,其中11 例仅行UAE 而无宫腔操作史,故认为宫腔黏连与UAE 相关。一项UAE治疗症状性子宫肌瘤的研究表明,400例中永久性闭经26 例(7%),UAE后宫腔黏连发生率达到了10.2%~14%[8]。普遍认为,UAE后子宫严重缺血,子宫内膜基底层破坏继而发生了宫腔黏连甚至闭经。本文中栓塞组月经恢复时间较临时阻断组延长,且月经减少发生率较临时阻断组高,分析原因,可能为子宫动脉临时阻断致子宫内膜缺血缺氧的时间较短,对子宫血供的长期影响小于UAE。
腹腔镜下行子宫动脉临时阻断术,需游离双侧子宫动脉,后予血管闭合夹(哈巴狗血管夹或Hemlock夹)或10号丝线行临时阻断子宫动脉,手术结束前解除阻断,无活动性出血即结束手术,若有活动性出血较多则术中可行子宫下段瘢痕处加固缝合术。与UAE相比,有如下优点:①阻断血管时间短,具有可逆性。②设备仅需腹腔镜操作系统,且操作难度不大,手术费用低。③术中探查,可一并行盆腔黏连分解、子宫肌瘤剔除、卵巢囊肿剥除、输卵管结扎等常规妇科手术。因腹腔镜下子宫动脉临时阻断术保持了子宫动脉及其各分支血管网的完整性,能更好的保护卵巢和子宫的正常生理功能,故目前临床已报道用于腹腔镜下子宫肌瘤剔除、输卵管间质部妊娠等以预防术中出血[9-11]。本文中临时阻断组子宫下段瘢痕处均存在不同程度黏连,术中可完全分离黏连,暴露子宫下段。但腹腔镜下子宫动脉临时阻断术需游离输尿管,损伤输尿管几率较UAE增多,且在子宫破裂、腹腔内出血等血流动力学不稳定的患者中,其快速止血效果不及UAE。
综上,腹腔镜下子宫动脉临时阻断术联合瘢痕妊娠物去除术是Ⅱ,Ⅲ型CSP的理想治疗方法,可预防术中大出血,不影响子宫卵巢等长期血供,术后并发症少,避免了UAE术后栓塞综合征等临床并发症,较好的保留了患者的生育功能,且能减轻患者的经济负担,在血流动力学稳定的患者中可作为UAE的替代方案。

