宫腔镜子宫内膜息肉切术异丙酚复合芬太尼静脉麻醉对患者生命体征及术后苏醒时间的影响
王 健 屠文龙 彭文勇
浙江省金华市中心医院(321000)
子宫内膜息肉是女性常见良性子宫病变[1],不仅易造成息肉扭转、宫腔粘连和盆腔炎等并发症,还可导致女性月经过多、子宫恶性肿瘤甚至不育[2-3]。子宫内膜息肉切除术是临床常规治疗手段,随着微创手术技术发展,宫腔镜下子宫内膜息肉电切术已成为主流术式,但术中对宫颈的扩张、牵引等操作仍会给患者带来较大疼痛和一定损伤[4]。异丙酚、芬太尼作为静脉麻醉药应用广泛,有研究表明异丙酚复合芬太尼能把控较稳定的静脉麻醉效果[5],疼痛感少。本研究分析异丙酚复合芬太尼静脉麻醉对宫腔镜子宫内膜息肉切术患者生命体征及术后苏醒时间的影响。
1 资料与方法
1.1 临床资料
选取2019年9月-2020年9月本院收治的子宫内膜息肉患者78例,数字表法随机分两组。纳入标准:①经妇科检查、影像学、病理学检查确诊;②均于本院行宫腔镜电切术;③对研究了解知情,签署同意书。排除标准:①宫颈癌等子宫恶性病变;②合并恶性肿瘤;③凝血功能障碍;④手术禁忌症或对使用药物过敏;⑤患精神类疾病或依从性差;⑥拒绝本研究方案。本研究符合《赫尔辛基宣言》的相关原则。
1.2 手术及麻醉方法
两组患者术前8h禁饮禁食,术前接受常规检查,建立静脉通道,监测生命体征。取仰卧位,予以2L/min吸氧后,微量泵缓慢泵入异丙酚(AstraZeneca公司)2.0mg/kg,若患者出现体动追加异丙酚0.5~0.8mg/kg,监测记录患者生命体征。联合组:联合应用芬太尼(宜昌人福药业有限公司,0.1mg/2ml)0.3μg/kg。两组麻醉后,行宫腔镜子宫内膜息肉电切术,采用电切环分数次切除子宫内膜息肉,用刮匙刮拭子宫内膜组织,术毕对手术部位进行消毒。两组手术均由同一组医师团队完成。
1.3 观察指标
①麻醉起效时间、苏醒时间、定向力恢复时间;②麻醉前及术中生命体征,包括心率(HR)、平均动脉血压(MAP)、脉搏血氧饱和度(SPO2);③采用疼痛数字评价量表(NRS)[6]评估患者麻醉前、苏醒后30min、60min各不同时刻的疼痛情况,得分越高提示疼痛越严重。④观察并发症发生情况,呼吸抑制、恶心呕吐及呛咳等。
1.4 统计学方法
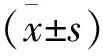
2 结果
2.1 一般情况
联合组39例,年龄(32.7±9.6)岁(22~49岁),病程(2.4±0.3)月(0.1~0.6月),息肉数2.1±0.4个,息肉直径2.43±0.58cm,美国麻醉医师协会(ASA)[7]Ⅰ级28例、Ⅱ级11例;对照组39例,年龄(33.2±8.7)岁(23~47岁),病程(2.5±0.6)月(0.1~0.6月),息肉数2.4±0.7个,息肉直径2.61±0.57cm,ASAⅠ级25例、Ⅱ级14例。两组比较无差异(P>0.05)。
2.2 麻醉相关指标比较
联合组麻醉起效时间、苏醒时间和定向力恢复时间均低于对照组(均P<0.05)。见表1。
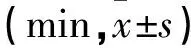
表1 两组麻醉相关指标比较
2.3 生命体征指标比较
HR、MAP、SPO2麻醉前两组无差异(P>0.05),术中联合组各指标均高于对照组(均P<0.05)。见表2。
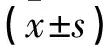
表2 两组不同时期生命体征比较
2.4 NRS评分比较
麻醉前两组NRS评分无差异(P>0.05);苏醒后30min、60min联合组NRS评分均对照组(P<0.05)。见表3。
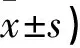
表3 两组不同时期NRS评分比较(分,
2.5 不良反应比较
两组不良反应总发生率比较无差异(P>0.05)。见表4。

表4 两组不良反应比较[例(%)]
3 讨论
子宫内膜息肉由宫内占位病变、内膜基底异常增生引发,多与内分泌失调、局部炎症相关[7-8],可发展成腺瘤样增生,甚至导致癌变,严重影响患者生殖健康及生活质量。宫腔镜电切术相较传统刮宫术,时间短、创伤小,但对麻醉要求较高。以往研究认为[9],采用椎管内麻醉,术后留置导管影响患者恢复时间,还会产生寒战等并发症。故而有效的静脉麻醉药是宫腔镜电切术成功关键。异丙酚是临床应用普遍的静脉麻醉药,起效快、恢复好;芬太尼是具有较强镇痛作用的μ-阿片受体激动剂。目前关于宫腔镜电切术麻醉合理药物配伍的报道已不少见[10-11],但其配伍效果及并发症仍存在一定分歧。基于此背景,本研究对异丙酚复合芬太尼静脉麻醉对宫腔镜子宫内膜息肉切术的应用效果进行观察分析。
本次研究显示,联合组术后苏醒时间、定向力恢复时间和拔管时间均短于对照组,提示异丙酚复合芬太尼有助于患者术后较早恢复意识和定向力。推测可能是相比单一异丙酚麻醉追加药剂量偏大,苏醒延迟,复合用药减少了异丙酚的用量,加快患者的苏醒过程。张秀双等[12]研究也表达类似观点。国内学者[13]指出,单一使用丙泊酚麻醉,患者易发生肢体扭动,术中可导致患者心率、血压下降,且术后宫缩明显。本研究两组患者术中HR、MAP、SPO2均有一定下降,但联合组水平高于对照组,提示联合用药使受试者生命体征更为平稳,心血管系统受影响较小。分析原因:可能是异丙酚抑制阿片类药物的代谢,增强阿片类药物的血药浓度;同时芬太尼亦可通过减少异丙酚的分布增加后者的血药浓度,产生互相增效作用[14]。生命体征、呼吸抑制的程度多与剂量、注射速度相关,本研究结果说明异丙酚复合芬太尼有助于维持患者术中生命体征平稳。
此外,本次研究还发现,联合组苏醒后30min、60min的NRS评分均低于对照组,说明联合用药对术后镇痛效果更优。原因可能是异丙酚镇痛作用较弱,而芬太尼是起效迅速、镇痛功能强的阿片受体激动药,复合异丙酚的镇痛效果好于异丙酚单一使用。国外Xavier等[15]研究也发现丙泊酚、异丙酚麻醉效果佳,能有效诱导短时间手术,但镇痛效果弱,单独使用需增大剂量,还会造成患者恶心、呕吐,因而多与芬太尼复合瑞芬太尼使用,可达到较好的镇痛效果。
最后,观察两组不良反应发生率未见明显差异。有研究表示[16],芬太尼和丙泊酚联合使用,可引发呛咳、呼吸抑制等不良反应;俞瑾等[17]也认为,阿片类药物的剂量增加使镇痛效果更好,但增加了不良反应的发生。近期有药动学研究表明[18],0.1μg/kg舒芬太尼复合丙泊酚2mg/kg麻醉,患者体动发生率上升;而0.3μg/kg舒芬太尼复合丙泊酚,虽减少丙泊酚剂量,但患者呼吸抑制现象也非常明显,0.2μg/kg舒芬太尼复合丙泊酚是较为适宜的选择。然而考虑到舒芬太尼与芬太尼的亲脂性与镇痛强度存在一定差异,本研究应用的0.3μg/kg芬太尼与2mg/kg异丙酚复合可较好维持患者生命体征平稳,不影响患者苏醒效果;发生的不良反应,呼吸抑制与呛咳尚在可控范围内,表明该用药方案具有一定安全性。
综上所述,异丙酚复合芬太尼静脉麻醉应用于宫腔镜子宫内膜息肉切术,麻醉起效快,可缩短患者苏醒时间和定向力恢复时间,有效维持术中生命体征稳定,苏醒后镇痛效果好,临床使用应注意推注速度与使用剂量,以减少不良反应发生。

