膝关节镜术后慢性期疼痛预测模型的构建与验证
冯重阳,姬振伟,吴鹏,王志学,张智翔,方怀明,丁勇
(空军军医大学唐都医院骨科,陕西 西安 710038)
膝关节镜用于治疗多种膝关节损伤,包括辅助性诊断、半月板损伤、前交叉韧带断裂等,是骨科医生常用的手术方式之一[1]。和传统的膝关节开放手术相比,关节镜能够最大限度减轻软组织损伤、缩短住院时间[2],减少术后并发症,被认为是一种安全性高的微创手术。因此在过去30年间,手术量大幅增加[3],但“微创”并不意味着“无创”。Hoofwijk等[4]的研究发现,大约有30.8%的患者在膝关节镜治疗后出现慢性疼痛。术后慢性疼痛(chronic postsurgical pain,CPSP)是一个严重的医疗保健问题,可导致康复延迟、功能障碍残疾、疼痛相关的抑郁或焦虑加剧,致使患者的生活质量下降和经济负担增加。因此,识别CPSP高危患者,并开展针对镇痛策略非常重要。
目前,CPSP的病因学和病理生理学机制尚不清楚,尽管在各个外科领域已经进行了大量研究,确定了CPSP的发病率和部分危险因素,包括人口统计学资料、遗传多态性、社会心理状态、手术类型、术后急性期疼痛[5],但仍然存在争议,且目前对膝关节镜术后CPSP的发生、发展还知之甚少,同时也缺乏针对关节镜术后CPSP的高效预测模型。因此本研究的目的在于探究不同膝关节镜治疗方式术后CPSP的独立危险因素,建立适用于临床的列线图预测模型,帮助骨科医生早期识别高危人群,制定个性化干预措施。
1 资料与方法
1.1 选取资料 本研究为回顾性研究,收集了2019年9月至2021年2月在唐都医院骨科收治择期行膝关节镜手术的患者。患者接受腰麻或全身麻醉,手术方式包括关节镜清理性手术(游离体取出术、滑膜清理术、交叉韧带囊肿清理术)、半月板修复或缝合术、交叉韧带重建术、髁间棘撕脱骨折复位内固定术。所有患者手术均为单侧,术后常规给予抗生素2 d预防关节感染,术后12 h皮下注射低分子肝素钠预防下肢血栓形成,针对不同手术方式提供个体化的康复指导,4~5 d出院。本项研究所有手术均由科室同一组医生完成,术者经验丰富,操作精确,最大程度减少了手术带来的损伤。研究经唐都医院伦理委员会批准,向患者介绍研究目的及方法,均表示同意后进行此次研究。
1.2 资料收集 对于符合标准的患者入院后由主管护士指导进行疼痛认知及疼痛数字评分(numeric rating scale,NRS)宣教,正确理解,并向医护人员汇报自己的疼痛评分,收集术后72 h和术后3个月的NRS。从医院电子病历系统中记录患者的性别、年龄、手术侧别、身体质量指数(body mass index,BMI)、受伤方式、病程、吸烟史、糖尿病史、关节软骨损伤Outerbridge分级[6]、手术方式、手术时间、术中关节腔灌洗量。
1.3 入选标准 NRS范围0~10分,其中0分代表无痛,10分代表最严重的疼痛。CPSP的诊断依据国际疼痛学会(international association for the study of pain,IASP)国际疾病分类第11版(11th revision of international classification of diseases,ICD-11)指南[7]:(1)手术后出现的疼痛;(2)疼痛持续超过3个月[8-9];(3)排除慢性感染或恶性肿瘤作为疼痛来源。CPSP的分界值设定为NRS≥4分[4,10],指的是中、重度疼痛。术后3个月主管医生对患者进行电话或门诊随访,记录手术区域的NRS,观察是否发生CPSP。
1.4 一般资料 236例患者参与完成了本项研究,其中男127例,女109例;年龄16~77岁,平均(42.71±14.12)岁。根据患者术后3个月的NRS分为疼痛组29例,无痛组207例。疼痛组男13例,女16例;平均年龄(62.03±09.52)岁。无痛组男114例,女93例;平均年龄(40.00±12.46)岁。
2 结 果
2.1 一般情况 术后3个月时患者均未发生化脓性关节炎、下肢血栓、伤口愈合不良等并发症。
2.2 CPSP单因素分析结果 两组患者在年龄、BMI、糖尿病史、术后72 h NRS、关节软骨损伤Outerbridge分级等方面,差异具有统计学意义(P<0.05,见表1)。
2.3 CPSP多因素分析结果 将单因素分析提示差异有统计学意义的危险因素行共线性检验,结果显示方差膨胀因子(variance inflation factor,VIF)<5,容忍度>0.2,说明各因素之间无明显的共线性问题,而后行多变量Logistic回归,结果显示高龄、BMI≥24 kg/m2、术后72 h NRS≥4分、Outerbridge分级Ⅲ~Ⅳ级是膝关节镜术后CPSP的独立危险因素(见表2)。
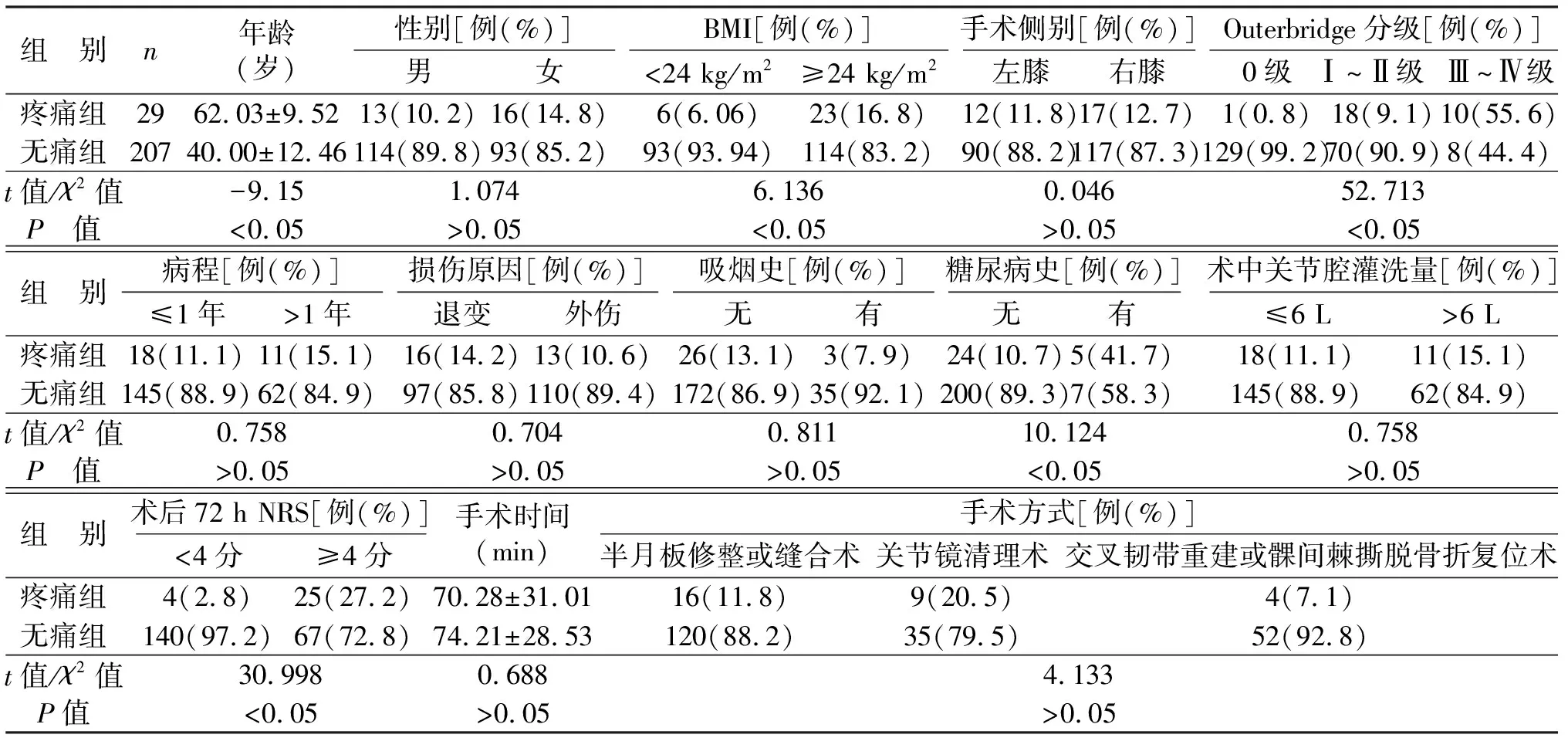
表1 术后CPSP危险因素单因素分析
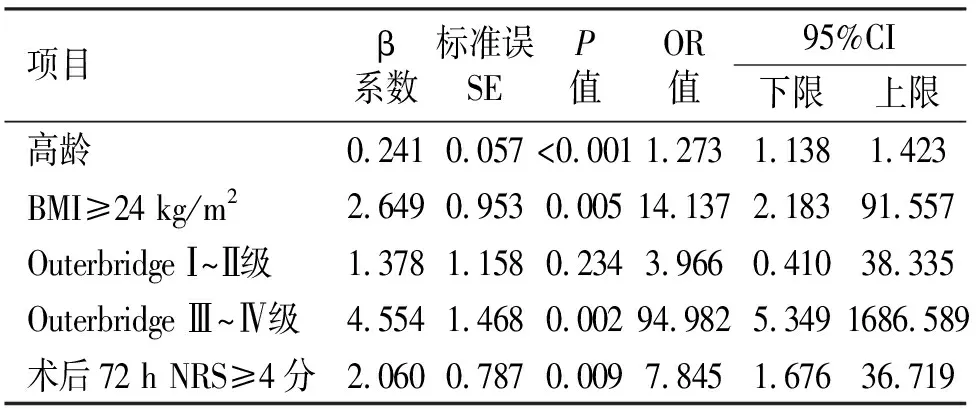
表2 术后CPSP的Logistic回归分析
2.4 CPSP预测模型的构建 利用R语言实现预测模型的可视化,基于多因素Logistic回归分析结果,将年龄、BMI、术后72 h NRS、Outerbridge分级4个独立危险因素导入模型中,个性化预测膝关节镜术后CPSP发生概率。根据每个危险因素对应分数相加得出总分,总分做垂直线所对应的风险轴的点即为膝关节镜术后CPSP的预测概率(见图1)。例如1例57岁女性患者,行右膝关节镜检查,半月板修整成型术。分别找到每个独立危险因素所对应的分值,57岁为64.68分;BMI为26.67 kg/m2为17分;Outerbridge分级为Ⅱ级为0分;术后72 h NRS为6分为14分。所有变量总分值=64.68+17+14=96.68分,术后CPSP的发生概率约为55%。因此该患者是膝关节镜术后CPSP发生的高危人群,应当提前给予相应的对症处理措施(见图2)。
2.5 CPSP预测模型的验证 本研究得到该预测模型的C-index为0.969,具有良好准确度。采用Bootstrap法进行内部验证,收集的患者信息重复抽样1 000次,得到C-index为0.968,说明该预测模型具有较好的区分度。此外,校准曲线显示术后慢性期疼痛的预测发生率与实际发生率基本一致,有很好的拟合关系(见图3)。通过绘制预测模型的ROC曲线,得到模型的AUC=0.969[95%CI(0.950,0.992)],以约登指数最大值所对应的分数为最佳截断点79.41分[11],这表明本模型的预测价值较高,可以为临床预测提供一定的参考(见图4)。
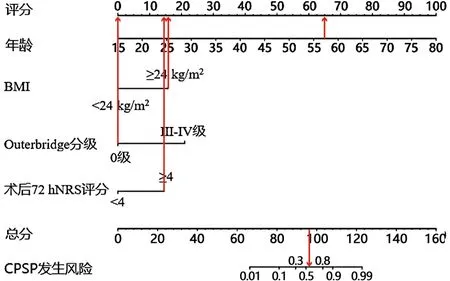
图2 膝关节镜术后CPSP发生概率示意
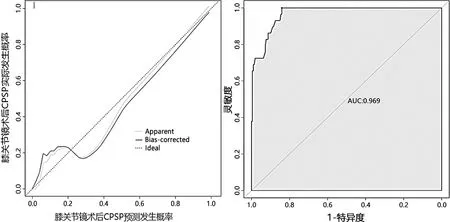
图3 术后慢性期疼痛预测模型的校正曲线 图4 术后慢性期疼痛预测模型的ROC曲线
3 讨 论
膝关节镜一直被认为是一种创伤小、术后恢复快、并发症低的微创手术[12]。随着治疗性关节镜手术量的增加,尤其是涉及韧带重建等复杂手术的开展,术后持续疼痛已成为患者对术后疗效质疑的主要原因[13]。CPSP使患者承受巨大痛苦,最终可能导致焦虑、抑郁和其他心理问题[14]。因此,我们需要重视术后慢性期疼痛。之前的学者也分析了多种因素对膝关节镜术后CPSP形成的影响,但都无统一定论,也无预测模型,不能将影响因素以直观的方式量化表现出来。本研究的目的是分析膝关节镜术后慢性期疼痛的独立危险因素,首次建立可以用于预测CPSP的模型,为促进临床实践中CPSP高危人群的筛选制定个性化的镇痛策略。
本研究通过对236例膝关节镜患者随访,术后急性期疼痛92例(38.99%),术后3个月CPSP 29例(12.39%)。Hoofwijk等[4]的研究得出膝关节镜术后急性疼痛的发生率为37.5%,术后1年慢性疼痛的发生率为30.8%。本研究与Hoofwijk研究的术后急性期疼痛发生率相似,但慢性期疼痛的发生率较低,可能与我们只统计了术后静息态NRS有关。
本研究预测膝关节镜术后CPSP的独立危险因素包括高龄、BMI、关节软骨损伤、术后急性期疼痛。(1)高龄是术后慢性期疼痛的危险因素。Palazzo等[15]研究发现50岁以上患者术后慢性疼痛患病率更高,这可能与高龄患者的膝关节疾病主要以退行性半月板撕裂或骨关节炎有关。1997—2014年间,多项随机对照试验结果显示,关节镜治疗退行性半月板撕裂和骨关节炎是无效的[16]。Moseley等的研究以及Sihvonen等的一项多中心研究也得出同样的结论,关节镜下清理或灌洗治疗膝关节骨关节炎的效果和假手术疗效没有差异[17-18]。另一方面由于高龄患者局部血液循环较年轻人差,术后组织修复能力弱,并且理解和认知能力下降,对术后疼痛较恐惧,容易产生焦虑、抑郁的心理,导致术后慢性疼痛发生[19]。(2)BMI≥24 kg/m2是术后慢性期疼痛的危险因素。肥胖在全球已非常流行,2016年美国的肥胖患病率就高达39.8%[20]。研究表明,肥胖是膝关节镜术后功能损害的危险因素[21]。Enrico等[22]的研究表明肥胖是膝关节镜术后6个月继续使用阿片类药物的预测因素。(3)Outerbridge分级Ⅲ~Ⅳ级是术后慢性期疼痛的危险因素。研究观察到伴随Outerbridge分级增加,患者CPSP患病率有明显的增加趋势[4]。Westermann等[23]的研究发现关节损伤越严重,术后阿片类药物使用会增加。关节软骨磨损造成下肢力线改变,行关节腔清理和半月板修整只能减轻临床症状,无法彻底根治,导致术后CPSP发生,因此要充分认识疾病的发展过程[24]。(4)术后72 h NRS≥4分是术后慢性期疼痛的危险因素。Perkins等[10]的研究证明术后急性期高度疼痛会增加患慢性疼痛的风险。Horn等[25]研究也证明了术后急性NRS是CPSP的重要风险因素和预测因素。CPSP的潜在发病机制可能是由于手术压力导致的炎症细胞因子的不平衡,使中枢神经系统敏感化。术后急性疼痛通过使外周神经系统和中枢神经系统敏感而与CPSP密切相关[26]。据报道,对术后急性疼痛的有效管理可以防止中枢神经系统的敏感化,从而降低CPSP的风险[27]。综上所述,本研究得出的膝关节镜术后CPSP预测因素可信度强,提示加强关节镜围术期疼痛管理尤其是术后急性期疼痛控制是未来降低术后CPSP的一项重要突破口。
列线图模型作为可视化的风险预测工具,是将多因素回归分析得到的危险因素进行加权整合,而后直观的显示临床指标对个体预测值的影响[28],目前已被广泛应用于临床队列研究。现阶段国内尚缺乏具有针对性、个体化的膝关节术后CPSP预测模型。本研究将分析出来的独立危险因素进行模型构建,开发了一个简单、直观的列线图,用于量化术后CPSP发生风险。采用内部验证、校准曲线、ROC曲线多角度证明了模型的准确性和可靠性。该模型所需的临床参数获取方便,可对患者进行初步预测;对于有较高风险患者及时采取相应的治疗措施,这不仅可以降低经济成本,还对改善患者生活质量,治疗意义重大。
本研究的局限性在于单中心的回顾性研究,纳入的样本量有限,手术种类相对较为简单,治疗性关节镜手术如多发韧带损伤修复重建的比例低,潜在的危险因素也被限制只能在病例记录中获取。而术前患者疼痛程度及心理健康程度等可能对术后CPSP产生影响的因素并未予以分析。下一步我们将设计更详细和完整的大样本前瞻性队列研究,以进一步提高和确认构建预测列线图的准确性。
综上所述,本研究识别了高龄、BMI≥24 kg/m2、术后急性期疼痛、Outerbridge Ⅲ~Ⅳ级是膝关节镜术后3个月发生CPSP的独立危险因素,构建的术后CPSP列线图模型在验证过程中表现出较好的预测能力。模型中的危险因素定义明确、易于采集、概率计算操作简便,有望在今后为预防和个性化治疗膝关节镜术后CPSP提供参考。

