以广泛皮质病变为特点的神经梅毒1例并文献复习
宫 林,孙佳慧,丛树艳
神经梅毒是由梅毒螺旋体侵犯神经系统(包括大脑、脑膜、脊髓以及周围神经等)所引起的疾病,其临床症状及影像学的表现复杂多样,临床上极易误诊漏诊,但若早期确诊并治疗,总体预后良好。现报道就诊于我院的1例以广泛皮质病变为特点的神经梅毒患者的诊治经过并复习文献。
1 病例资料
患者,男,49岁。以“突发意识不清伴抽搐4 h”为主诉于2021年10月21日入院。患者入院当天晨起后无明显诱因突发意识不清,表现为双眼直视、呼唤无反应,随即出现抽搐,表现为双眼紧闭,口吐白沫,双上肢屈曲抖动,双下肢伸直,伴有尿失禁,无舌咬伤,持续约2 min后抽搐停止,但意识未恢复,故就诊于我院卒中急诊,予以静脉溶栓、改善循环、营养神经及脱水降颅压治疗,3 h后患者意识恢复,呼唤有反应,简单问答尚可,四肢活动自如。次日患者再次发作抽搐,表现同前,收入我科进一步诊治。否认既往高血压、糖尿病、心脏病等病史。否认手术外伤输血史,否认疫区停留居住史。吸烟20 y,10根/d,饮酒20 y,2两白酒/d。否认不洁性生活史,否认毒物接触史。否认食物及药物过敏史。否认癫痫及特殊家族遗传史。
诊断与治疗过程 (1)体格检查:体温36.5 ℃,血压130/80 mmHg,心率80 次/min,呼吸18 次/min。心肺腹均未见异常。神经科查体:嗜睡,反应慢,简单对答基本准确,时间定向力、空间定向力正常,近记忆力差,计算力差,四肢肌力4级,余查体未见异常。(2)实验室检查:入院时血常规白细胞计数12.68×109/L[(3.50~9.50)×109/L]、中性粒细胞百分比86.1%(40%~75%),C反应蛋白为135 mg/L(0~3.50 mg/L)。凝血五项 D-二聚体800 μg/L(<200 μg/L)。同型半胱氨酸20.66 μmol/L(5~15 μmol/L)。甲功、维生素B12、血脂、血清离子指标均在正常值范围内。心(心电图、心脏彩超、左心功能)、肺(胸部平扫)、腹(腹CT)均未见明显异常,肝、肾功能指标未见明显异常。风湿免疫相关指标均为阴性。梅毒快速血浆反应素试验(RPR)阳性反应(1∶64);血清梅毒螺旋体抗体22.64 s/co。腰椎穿刺脑脊液常规检查:外观无色、透明,压力为110 mmH2O,白细胞31×106/L;糖3.23 mmol/L;氯120.4 mmol/L;蛋白0.848 g/L;脑脊液一般细菌、结核杆菌、隐球菌涂片均为阴性;脑脊液副肿瘤性和自身免疫性脑炎相关抗体检测均呈阴性;梅毒螺旋体特异性抗体定性(TPPA) 阳性,梅毒TRUST半定量(TRUST Titer) 阴性;(3)脑电图检查:未见异常癫痫波。(4)影像学检查:入院4 d头部MRI显示,右侧额顶枕叶及海马等广泛皮质及近皮质处多发条状长T1(见图1)长T2(见图2)信号影,FLAIR序列呈高信号(见图3),脑回肿胀;DWI见弥散受限高信号影(见图4)。头颈联合CTA显示双侧脑室旁、基底节区、半卵圆中心见小低密度影,脑干密度欠均匀。颅内颅外段脑血管均未见明显狭窄。肺部平扫、上腹下腹盆腔平扫均未见明显异常。临床诊断:神经梅毒,症状性癫痫。予以青霉素钠注射剂400 万U/次,每隔4 h一次,静脉滴注治疗14 d;左乙拉西坦片0.5 g每天两次口服;后续以苄星青霉素240 万U,肌内注射,每周1次,连用3次。出院 6 m后电话随访,患者癫痫未再次发作,遗留反应慢、近记忆力减退,简易智力状态检查(mini-mental state examination,MMSE)26分。
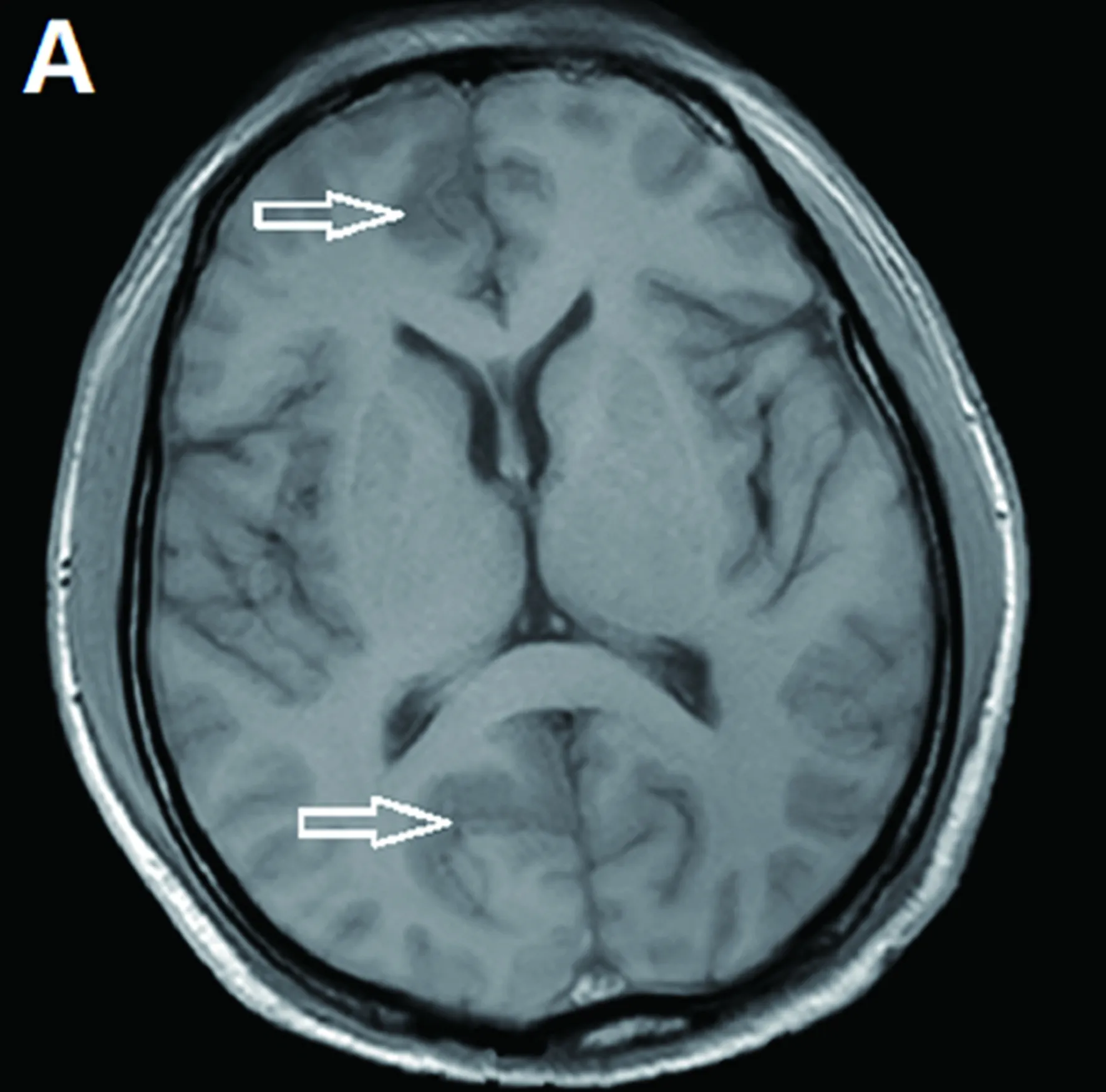
图1 T1示右侧额顶枕叶及海马等广泛皮质及近皮质处多发条状低信号

图2 T2示右侧额顶枕叶及海马等广泛皮质及近皮质处多发条状高信号
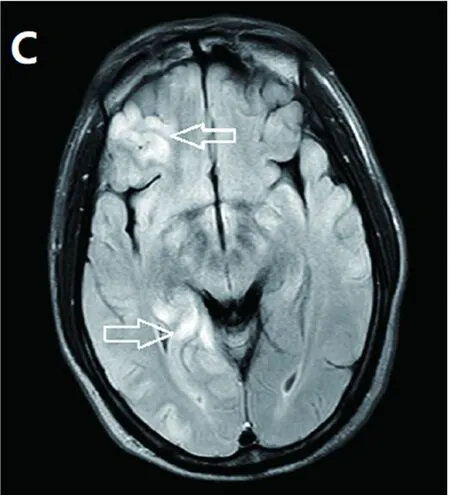
图3 FLAIR序列呈高信号,脑回肿胀

图4 DWI见弥散受限高信号影
2 讨 论
神经梅毒是由梅毒螺旋体侵犯神经系统(包括大脑、脑膜、脊髓以及周围神经等)所引起的疾病,是机体感染梅毒后的晚期表现,但已有证据表明,梅毒患者在病程的任何阶段均可进展至神经梅毒[1],未经治疗的梅毒患者最终出现中枢神经系统损害的症状高达30%以上[2]。近年来,神经梅毒的发病率逐渐增加,潜伏期较前明显缩短[3]。神经梅毒分为无症状型、脑膜炎型、脑脊膜血管型、脑实质型(脊髓痨和麻痹性痴呆)以及树胶样肿型,其中以无症状型神经梅毒最常见[4]。根据该患者的临床表现、体征及相关检查,可归类于脑脊膜血管型,该型约占10%~15%[4],通常在初次感染后的1~10 y发生[2]。
神经梅毒的临床症状以多态性为特征,被称为“伟大的模仿者”,早期症状包括头痛、视力模糊、恶心和呕吐等,晚期症状包括卒中样发作、痴呆和尿便失禁等,但临床上不同时期的症状经常重叠。既往报道,认知障碍和精神异常是神经梅毒最常见的临床症状[3],而癫痫的发生率仅占8.7%~60%[4~6],以全面性发作为主[7,8],以癫痫起病的则更为少见,有中国学者报道了以癫痫为首发症状的病例占7.1%(8/112)[9],这与Tong等人的研究结果7.7%(13/169)相近[8]。神经梅毒患者癫痫发作可能与大脑皮质损害有关,机制可能为感染所致的血管炎和主动脉瘤等[4]。此患者以癫痫为首发症状,头颈联合CTA显示双侧脑室旁、基底节区、半卵圆中心见小低密度影,脑干密度欠均匀,故初期误诊为急性脑梗死。这警示我们,临床上以癫痫为首发症状的中年男性,无脑血管病相关的危险因素,且影像提示大脑皮质损害的病例,要常规筛查梅毒这一病因。
神经梅毒影像学表现多样,无特异性,多个研究提示以脑萎缩最为常见[2,5,9,10],受累部位主要位于大脑前、中动脉供血区[2,4,5,11],可能与前循环供血量占比较大有关,尸检结果也发现脑萎缩普遍存在[12]。Russouw等人的研究表明存在大脑皮质损害的神经梅毒患者占45%(9/20),而累及多个脑叶的广泛皮质损害的神经梅毒患者仅占10%(2/20)[13]。Bash的团队发现约25%的神经梅毒患者出现皮质及皮质下病灶[14]。还有中国学者也发现病变呈大片状,累及多个脑叶的神经梅毒患者占23%(3/13)[15]。脑脊膜血管型最常见的影像学表现是脑梗死,以深部白质受累常见,广泛皮质受累的脑脊膜血管型神经梅毒患者仅占7%(1/14)[16]。有文献表明颞叶病变对神经梅毒的诊断有重要意义,主要指病变波及边缘系统,双侧海马受累严重,FLAIR成像对其最为敏感[17],表现为异常高信号,可能与神经胶质增生有关,而胶质增生的存在可能继发于病毒感染引起的小血管缺血变化。T2WI呈高信号,表示水肿,其原因包括:由于脑血管的血-脑屏障通透性增加从而导致血管源性水肿;由于脑实质缺氧和炎症反应从而导致细胞毒性水肿[15]。本病例患者的头部核磁共振表现为额顶叶及海马处病灶,病灶范围弥漫,累及广泛皮质及皮质下,且未见明显脑萎缩,为临床诊断增加了困难。但结合脑脊液TPPA阳性、经大剂量青霉素系统治疗后患者临床症状明显好转,可明确诊断为神经梅毒。
梅毒的血清学试验分为密螺旋体抗原和非密螺旋体抗原试验[11],前者通常是定性的[1],包括脑脊液荧光螺旋体抗体吸收试验(FTA-ABS)和梅毒螺旋体颗粒凝集试验(TPPA)等,后者包括性病研究实验室试验(VDRL)、快速血浆反应素试验(RPR)、甲苯胺红不加热血清学试验(TRUST)等。密螺旋体抗体IgM和IgG分别在2 w和4 w后产生[18],密螺旋体抗体一旦产生,通常会终生保持活性,因此,常用来筛查神经梅毒[11]。非密螺旋体抗体约在6 w后出现阳性,其滴度与病毒活跃性相关,用于评估疾病发展动态和治疗效果[18]。目前国内神经梅毒诊断标准遵循《梅毒、淋病和生殖道沙眼衣原体感染诊疗指南(2020年)》[19],应同时符合神经系统的症状、体征以及实验室检查:(1)脑脊液中白细胞计数≥5×106/L(合并HIV 感染者,白细胞计数常>20×106/L),蛋白量>0.5 g/L,且无其他引起这些异常的原因;(2)FTA-ABS和(或)VDRL阳性。在没有条件做FTA-ABS和VDRL 的情况下,可以用TPPA和RPR/TRUST替代,而极少数晚期患者的非梅毒螺旋体血清学试验可阴性。该患者为中年男性,以癫痫起病,无脑血管病的相关危险因素,血清学梅毒抗体(+),脑脊液中白细胞 31×106/L,蛋白 0.848 g/L,TPPA阳性,TRUST阴性,故神经梅毒诊断成立。
根据美国疾病预防控制中心2015年推荐的神经梅毒治疗方案[20]:水剂青霉素1800 万~2400 万U/d静脉滴注,300 万~400 万U/次,每4 h 1次,共10~14 d,或普鲁卡因青霉素240 万U肌内注射,每日1次,同时口服丙磺舒0.5 g/次,每日4次,共10~14 d。上述治疗方案结束以后再用苄星青霉素240 万U,肌内注射,每周1次,连用3次。若青霉素过敏,可用头孢曲松钠等其他抗生素替代治疗,但目前所有替代药物还不能完全达到青霉素的良好治疗效果。吉海反应(Jarisch-Herxheimer)也称梅毒疗后剧增反应,多发生于抗梅毒药物首次治疗后的数小时,表现为发热、寒战、头痛、肌肉酸痛、恶心、心悸等。为避免青霉素大剂量冲击疗法后发生吉海反应,可在静脉滴注青霉素前1 d服用泼尼松片10 mg/次,2 次/d,连续3 d。足量足疗程治疗结束后建议每6 m复查脑脊液,直至化验检查正常。有报道称脑脊液中蛋白的恢复速度可能比其他指标慢[11]。目前梅毒疫苗正在研发追踪中[21]。
综上所述,神经梅毒分型交叉重叠,临床症状非特异,影像学表现不典型,误诊漏诊率高,故在排除其他疾病后要考虑神经梅毒的可能性。对广泛皮质损害的中年男性患者,应常规筛查梅毒试验,从而做到早期诊断及治疗。

