牙周牙髓综合干预对牙周脓肿患者炎性因子的影响
刘晓娜 张立侠 吕显艳
牙周脓肿是口腔科常见病。当牙周炎发展到一定程度时,由牙菌斑和其他微生物引起的牙周炎症。牙周脓肿能发生在任何一型牙周炎患者中,多数患者由于牙周袋壁、深部牙组织等发生化脓性炎症,且随着病程的延长将会造成胶原纤维、骨质发生不同程度破坏[1]。既往研究表明[2],牙周脓肿主要是由于深牙周袋内壁的的化脓性炎症,临床多表现为破溃排脓、反复急性发作。盐酸米诺环素软膏是牙周脓肿患者中常用的治疗药物,属于是一种牙周缓释药物,能有效缓解炎症,减轻患者疼痛、出血及红肿等症状,但是该治疗方法患者用药时间较长,不良反应发生率较高,导致患者预后较差[3]。牙周牙髓综合干预则能从药物治疗、牙周治疗等多角度进行干预,可减少牙冠体积及颌面接触,利于牙周及根尖周病变的消退,但是该治疗方法对牙周脓肿患者炎性因子的影响研究较少[4]。本研究以牙周脓肿患者为对象,探讨牙周牙髓综合干预在牙周脓肿患者中的临床效果,报道如下。
1 资料与方法
1.1 一般资料
选择2020年7月—2021年5月牙周脓肿患者86例分为两组。对照组43例,男25例,女18例,年龄21~66岁,平均(44.69±5.61)岁;体质量指数(body mass index,BMI)18~29 kg/m2,平均(24.27±3.53)kg/m2;病程1~9 d,平均(4.19±0.45)d;基础疾病:高血压4例,糖尿病3例,高脂血症6例;观察组43例,男26例,女17例,年龄19~68岁,平均(45.76±5.68)岁;BMI 19~30 kg/m2,平均(24.52±3.58)kg/m2;病程1~10 d,平均(4.24±0.48)d;基础疾病:高血压3例,糖尿病4例,高脂血症5例;本研究得到枣庄市口腔医院伦理委员会审批,患者签署同意书。两组临床资料差异无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准
纳入标准:(1)符合牙周脓肿诊断标准[5],无明显自觉症状,无牙体硬组织疾病;(2)患牙为磨牙,探针深度(probe depth,PD)≥6 mm,伴有探诊出血;(3)均无牙周牙髓综合干预、盐酸米诺环素软膏药物禁忌证、过敏史。排除标准:(1)精神异常、非隐裂牙或全身状况不佳者;(2)系统性疾病、2周内服用抗生素或抗炎类药物者;(3)伴有自身免疫系统疾病、妊娠期或哺乳期者。
1.3 方法
两组入院后均常规完成牙周袋刮治干预,常规消毒处理后,采用浓度为4%阿替卡因(江苏恒瑞医药股份有限公司,国药准字H20066184,规格为1.7 mL∶盐酸阿替卡因68 mg与肾上腺素0.017 mg)局部注射麻醉,麻醉期间避免将麻醉药物注入脓腔内,预防感染或增加患牙疼痛。同时,常规将患牙龈上牙石取出,经超声波龈下刮治,借助刮治器从患牙牙周袋直到脓肿部位,脓液溢出后,去除牙周袋壁的肉芽组织及坏死的骨质;清除患牙相邻牙的龈上牙石与龈下牙石,对手术部位常规采用浓度为1%双氧水进行冲洗,常规采用棉球进行压迫止血,擦干。对照组:采用盐酸米诺环素软膏治疗。上述操作完毕后,患者在牙周袋底部注射盐酸米诺环素软膏(日本新时代株式会社Sunstar INC,国药准字H20150106,规格:10 mg),患者每周上药1次,2周治疗后评价患者效果。观察组:在对照组基础上联合牙周牙髓综合干预治疗。(1)常规根管治疗。常规行局部麻醉,待麻醉生效后对患者完成开髓及拔髓干预,完成根管长度的准确测定,预备根管后用2.5%次氯酸钠、17%乙二胺四乙酸冲洗10 min(交替进行),操作完毕后给予Ca(OH)2完成1周处理,充填根管。(2)牙周治疗。患者完成根管治疗后,常规完成全口清洁,根据病变程度给予根面平整数、根分叉搔刮术,并对袋内上药治疗。治疗期间患者复诊换药时,常规采用5 mL浓度为0.5%灭滴灵溶液(马应龙药业集团股份有限公司,国药准字H42020376,规格:0.5 g)冲洗牙周袋1~2次,并叮嘱患者漱口,每周复查1次,必要时可进行牙下刮治治疗。对于松动患牙进行结扎固定或牙周夹板固定。两组均于治疗后2周评估治疗效果。
1.4 观察指标
(1)有效率。两组治疗2周后从显效(疼痛、咀嚼功能体征等消失,牙龈指数评分<1分)、好转(疼痛、咀嚼功能体征等减轻,牙龈指数评分<0.5分)、无效(治疗方案失败)对患者效果进行评估[6];有效率=显效率+好转率[6]。(2)牙周功能。两组治疗前、治疗2周后采用Le-Silness法测定患者牙周袋深度(periodontal pocket depth,PD)、菌斑指数(plaque index,PI)、龈沟出血指数(sulcus bleeding index,SBI)和牙齿松动度(tooth mobility,MD)水平[7];(3)炎性因子。采用酶联免疫吸附试验测定患者白细胞介素-6(interleukin-6,IL-6)、白细胞介素-8(interleukin-8,IL-8)和肿瘤坏死因子-α(tumor necrosis factor α,TNF-α)水平[8]。(4)采用视觉模拟量表(visual analogue scales、VAS)评分量表检测和比较干预前后患者的疼痛感知。VAS评分为0~10分,评分越高,疼痛越明显[9]。
1.5 统计学方法
采用SPSS 24.0软件处理,计数资料行χ2检验,采用n(%)表示,计量资料行t检验,采用(±s)表示,P<0.05为差异有统计学意义。
2 结果
2.1 两组治疗效果比较
观察组连续治疗2周后有效率为95.35%,高于对照组72.09%,差异有统计学意义(P<0.05),见表1。

表1 两组有效率比较 [例(%)]
2.2 两组牙周功能比较
两组治疗前牙周功能差异无统计学意义(P>0.05);两组治疗2周后牙周功能得到明显改善;观察组治疗2周后PD、PI、SBI、MD水平低于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组牙周功能比较(±s)
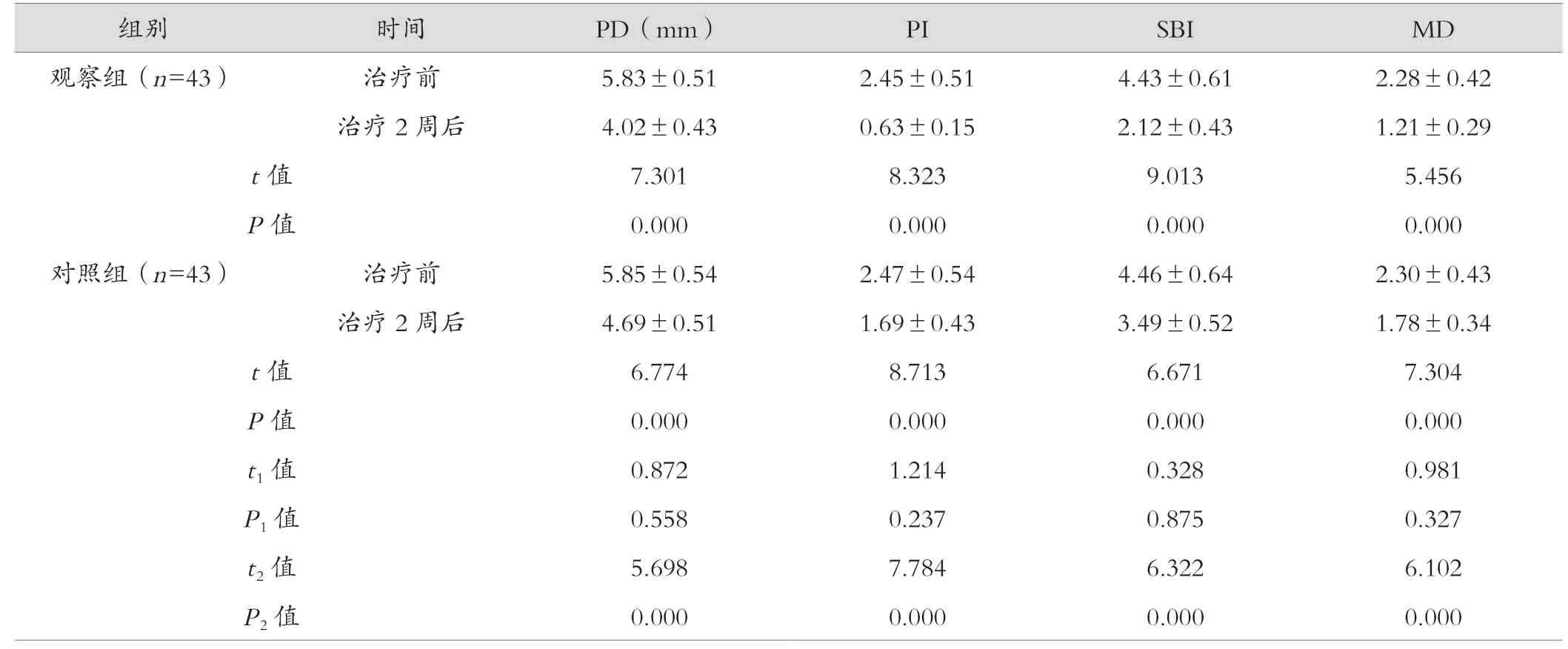
表2 两组牙周功能比较(±s)
注:t1/P1值表示两组治疗前对比;t2/P2值表示治疗2周后对照组与观察组对比。
组别 时间 PD(mm) PI SBI MD观察组(n=43) 治疗前 5.83±0.51 2.45±0.51 4.43±0.61 2.28±0.42治疗2周后 4.02±0.43 0.63±0.15 2.12±0.43 1.21±0.29 t值 7.301 8.323 9.013 5.456 P值 0.000 0.000 0.000 0.000对照组(n=43) 治疗前 5.85±0.54 2.47±0.54 4.46±0.64 2.30±0.43治疗2周后 4.69±0.51 1.69±0.43 3.49±0.52 1.78±0.34 t值 6.774 8.713 6.671 7.304 P值 0.000 0.000 0.000 0.000 t1值 0.872 1.214 0.328 0.981 P1值 0.558 0.237 0.875 0.327 t2值 5.698 7.784 6.322 6.102 P2值 0.000 0.000 0.000 0.000
2.3 两组炎性因子比较
两组治疗前炎症因子差异无统计学意义(P>0.05);两组治疗2周后炎症反应减轻明显;观察组IL-6、IL-8和TNF-α低于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组炎性因子比较(ng/mL,±s)
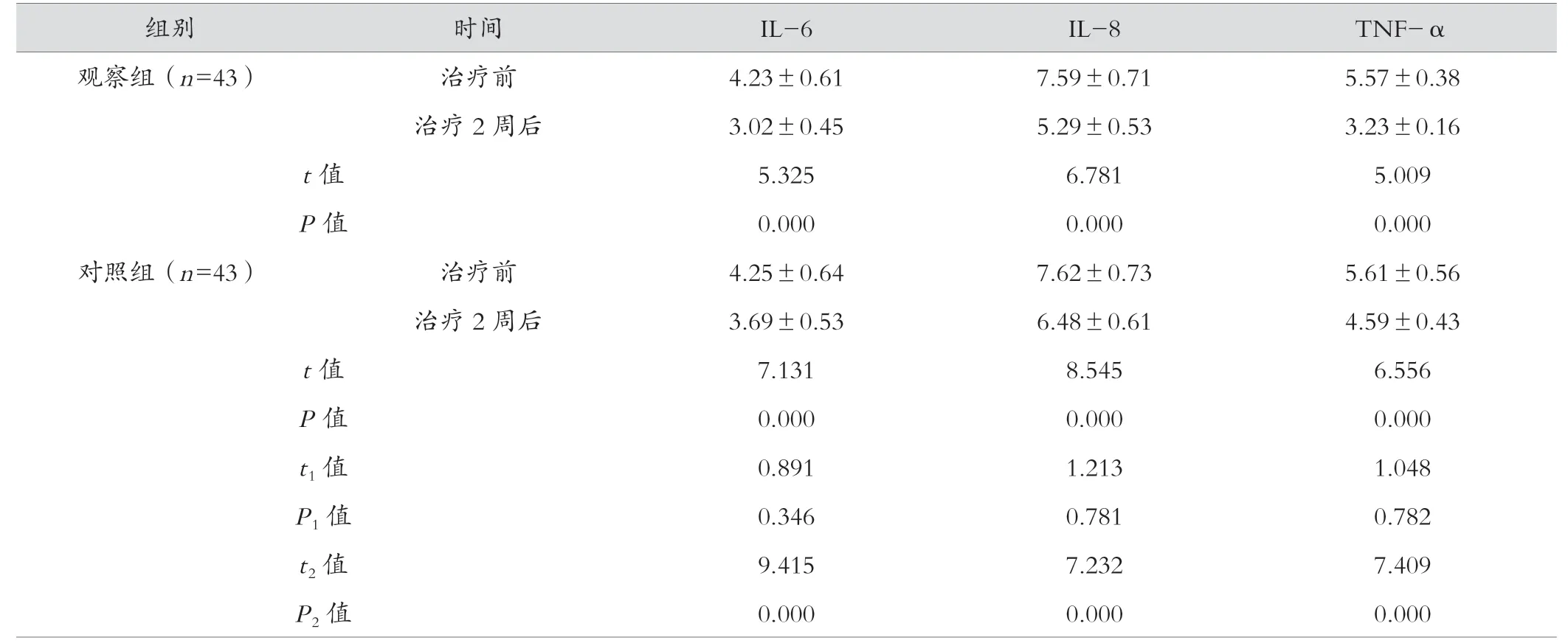
表3 两组炎性因子比较(ng/mL,±s)
注:t1/P1值表示两组治疗前对比;t2/P2值表示治疗2周后对照组与观察组对比。
组别 时间 IL-6 IL-8 TNF-α观察组(n=43) 治疗前 4.23±0.61 7.59±0.71 5.57±0.38治疗2周后 3.02±0.45 5.29±0.53 3.23±0.16 t值 5.325 6.781 5.009 P值 0.000 0.000 0.000对照组(n=43) 治疗前 4.25±0.64 7.62±0.73 5.61±0.56治疗2周后 3.69±0.53 6.48±0.61 4.59±0.43 t值 7.131 8.545 6.556 P值 0.000 0.000 0.000 t1值 0.891 1.213 1.048 P1值 0.346 0.781 0.782 t2值 9.415 7.232 7.409 P2值 0.000 0.000 0.000
2.4 两组疼痛情况比较
治疗前两组患者疼痛程度比较差异无统计学意义(P>0.05);治疗2周后观察组患者的咬合性疼痛及自发性疼痛程度均明显低于对照组,差异有统计学意义(P<0.05)。见表4。
表4 两组疼痛情况比较(分,±s)
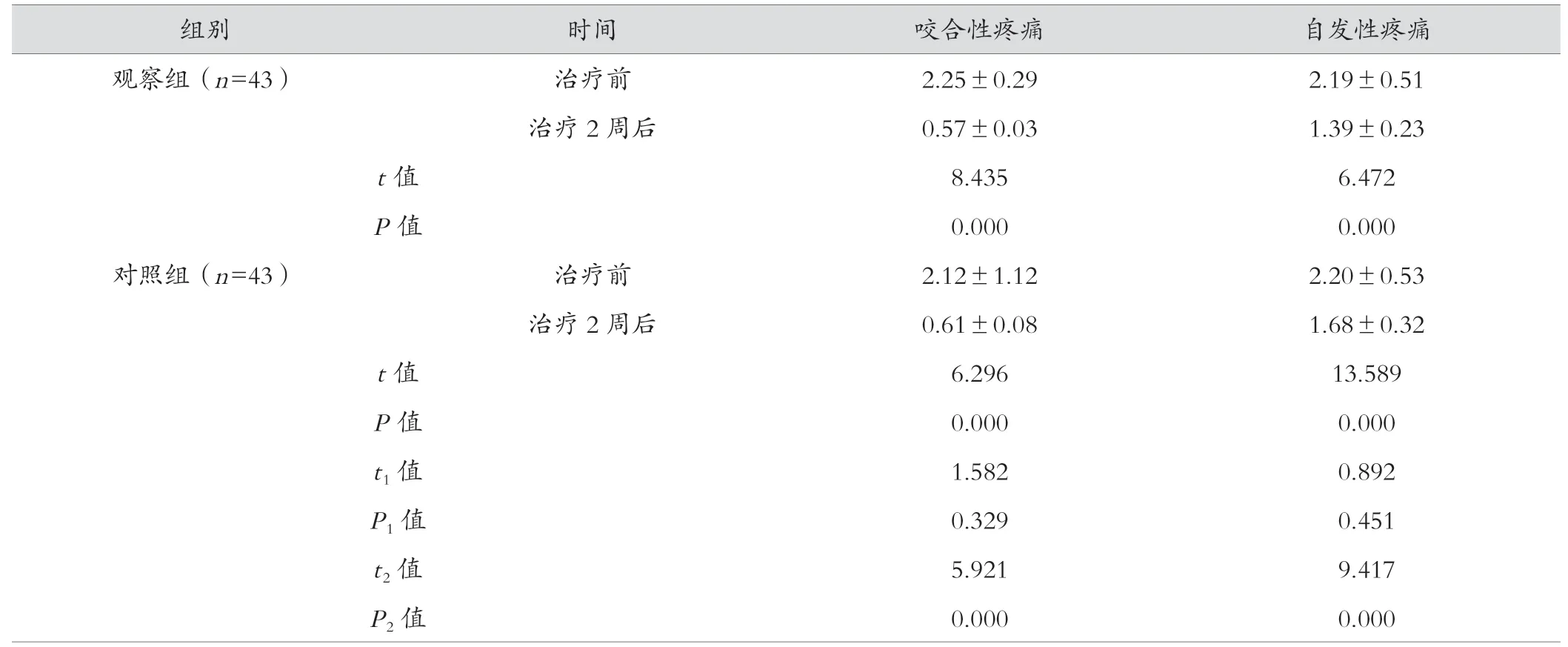
表4 两组疼痛情况比较(分,±s)
注:t1/P1值表示两组治疗前对比;t2/P2值表示治疗2周后对照组与观察组对比。
组别 时间 咬合性疼痛 自发性疼痛观察组(n=43) 治疗前 2.25±0.29 2.19±0.51治疗2周后 0.57±0.03 1.39±0.23 t值 8.435 6.472 P值 0.000 0.000对照组(n=43) 治疗前 2.12±1.12 2.20±0.53治疗2周后 0.61±0.08 1.68±0.32 t值 6.296 13.589 P值 0.000 0.000 t1值 1.582 0.892 P1值 0.329 0.451 t2值 5.921 9.417 P2值 0.000 0.000
3 讨论
牙周脓肿是牙科门诊中收治较多的疾病,随着居民甜食的偏好、生活方式的改变,导致牙周脓肿发生率进一步提高,且绝大多数牙周脓肿患者会出现不同程度的阵发性疼痛,对患者的日常饮食和生活产生不同程度的影响。牙周治疗是牙周脓肿患者基础治疗方法,能完成整个根管系统的封闭,能避免细菌及毒素在不同组织中的相互作用,能提高此类患牙的固位率。进一步的炎症可导致并发症,如牙周袋深度增加、牙龈出血和牙菌斑扩散。根据其发病机制,临床治疗主要是牙周清洁和抗炎。临床脓肿切开并全身抗炎治疗,急性发作后结束牙周治疗。近年来,牙周牙髓综合干预在牙周脓肿患者中得到应用,且效果理想[9]。本研究中,观察组治疗2周有效率为95.35%,高于对照组72.09%,差异有统计学意义(P<0.05),从本研究结果看出,牙周牙髓综合干预能提高牙周脓肿患者有效率,利于患者恢复。复发性牙周脓肿患者被认为治疗效果不理想,多数患者选择拔牙治疗,但是拔牙对患者创伤较大,不仅会影响患者咀嚼功能,亦可增加患者疼痛及不适。从人体解剖学角度看,牙周组织与牙髓组织位置特殊,且根管与牙周袋存在较大的感染率,不仅不利于患者恢复,亦可增加疾病的传播,且牙髓疾病的存在会阻碍牙周治疗后牙周组织的愈合。因此,牙周和牙髓联合治疗应尽早在临床实践中积极应用。大多数研究已经确定,根尖区的多个根分叉和侧根管是常见的,慢性牙周炎通过细菌、毒素和组织炎症产物的渗透而损害牙髓组织,同时,部分牙槽骨吸收,牙周附着丧失,导致牙齿松动。在复发性牙周脓肿中,很难确定牙髓活力是否正常。常规活力测试使用电刺激或冷热刺激牙齿,通过患者的反应评估牙髓状况。牙髓反应只能指示牙髓中存在活神经组织,不能准确反映牙髓的实际健康程度。牙髓状况必须根据牙周组织检查进行评估。牙周牙髓综合干预属于是一种综合干预方法,包括盐酸米诺环素软膏治疗、根管治疗与牙周治疗等。盐酸米诺环素软膏治疗是一种有效的缓释抗菌药物,主要由盐酸二甲胺四环素、羟乙纤维素、氨烷基异丁烯酸及弄甘油等组成,药物组成成分为盐酸二甲胺四环素,具有渗透性好、抗菌作用强及脂溶性强等优点。既往研究表明[10],低浓度下,盐酸米诺环素软膏对厌氧菌具有较强的抗菌作用;而高浓度下能发挥杀菌效果。本研究中,观察组治疗2周后PD、PI、SBI、MD水平低于对照组,差异有统计学意义(P<0.05),从本研究结果看出,盐酸米诺环素软膏有助于改善牙周脓肿患者牙周功能,能获得良好的预后。在牙周治疗的基础上进一步改善根管更为有效,根管系统完全闭合后,牙髓和肉芽组织、牙周组织中的毒素和细菌不能继续穿透,从而降低治疗后复发的风险。根管治疗亦是牙周脓肿患者中常用的干预方法,能尽可能保留牙齿,避免患牙拔除,有助于减轻患者疼痛,防止感染蔓延,且患者具有较高的成功率。此外,根管治疗能消灭病灶传染,帮助患者重建患牙[11]。牙周治疗是牙周疾病最基本治疗方法,能消除致病因素,降低炎症水平,为患者后续治疗奠定基础[12]。IL-6属于人体较为重要的效应调节因素,在人体多种生物学中发挥了作用,能调节机体免疫,亦可发挥抗感染作用;而IL-8能直接参与和调节人类生殖生理与病理过程[13]。既往研究表明[14],IL-8主要由单核-巨噬细胞产生,且成纤维细胞、内皮细胞等,能在适宜的刺激条件下产生。TNF-α亦是人体内常见的炎性因子,在正常人体中表达水平较低或不表达,但是在牙周肿患者中,持续的应激反应,将会引起TNF-α水平持续升高。临床上,将牙周牙髓综合干预用于牙周脓肿患者中,能降低炎性因子水平,有助于促进患者恢复[15]。本研究中,观察组治疗2周后IL-6、IL-8和TNF-α水平低于对照组,差异有统计学意义(P<0.05),从本研究结果看出,牙周牙髓综合干预能降低牙周脓肿患者炎性因子水平。因此,临床上对于牙周脓肿患者,治疗过程中应加强患者IL-6、IL-8和TNF-α水平测定,能了解患者恢复情况,并结合测定水平调整方案,提高患者治疗科学性。牙周牙髓的联合治疗效果显著,可刮除脓肿和感染的牙周袋,形成新鲜伤口组织,促进牙周组织重建,减轻炎症反应,通过抑制破坏牙周组织的胶原酶的活性,避免牙周组织的持续损伤,减少疼痛症状的发生。本研究中,治疗前两组患者疼痛程度比较差异无统计学意义(P>0.05);治疗2周后观察组患者的咬合性疼痛及自发性疼痛程度均明显低于对照组,差异有统计学意义(P<0.05),可见牙周牙髓综合干预用于牙周脓肿可有效缓解疼痛程度,有利于恢复。
综上所述,牙周牙髓综合干预用于牙周脓肿患者中能提高患者有效率,改善牙周功能,抑制机体炎性反应,缓解患者疼痛程度,值得推广应用。文章体现了《中国牙周病防治指南》中关于牙周炎治疗的临床执行情况,且此文的研究结果亦能为《中国牙周病防治指南》的修定提供借鉴内容。

