无痛肠镜的临床效果及安全性观察
旷欲胜 朱爱科 王宏志 黄健华 杨帆
结肠镜检查是消化内科诊疗服务的重要专业技术,主要是利用结肠镜,将其镜头从受检者的肛门进入,待抵达回盲部时停止,并对肠道内部情况进行观察,以此准确定位病变部位,了解患者病情状况[1-2]。但此检查方式属于侵入性检查,部分患者可因羞耻心排斥此检查操作,致使患者疾病未能及时确诊,延误最佳治疗时机[3-4]。另外,在检查过程中患者可出现多种不适症状,检查依从性不高,检查结果不够准确,也对之后治疗工作有不利影响[5-6]。无痛肠镜检查是近年来新兴起的检查方式,符合电子乙状结肠镜临床应用专家共识的执行标准[7],主要是在检查前使用麻醉药物,使患者处于无意识状态,将患者的痛苦和不适降到最低。基于此,本研究选取2022年1—5月湘乡市人民医院收治的结肠镜诊疗患者220例作为研究对象,探究无痛肠镜的临床效果和安全性,详细报道如下。
1 资料与方法
1.1 一般资料
研究时间:2022年1—5月。研究对象:湘乡市人民医院接收的结肠镜诊疗患者。对象例数:220例。以患者意愿对其进行分组,即对照组(n=108,普通肠镜诊疗)、研究组(n=112,无痛肠镜诊疗)。对照组:男性55例,女性53例,年龄24~70岁,平均(47.18±4.11)岁;体质量46~82 kg,平均(64.09±3.23)kg;受教育信息:小学、初中、高中、本科及以上各有26例、30例、27例、25例。研究组:男性58例,女性54例,年龄25~69岁,平均(46.83±4.15)岁;体质量47~81 kg,平均(63.92±3.26)kg;受教育信息:小学、初中、高中、本科及以上各有27例、32例、29例、24例。不同组别患者的性别、年龄、体质量、受教育信息等相关基础资料进行对比后差异无统计学意义(P>0.05),具有可比性。此项研究已经获得医院伦理委员会盖章许可。
纳入标准:于研究时间内在湘乡市人民医院进行结肠镜诊疗患者;神志清醒可阅读同意书并在对应位置签字患者;性别、年龄、体质量、受教育信息等相关基础资料均在病历中有所体现患者。
排除标准:传染性疾病患者;在与之进行交谈时不能获得有效回答患者;凝血功能缺陷患者;对麻醉药物过敏患者;配合度不高患者。
1.2 方法
两组患者在进行诊疗服务前,需要先清理好肠道,建立静脉通路,并在多功能监护仪监测血压、心率、呼吸以及脉氧的情况下开展相关诊疗工作。
对照组108例运用普通肠镜诊疗,即直接使用结肠镜进行诊疗操作。
研究组112例运用无痛肠镜诊疗。详细诊疗方法如下:在进行诊疗前,缓慢静脉推注以下药物,如咪达唑仑(江苏恩华药业股份有限公司,国药准字:H10980025,规格为2 mL∶10 mg)的用药剂量控制在0.03~0.07 mg/kg;芬太尼(宜昌人福药业责任有限公司,国药准字:H42042076,规格为2 mL∶0.1 mg)的用药剂量控制在1~2 μg/kg;丙泊酚(广东嘉博制药有限公司,国药准字:H20051843,规格为10 mL∶0.1 g×5支)的用药剂量为2.5 mg/kg。待药物见效患者进入嗜睡状态、睫毛反射消失时,开始进行肠镜操作。如果操作时间较长或麻醉效果欠佳,可追加丙泊酚维持麻醉效果。
1.3 观察指标
(1)对不同组别患者诊疗前和诊疗中的生命体征情况、血氧饱和度进行观察。生命体征情况包括收缩压、舒张压、心率、血氧饱和度等情况。
(2)对不同组别患者检查后的操作时间、检查成功率进行比较。其中检查成功主要是指顺利插入肠镜,并在肠镜背景下直接清晰观察患者肠黏膜病变情况,并为下一步治疗提供准确参考。检查成功率(%)=检查成功患者数/总患者数×100%。
(3)对不同组别患者检查后的诊疗满意度、不良反应发生率进行统计。诊疗满意度运用管理人员拟定的调查问卷评估,分值≥90分且≤100分表示非常满意,分值≥70分且<90分表示基本满意,分值≥0分且<70分表示不满意。诊疗满意度(%)=(非常满意例数+基本满意例数)/总例数×100%。不良反应包括腹胀、腹痛、呕吐等,不良反应发生率(%)=(腹胀例数+腹痛例数+呕吐例数)/总例数×100%。
1.4 统计学方法
将不同组别相关研究数据输入到SPSS 22.0软件系统中进行检测,对于生命体征情况等符合正态分布的计量资料运用(±s)表示,进行t检验;诊疗满意度等计数资料运用n(%)表示,进行χ2检验或Fisher确切概率法。不同组别相关研究数据进行对比后P<0.05表示差异有统计学意义。
2 结果
2.1 对比不同组别患者诊疗前和诊疗中的生命体征情况、血氧饱和度
诊疗前,两组患者的生命体征情况、血氧饱和度之间对比差异无统计学意义(P>0.05)。诊疗中,两组患者的生命体征情况、血氧饱和度均有所波动,但研究组均好于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组患者诊疗前和诊疗中的生命体征情况、血氧饱和度对比(±s)
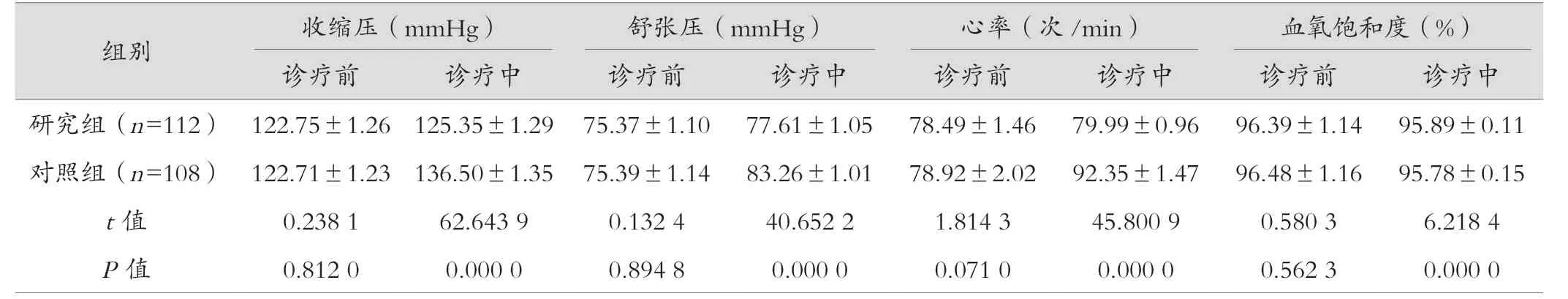
表1 两组患者诊疗前和诊疗中的生命体征情况、血氧饱和度对比(±s)
组别 收缩压(mmHg) 舒张压(mmHg) 心率(次/min) 血氧饱和度(%)诊疗前 诊疗中 诊疗前 诊疗中 诊疗前 诊疗中 诊疗前 诊疗中研究组(n=112)122.75±1.26 125.35±1.29 75.37±1.10 77.61±1.05 78.49±1.46 79.99±0.96 96.39±1.14 95.89±0.11对照组(n=108)122.71±1.23 136.50±1.35 75.39±1.14 83.26±1.01 78.92±2.02 92.35±1.47 96.48±1.16 95.78±0.15 t值 0.238 1 62.643 9 0.132 4 40.652 2 1.814 3 45.800 9 0.580 3 6.218 4 P值 0.812 0 0.000 0 0.894 8 0.000 0 0.071 0 0.000 0 0.562 3 0.000 0
2.2 对比不同组别患者的操作时间、检查成功率
研究组患者的操作时间为(10.35±1.09)min,检查成功率为100%(112/112)。
对照组患者的操作时间为(12.22±1.96)min,检查成功率为93.52%(101/108)。
不同组别患者的操作时间进行对比后,差异有统计学意义(t=8.786 3,P=0.000 0);检查成功率进行对比后,采用Fisher确切概率法,P=0.006 1,差异有统计学意义(P<0.05)。
2.3 对比不同组别患者的诊疗满意度
研究组患者的诊疗满意度高于对照组,差异有统计学意义(P<0.05),见表2。

表2 两组患者的诊疗满意度对比 [例(%)]
2.4 对比不同组别患者的不良反应发生率
研究组患者的不良反应发生率低于对照组,差异有统计学意义(P<0.05),见表3。

表3 两组患者患者的不良反应发生率对比 [例(%)]
3 讨论
随着人们生活质量不断提升,饮食习惯也有所改变,致使消化道疾病的发病率明显提升,大大增加医院的诊疗难度。对于消化系统疾病往往是采用内窥镜的方式进行检查,以此评估患者病情状况,但此法属于侵入性操作,可引起患者明显不适,致使多数患者无法接受,不积极配合检查,延误治疗时机,危害患者的生命健康。结肠镜是一种临床常用的纤维内窥镜,将其通过肛门插入逆行向下可检查多处肠道病变,同时还可对部分肠道病变进行治疗,应用价值较高[8-9]。结肠镜检查是诊断消化系统疾病常用的诊断方式,以往普通肠镜诊疗虽可观察患者病变情况,但在操作过程中会对患者的肠道和系膜进行牵拉,从而出现腹痛情况,致使患者对检查操作的配合度不高,影响最终检查结果的准确性[10-13]。而无痛肠镜技术是一种新型检查方式,具有舒适度高、检查成功率高的优势,近年来已经在各大医院中普遍应用。此项技术实施过程中使用了多种麻醉药物,如咪达唑仑、芬太尼、丙泊酚等,其中咪达唑仑属于短效苯二氮卓类药物,主要通过加强脑内抑制性神经递质作用而起效,具有抗焦虑、镇静催眠、干扰记忆、遗忘、抗惊厥、抗骨骼肌松弛的作用;芬太尼属于阿片受体激动剂,具有较强的镇痛效果;丙泊酚是使用较广泛的短效静脉麻醉药物,主要通过激活γ-氨基丁酸受体(氯离子化合物),以此抑制神经中枢系统,达到镇静催眠效果。另外,还具有抑制咽喉反射、降低咽喉痉挛的作用。将上述药物用于无痛肠镜技术诊疗方面,可让患者完全进入睡眠状态,丧失自主意识,减少对肠镜检查操作的抵触感和恐惧感,处于无意识情况下完成相关检查,确保检查结果的诊断可靠性[14-16],且检查的依从性和耐受性均较高,很大程度上赢得了社会伦理适应性。此外,无痛肠镜技术使用范围较广泛,在医院肛肠外科使用率较高,特别是对结直肠癌的早发现、早诊断、早治疗具有重要意义。
由表1可以得出,研究组诊疗前的生命体征情况、血氧饱和度与对照组相比差异无统计学意义(P>0.05)。研究组诊疗中的收缩压为(125.35±1.29)mmHg、舒张压为(77.61±1.05)mmHg、心率为(79.99±0.96)次/min、血氧饱和度为(95.89±0.11)%均好于对照组,差异有统计学意义(P<0.05),说明与普通肠镜诊疗相比,运用无痛肠镜诊疗能够稳定患者血压水平,控制患者心率状态,保障血氧饱和度,维持较好的生命体征,为诊疗工作提供较好的身体基础,利于其顺利完成。产生此情况的原因可能是由于使用多种麻醉药物,使患者意识丧失,当诊疗器械和肠镜进入后,应激反应发生较少,生命体征更加稳定。
由2.2可以得出,研究组诊疗后的操作时间为(10.35±1.09)min短于对照组,且检查成功率为100%高于对照组,差异有统计学意义(P<0.05),说明与普通肠镜诊疗相比,运用无痛肠镜诊疗能够缩短操作时间,提高检查成功率,便于准确诊断病情,为之后治疗提供有效参考。产生此情况的原因可能是由于麻醉后患者处于无意识状态,对诊疗操作无抵触情绪,配合度较高,从而提高操作效率,缩短操作时间。另外,还可规避影响检查结果的因素,保障检查准确性。
由表2可以得出,研究组诊疗后的诊疗满意度为99.11%,高于对照组的90.74%,差异有统计学意义(P<0.05),说明与普通肠镜诊疗相比,运用无痛肠镜诊疗能够增强诊疗效果,且已经获得患者的普遍认同,诊疗意义较好。产生此情况的原因可能是由于用药麻醉后,在进行诊疗服务时,患者意识完全丧失,不会感受到刺激,心理也不会出现恐惧,诊疗舒适度较高,患者易于接受,满意度较高。
由表3可以看出,研究组诊疗后的不良反应发生率为2.68%低于对照组的12.96%,差异有统计学意义(P<0.05),说明与普通肠镜诊疗相比,运用无痛肠镜诊疗能够减少腹胀、腹痛等不良反应,诊疗安全性较高,利于患者诊疗后恢复。产生此情况的原因是由于诊疗过程中,患者不会影响诊疗操作,滑镜情况发生较少,气体注入量较低,故而诊疗后腹胀发生较少,且不会增加腹痛症状。
综上所述,对于进行结肠镜诊疗患者而言,为其使用合适的麻醉药物并开展无痛肠镜诊疗的效果较理想,可减少患者生命体征波动,加快诊疗操作时间,提升检查成功率,且患者耐受性和接受度均较高,故值得推广使用。

