中西医结合治疗急性脑卒中吞咽障碍康复效果观察
陈云 都婧 黄学英 杨永萍 吴艳芳 柳尧花 王丽华
卒中是世界范围内致残率、致死率最高的疾病之一。吞咽障碍是急性卒中最为常见的临床并发症,研究数据显示,50%~67%的卒中患者有吞咽障碍,40%的患者发生误吸性肺炎,导致患者病情加重和营养不良。提高脑卒中患者吞咽功能恢复、加强营养、改善预后,提高生活质量,降低吸入性肺炎、窒息的发生,改善营养不良,增强体力,提高耐受性,积极接受治疗及康复训练,一直都是康复领域研究的热点及难点。本次研究主要探讨针灸、常规治疗、早期联合高压氧(hyperbaric oxygen,HBO)治疗及吞咽训练的方法,对急性脑卒中吞咽功能障碍患者吞咽功能恢复的作用机制,同时通过经颅多普勒(transcranial doppler,TCD)检查大脑动脉脉冲频谱和血流参数,对康复效果进行评价分析。
1 资料与方法
1.1 一般资料
研究对象为2008 年1 月—2020 年12 月烟台市烟台山医院及山东中医药高等专科学校附院神经内科收治的急性脑卒中吞咽障碍患者106例,其中,男68例,女38例,年龄45~90 岁,平均年龄(64.25±4.50)岁。急性脑卒中符合《中国各类主要脑血管病诊断要点2019》[1]制定的诊断标准,中风符合中华人民共和国中医药行业《中医内科病症诊断疗效标准》(ZYT001.1-94),并经CT或MRI 确诊。吞咽障碍诊断符合脑卒中后吞咽障碍的诊断与治疗[2]。纳入标准:(1)患者意识清醒,生命体征平稳;(2)洼田氏饮水试验大于3 分;(3)能配合康复治疗,完成康复治疗及随访过程。排除标准:(1)意识障碍、严重认知障碍者;(2)洼田氏饮水试验小于3 分;(3)不能完成4 个疗程者;(4)有明显的口腔或咽部疾病影响吞咽者。经患者知情同意,并经医院伦理委员会批准,将106 例患者按随机数字表法分为三组。A 组、B 组各34 例,C 组38 例。三组在年龄、性别、合并症、病变性质、病变血管分布等方面差异无统计学意义(P>0.05),可对比,见表1。

表1 三组患者一般情况比较
1.2 方法
将106 例患者按随机数字表法分为三组。A 组、B组各34 例,C 组38 例。B 组患者进行常规治疗和吞咽训练,A 组在B 组基础上联合HBO 治疗,1 次/d,10次/疗程,一般治疗4 个疗程。C 组在A 组基础上增加针灸治疗,行头针、舌针、体针。针刺穴位风池、翳风、完骨、廉泉、神庭、人中、哑门、吞咽穴、治呛穴等穴,风火上扰型加曲池、行间;气血血瘀型加气海、血海;阴阳两虚型关元、太溪,痰瘀阻络型加丰隆、中脘;阴虚风动型三阴交、涌泉;配合使用华佗牌电子针疗仪留针30 min;点刺舌面、咽喉壁不留针,针刺1 次/天,10 次/疗程,一般治疗4 个疗程。
1.3 疗效评估标准
三组治疗前后分别进行洼田氏饮水试验评分、藤岛一郎吞咽疗效评价标准(VFSS)。(1)洼田氏饮水试验:患者取坐位,饮温水30 mL,观察饮水过程并记录时间。1 次喝完(5 s 内),无呛咳,记1 分;1 次喝完(超过5 s),或2 次喝完,无呛咳,记2 分;1 次喝完,有呛咳,记3 分;2 次喝完,有呛咳记4 分;多次发生呛咳,不能将水喝完,记5 分。判断标准:1 分为正常,2 分为可疑,3 分以上为异常。(2)VFS 评分:不适合任何训练,且不能经口进食,记1 分;误咽严重,仅适合基础吞咽训练、但不能经口进食,记2 分;误咽减少,可进行摄食训练,但仍不能经口进食,记3 分;在安慰中可少量进食,但仍需静脉营养或胃管补充营养,记4 分;一餐食物经口进食,需部分补充营养,记5 分;三餐食物经口进食,需部分补充营养,记6 分;三餐食物经口进食,不需静脉或胃管补充营养,记7 分;除特别难吞咽食物外,均可经口进食,记8 分;可经口进食,但需要临床观察指导,记9 分;具备正常摄食吞咽能力,记10 分。康复效果判定:≥9 分为基本痊愈;提高6~8 分为明显好转;提高3~5 分为好转;提高1~2 分为无效。

表2 三组患者病变血管分布情况比较(例)
1.4 经颅多普勒超声(TCD)检查
采用德国尼高力公司产2 MHz 探头检测,经颞窗探索大脑中动脉(middle cerebral artery,MCA)、大脑前动脉(anterior cerebral artery,ACA)、大脑后动脉(posterior cerebral artery,PCA)的脉冲频谱和血流参数。重点观察三组治疗前后脑动脉平均血流速度(mean velocity,Vm)、阻力指数(resistance index,RI)变化。
1.5 统计学处理
采用SPSS 10.0 统计学软件对数据进行分析。三组患者的所有计量资料用()表示,组间比较采用方差分析,F检验。计数资料使用Fisher 确切概率法表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 三组患者治疗前后洼田氏饮水试验和VFSS 评分结果
三组患者治疗前洼田氏饮水试验评分和VFSS 评分差异无统计学意义(P>0.05),治疗1 月后洼田氏饮水试验评分和VFS 评分比较(F=24.45,P=0.00;F=17.70,P=0.00),差异有统计学意义(P<0.05),见表3。
表3 三组患者治疗前后洼田氏饮水试验评分和VFSS 评分(分,)
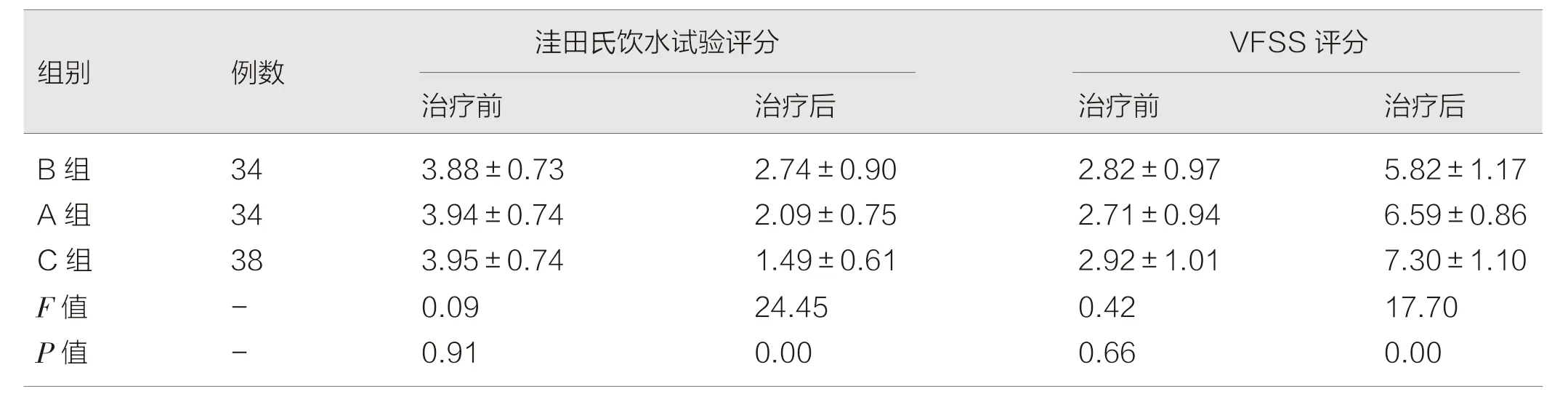
表3 三组患者治疗前后洼田氏饮水试验评分和VFSS 评分(分,)
2.2 三组患者治疗前后TCD 检查各血管Vm、RI 结果
三组患者治疗前TCD 检查Vm、RI 比较差异无统计学意义(P>0.05),干预治疗1 月后各组Vm 均增快,RI 均降低,MCA 三组比较Vm、RI(F=112.23,P=0.00;F=23.22,P=0.00),ACA三组比较Vm、RI(F=110.30,P=0.00;F=15.46,P=0.00),PCA 三组比较Vm、RI(F=90.24,P=0.00;F=30.32,P=0.00),差异有统计学意义,见表4、表5。
表4 三组患者治疗前病变血管TCD 检查结果(分,)
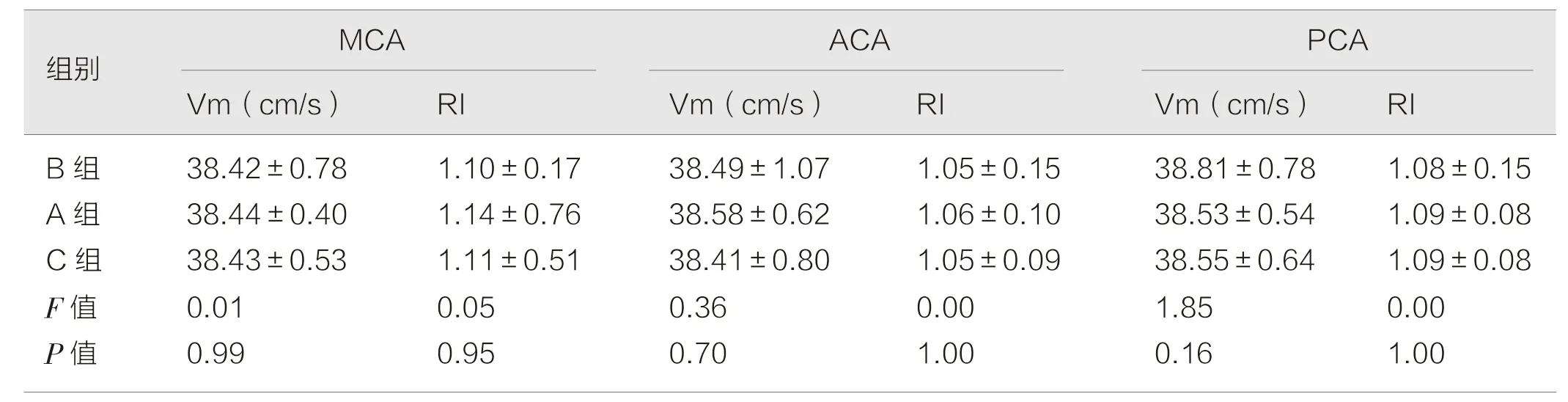
表4 三组患者治疗前病变血管TCD 检查结果(分,)
3 讨论
吞咽过程涉及下颌、双唇、舌、软腭、咽喉等的26对肌肉,三叉神经、舌咽神经、迷走神经神经等5 对脑神经以及皮质和皮质下多个中枢神经[3],食物进入口腔后在舌咽、迷走和舌下神经等将感觉传入延髓中枢,经识别信息及整体协调,将食物形成食团,通过舌肌收缩下移至食管到达胃内。现代医学认为,急性脑卒中吞咽障碍主要发生在准备期和口腔期及咽部期,由于神经受损吞咽反射减弱或消失而出现误咽、误吸。中医属于“中风”后“喉痹”“舌寒”“噎膈”“暗痱”等范畴,患者多因风、火、痰、瘀之邪阻滞经络,扰及神明,闭阻舌窍咽关而发病[4]。
本研究结果表3 显示:三组患者治疗前洼田氏饮水试验评分和VFS 评分比较差异无统计学意义(P>0.05)。治疗后C 组洼田氏饮水试验评分下降明显,VFS 评分提高明显(F=24.45,P=0.00;F=17.70,P=0.00),比较差异有统计学意义(P<0.05),提示患者吞咽功能恢复良好。
研究结果表4、表5 显示:三组患者治疗前病变血管TCD 检查Vm、RI 比较差异无统计学意义(P>0.05)。治疗后三组病变血管:MCA 比较Vm、RI 分别 为(F=112.23,P=0.00;F=23.22,P=0.00);ACA比 较Vm、RI分别为(F=110.30,P=0.00;F=15.46,P=0.00);PCA 三组比较Vm、RI 分别为(F=90.24,P=0.00;F=30.32,P=0.00),差异有统计学意义(P<0.05),病变血管血流速度加快,阻力指数下降,说明脑血流量增加,有效地改善脑血流。分析与以下因素相关。
表5 三组患者治疗后病变血管TCD 检查结果()

表5 三组患者治疗后病变血管TCD 检查结果()
针刺对中风后吞咽障碍的疗效获得较为广泛的认可[5-6],头针可调节大脑皮层区功能,调动“闲置”的神经细胞,建立代偿机制;舌针及体针能刺激神经末梢;气海、血海等穴有益气、养血、通络、疏经的功效,能起到滋肾填髓、醒脑调神、通关利窍,熄风、醒神、开窍,宁神醒脑;利舌咽,补肾气、通闭窍;开郁息风、利咽通窍。现代医学认为神庭、哑门、吞咽穴等穴位下有舌咽、迷走、舌下等神经,无论点刺舌针、还是留针和电针刺激均能促进该部位神经细胞的代偿功能,使局部组织肌肉收缩,激活舌咽肌群;吞咽功能训练,促进正常模式的形成,两者共同作用可提高神经的兴奋性,建立新的运动、感觉投射区,发放运动冲动,使丧失运动功能的舌、咽喉肌群肌力恢复,促进残存神经功能重组,有利于协调吞咽功能及重建反射弧。针灸联合吞咽康复训练治疗效果优于单纯吞咽康复训练与一些学者的研究一致[7-10]。
既往研究[11-13]表明,HBO 对治疗急性脑卒中吞咽障碍使其功能恢复具有非常明显的作用。HBO 治疗能够提高机体血氧分压和氧含量,改善脑微循环,促进脑血管侧支循环建立,改善脑的氧代谢,维护神经细胞的能量代谢,挽救半暗带区,加速受损脑细胞修复,改善脑细胞的功能和活性,有利于吞咽反射弧的修复和重建,有助于促进中枢神经系统通路的恢复,改善吞咽功能。
综上所述,积极有效的药物治疗、早期康复吞咽功能训练、HBO 及中医针灸治疗,三者有机结合在脑卒中后吞咽障碍患者康复过程中,能够有效地改善脑血流,促进残存神经功能重组,协调吞咽功能及重建反射弧,加速吞咽反射弧的修复和重建,促进中枢神经系统通路的恢复,有利于舌下、舌咽、迷走神经功能的恢复,有助于建立新的运动、感觉投射区,从而改善吞咽功能,为脑卒中吞咽障碍患者提供了多途径、多手段促进康复的措施。

